|
||||
|
|
ЧАСТЬ I АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ДЕТЕЙ ГЛАВА 1. ФИЗИЧЕСКОЕ И ПСИХОМОТОРНОЕ РАЗВИТИЕ ДЕТЕЙ Здоровье ребенка тесно связано с уровнем его физического, умственного и функционального развития. Здоровье – это не только отсутствие болезни и физических дефектов, а состояние полного физического, духовного и социального благополучия, это отражено в материалах Всемирной организации здравоохранения. Основной отличительной особенностью ребенка является то, что он растет и развивается по определенным законам и не является копией взрослого человека. Различают биологический и паспортный возраст человека. Весь генетический материал закладывается в одной-единственной клетке, возникающей в момент оплодотворения. В ней хранится информация о его половой принадлежности, росто-весовых показателях, особенностях внутренних органов, психического и интеллектуального развития. Росто-весовые показатели отражают биологический возраст ребенка. Условно развитие ребенка разделяют на несколько периодов: 1) этап внутриутробного развития эмбриона – первые 12 недель беременности; 2) этап развития плода; 3) неонатальный период – от 0 до 28 дней; 4) грудной возраст – с 3-4-й недели жизни до 12 месяцев; 5) преддошкольный возраст – от 1 года до 3 лет; 6) дошкольный возраст – с 3 до 7 лет; 7) период младшего школьного возраста – с 7 до 12 лет; 8) период старшего школьного возраста – с 12 до 16 лет. Каждый из этих возрастных периодов имеет свои особенности. ХАРАКТЕРИСТИКА ВНУТРИУТРОБНОГО ПЕРИОДА Первый (эмбриональный) период характеризуется быстрым формированием органов и систем. В этом периоде зародыш превращается в плод с органами и системами. На 1-й неделе эмбрионального развития происходит деление клеток, на 2-й неделе ткани дифференцируются, образуя два слоя, на 3-4-й неделе образуются сегменты тела, а с 5-8-й недели они приобретают присущие человеку формы строения тела. К 8-й неделе масса плода составляет 1 г, а длина – 2,5 см. Во втором периоде, когда появляется питание плода через плаценту, образуется система кровообращения. На 18-й неделе появляется подобие дыхательных движений, это способствует развитию древовидной структуры бронхов, а в дальнейшем – и легочной ткани. По мере роста и развития плода формируется пищеварительная система. Глотательные движения появляются на 14-й неделе, на 17-20-й неделе плод выпячивает губы, с 28-29-й недели он способен к активным сосательным движениям. Мышечные движения появляются к 8-й неделе, на 13-14-й неделе мать начинает ощущать движения плода. В первом триместре беременности воздействие неблагоприятных факторов способно вызвать выкидыши, внутриутробную смерть плода или рождение ребенка с грубыми пороками развития, часто несовместимыми с жизнью. В периоде с 12-й по 18-ю неделю жизни в связи с плацентарным кровообращением воздействие неблагоприятных факторов не приводит к формированию пороков у плода, но могут возникнуть задержка роста и массы плода и нарушение дифференцировки тканей. После 22-й недели могут быть преждевременные роды и рождение недоношенного ребенка или ребенка с дефицитом массы и роста. В последующие недели внутриутробного периода созревают все органы и системы, происходит подготовка к внутриутробной жизни, особенно это касается органов дыхания. Причинами, вызывающими отклонения в отдельных системах и органах плода, являются: патология плаценты, приводящая к кислородному голоданию плода; инфекции у матерей (токсоплазмоз, сифилис и др.); влияние вредных воздействий в виде радиации, токсических и травматических факторов; несбалансированное питание женщины во время беременности. Здоровье ребенка зависит и от организации проведения родов. Если происходит нарушение родового акта, могут возникнуть асфиксия при нарушении пупочного кровообращения, а также травматические повреждения плода. Средой обитания будущего ребенка является материнский организм, и от его состояния зависит физическое и психическое здоровье ребенка. Неблагоприятные факторы воздействия на плод делятся на три группы: экзогенные (внешние), генетические и сочетанные. К экзогенным факторам относят различные лекарственные вещества, средства, применяемые в промышленности, сельском хозяйстве, бытовой химии, вирусные инфекции. Воздействие на эмбрион и плод могут оказывать токи ультравысокой частоты, вибрация. Алкоголь является наиболее частой причиной развития пороков плода, особенно при хронической интоксикации. Чаще всего возникают поражения центральной нервной системы, сердечно-сосудистой, а также мочеполовой системы. Кроме этого, у новорожденного ребенка могут диагностироваться симптомы алкогольный интоксикации, печеночная недостаточность. У курящих матерей рождаются дети с нарушениями во внутриутробном развитии, с поражением центральной нервной системы. Причиной генетических изменений являются мутантные гены, вследствие этого появляются дети с такими отклонениями, как расщелина верхней губы, поли– и синдактилия (наличие лишних пальцев или сращение пальцев на кисти и стопе), болезнь Дауна и др. Наиболее опасными сроками формирования пороков развития являются: 1) для мозга – от 30-го до 150-го дня беременности; 2) для сердца – 30-й, для конечностей – 45-70-й дни; 3) для мужских половых путей – 110-160-й дни; 4) для женских половых путей – 130-170-й дни внутриутробного развития. НЕОНАТАЛЬНЫЙ ПЕРИОД, ИЛИ ПЕРИОД ГРУДНОГО ВОЗРАСТА Этот этап продолжается со времени появления ребенка на свет и продолжается до 28-го дня жизни, подразделяясь на два периода: ранний и поздний. Ранний период начинается с момента перевязки пуповины и продолжается до 8-го дня жизни. Второй период – с 8-го по 28-й день. В периоде новорожденности происходит перестройка всех органов и систем ребенка применительно к условиям существования вне материнского организма. В это время меняется тип питания, дыхания и кровообращения. У новорожденного начинают функционировать малый круг кровообращения, пищеварительный тракт, ребенок начинает питаться молоком матери. Температурная реакция у новорожденного несовершенная, поэтому для него должен быть обеспечен соответствующий температурный режим. В раннем неонатальном периоде возникает целый ряд приспособительных явлений и реакций на окружающую среду. Они носят название кризов. Гормональный криз проявляется гиперемией кожи, желтухой, потерей массы тела в первые дни жизни и другими проявлениями. Обычно на 3-4-й день отпадает остаток пуповины. В позднем неонатальном периоде продолжаются адаптационные процессы в организме ребенка. ГРУДНОЙ ВОЗРАСТ В этом возрасте у ребенка происходит интенсивное развитие всех органов и систем, возрастает потребность в энергии и питательных веществах, поэтому, кроме грудного молока, с 6 месяцев вводится прикорм. Он знаменует собой переход от грудного вскармливания к обычному питанию. В этом периоде происходит совершенствование центральной нервной и других органов и систем. После 4 месяцев совершенствуется жевательный аппарат, начинается прорезывание зубов. В грудном периоде отмечается высокий темп физического и психического развития. Масса тела к концу первого года утраивается, рост увеличивается в среднем на 25 см, окружность головы – на 12 см, окружность груди – на 13–15 см. Изменяются и пропорции тела, конечности удлиняются, развиваются статические функции: ребенок начинает держать голову, к 7 месяцам самостоятельно садится, а к году – ходит. В грудном возрасте стремительно происходит психическое развитие. К концу года ребенок начинает понимать слова, говорит первые осмысленные слова. ОСОБЕННОСТИ ПРЕДДОШКОЛЬНОГО (ЯСЕЛЬНОГО) ВОЗРАСТА (С 1 ГОДА ДО 3 ЛЕТ) В этом возрасте совершенствуются двигательные навыки, речь и психика; продолжается активный рост. В этом периоде уменьшаются темпы физиологического развития, но увеличивается мышечная масса, формируется лимфоидная ткань, расширяются двигательные возможности, усложняются психологические навыки ребенка, совершенствуется моторная деятельность, ребенок начинает рисовать, различать цвета. Рацион питания становится более разнообразным. ОСОБЕННОСТИ ДОШКОЛЬНОГО ПЕРИОДА (С 3 ДО 7 ЛЕТ) В этом возрасте происходит дальнейшее снижение темпов нарастания массы тела, изменяются его пропорции, начинается смена молочных зубов на постоянные и увеличивается их количество до 28–30. Интеллектуальная деятельность усложняется, продолжается формирование навыков речи. После 3 лет ребенок начинает осознавать себя личностью, на этом этапе продолжает совершенствоваться координация движений, проводится подготовка к школьному обучению. МЛАДШИЙ ШКОЛЬНЫЙ ВОЗРАСТ (С 7 ДО 12 ЛЕТ) В этом периоде происходит полная смена молочных зубов на постоянные. Все анатомо-физиологические особенности органов становятся как у взрослого человека. Ребенок начинает осваивать школьную программу, формируются сложная координация мелких мышц. Еще больше развиваются интеллект, трудовые навыки. Следует отметить, что в этом возрасте формируется мышечная система. СТАРШИЙ ШКОЛЬНЫЙ ВОЗРАСТ (12–16 ЛЕТ) Этот возраст характеризуется усиленным ростом, перестройкой эндокринной системы. Происходит быстрое половое созревание, причем раньше оно начинается у девочек, затем – у мальчиков. В этом периоде часто отмечаются функциональные расстройства, обусловленные быстрым ростом всего тела, отдельных органов, а также неустойчивостью вегетативной, нервной и эндокринной системы. В этом возрасте полностью формируется характер. Этот период считается трудным периодом психологического развития. Каждому ребенку свойственен свой путь развития, зависящий от индивидуальных особенностей организма, воздействия внешней среды и других факторов. Основными отличительными особенностями ребенка являются его рост и развитие. Физическое развитие детей – это комплекс морфофункциональных характеристик организма. Для контроля за физическим развитием необходима оценка изменений размеров тела, телосложения, мышечной силы и других показателей. В соответствии с периодами детства отмечается неравномерность нарастания тех или иных показателей. После рождения происходит постоянное снижение темпов нарастания отдельных показателей. В одном возрасте доминируют процессы роста, а в другом – процессы развития различных органов. МАССА ТЕЛА Доношенный ребенок при рождении весит от 2500 г до 4000 г. После рождения у детей отмечается физиологическая убыль в весе, которая не должна быть выше 8 % от массы тела ребенка. Наибольшая потеря массы тела происходит на 4-5-й день, но к 10-му дню жизни ребенок имеет те же показатели, что и при рождении. Причинами снижения массы тела после рождения ребенка являются: 1) потери воды с дыханием, через кожу и слизистые оболочки; 2) потери жидкости с первородным калом и мочой; 3) снижение поступления жидкости в организм. Раннее прикладывание к груди стимулирует лактацию, происходит компенсация потери жидкости ребенком. После физиологической потери массы начинается ее интенсивная прибавка, она составляет по 25–30 г в сутки. Нарастание массы тела к концу года достигает 10–15 г в сутки. Вес ребенка в первые 6 месяцев жизни можно определить, сложив массу тела при рождении + 800 ? n, где n – число месяцев первого полугодия жизни. С 6 месяцев до года масса тела ребенка равна: вес при рождении + (800 ? 6) + 400(n – 6), где n – возраст ребенка в месяцах. Масса тела с 2 до 11 лет равна: 10,5 + 2n, где n – возраст ребенка до 11 лет. С 12 до 15 лет массу можно высчитать по формуле: n ? 5-20, где n – возраст ребенка. Существуют и другие формулы определения массы тела в различном возрасте: c 2 до 5 лет – 19-2(5 – n); с 6 до 11 лет – 19 + 3(n – 5); с 12 до 16 лет – 5n – 20. Более точная оценка массы тела производится по таблицам. Особенно ценными являются центильные таблицы. Практически использовать эти таблицы просто и удобно. Интервалы, которые располагаются около средних показателей, оцениваются как более высокие или низкие, чем средние. Если показатель попадает в зону 3-10 или 90–97 %, следует обратить на это внимание, проконсультировать и обследовать ребенка. Методика измерения массы тела ребенка. Массу тела измеряют на механических или электронных весах. Сначала взвешивают пеленку ребенка, а затем – самого ребенка. Массу тела ребенка старше двухлетнего возраста измеряют утром натощак на специальных медицинских весах. Вес является очень неустойчивым показателем физического развития детей. РОСТ РЕБЕНКА Рост ребенка – величина стабильная и изменяется только в сторону увеличения. Считается, что рост ребенка можно измерить только тогда, когда ребенок способен стоять. До этого все измерения проводят лежа, и эта величина носит название длины тела. Рост ребенка является отражением его физического развития. На процесс роста влияет множество факторов. Он зависит от питания ребенка, от обеспечения организма необходимым для развития полным комплексом питательных веществ-нутриентов: белков, жиров, углеводов, минеральных солей, витаминов и др. На рост влияют и наследственные факторы. Кроме этого, рост ребенка регулируется гормонами, определяющими рост костно-хрящевой ткани. К ним относятся: гормон щитовидной железы, соматотропный гормон гипофиза, инсулин, половые гормоны. Больше всего ребенок растет во время утреннего сна. Подвижные спортивные игры стимулируют рост. Рост ребенка также зависит от его пола. С возрастом интенсивность роста снижается. В детстве темп роста ребенка различен. Внутриутробно отмечается самый быстрый рост. На первом году жизни ребенок прибавляет в росте около 25 см. С 1 года до 5 лет темпы роста снижаются, с 8-10 лет наступает период некоторого замедления роста. В этом периоде девочки обгоняют в росте мальчиков, а через 2–3 года рост мальчиков превышает рост девочек. Далее следует период выраженного ускоренного роста, связанный с выработкой половых гормонов. Ребенок перестает расти, как только устанавливается должный уровень половых гормонов. Отдельные части скелета увеличиваются в размерах неравномерно. Рост человека происходит в основном за счет удлинения ног. После рождения высота головы увеличивается вдвое, длина тела – в 3 раза, длина рук – в 4 раза, ног – в 5 раз. На рост влияет и время года, наиболее интенсивно рост увеличивается в весенне-летний период. Определение роста. Длина маленького ребенка определяется с помощью сантиметровой ленты или горизонтального ростомера. Для точного определения длины тела голова ребенка должна касаться стенки, где находится нулевая отметка. Руками надавливают на колени ребенка, и к ступням прикладывают шкалу ростомера. Старших детей измеряют вертикальным ростомером. Следует обращать внимание на то, чтобы тело было выпрямлено, руки опущены вдоль туловища, колени разогнуты, стопы сдвинуты. Во время измерения ребенок должен касаться планки затылком. Расчет длины тела ребенка до 1 года производят ежеквартально. В каждом месяце первого квартала ребенок прибавляет по 3 см, всего – 9 см за квартал; во втором квартале – по 2,5 см за каждый месяц, итого – 7,5 см за квартал, в третьем квартале – по 1,5–2 см в месяц – 3,5–6 см за квартал, в четвертом квартале – по 1,5 см в месяц – 4,5 см за квартал (см. табл. 1). Таблица 1Возрастная динамика веса и роста ребенка первого года жизни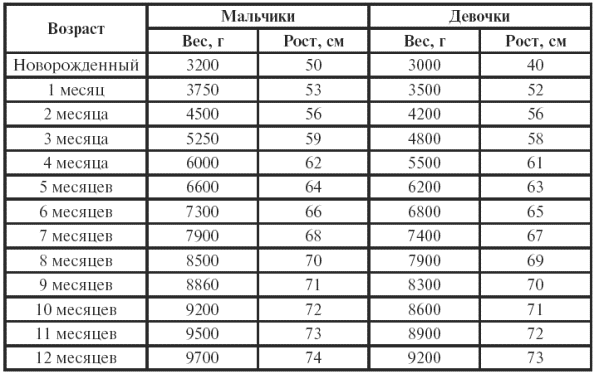 В возрасте менее 4 лет рост ребенка можно рассчитать по формуле: 100 см – 8(4 – n), где n – число лет. При расчете роста в возрасте старше 4 лет используют следующую формулу: 100 + 6(n – 4), где n – число лет. Рост ребенка от 2 до 5 лет равен: 130 – 7n (для детей моложе 8 лет); 130 + 5n (для детей старше 8 лет), где n – число лет. Более точно отклонения в росте определяются по центильным таблицам. ОКРУЖНОСТЬ ГОЛОВЫ Окружность головы имеет большое значение. Отклонения в размерах черепа могут говорить о микроцефалии, макроцефалии и гидроцефалии, которые свидетельствуют о патологии центральной нервной системы. При рождении окружность головы равна 34–36 см. К году этот размер увеличивается на 10 см. В 6 месяцев окружность головы равна 43 см. На каждый недостающий месяц от 43 см отнимают 1,5 см, на каждый последующий месяц прибавляют 0,5 см. За второй год окружность увеличивается всего на 2 см, на третьем году – на 1 см. В дальнейшем окружность головы увеличивается еще медленнее, а после 6 лет увеличивается на 5–6 см в год (см. табл. 2). Таблица 2Средние показатели окружности головы у детей до 1 года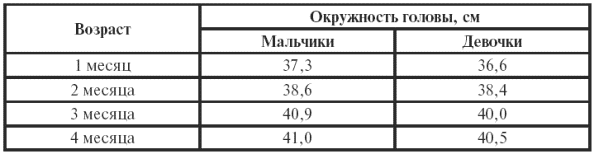 Окончание табл. 2 Окончание табл. 2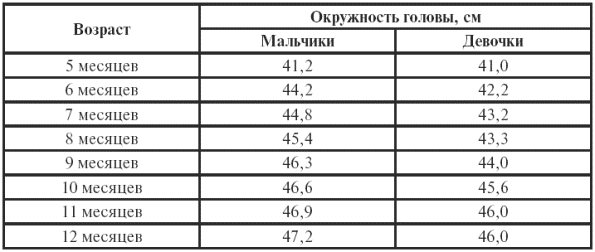 Измерение окружности головы. Окружность головы измеряется наложением сантиметровой ленты по межбровной точке, сзади – по затылочной точке. ОКРУЖНОСТЬ ГРУДИ Окружность груди дает представление о поперечных размерах тела ребенка. Она показывает степень развития грудной клетки. При рождении окружность груди составляет 32–34 см. В 4 месяца окружности груди и головы равны, затем рост окружности груди опережает рост окружности головы. Ориентировочно окружность грудной клетки можно рассчитать по формуле: 1) до 1 года: до 6 месяцев на каждый недостающий месяц нужно из 45 см вычесть 2 см; после 6 месяцев к 45 см нужно прибавить по 0,5 см на каждый последующий месяц; 2) с 2 до 15 лет: до 10 лет окружность груди равна – 63-1,5 (10 – n), где n – число лет до 10; для детей старше 10 лет – 63 + 3(n – 10), где n – возраст детей старше 10 лет, а 3 см – среднее увеличение окружности груди у детей старше 10 лет. Измерение окружности грудной клетки производится наложением ленты спереди по среднегрудным точкам, а сзади – под углами лопаток, причем обследуемый сначала поднимает руки в стороны на уровень плеч, затем руки опускаются, и лента соскальзывает и ложится на углы лопаток. Необходимо, чтобы лента плотно прилегала к телу, но не препятствовала глубокому вдоху. Сначала измеряют окружность груди в паузе, при этом рекомендуется громко посчитать до 5. Затем определяют окружность груди на максимальном вдохе, а затем – в момент максимального выдоха. Все три измерения проводят при одномоментном наложении сантиметровой ленты. Экскурсией грудной клетки называется разница между максимальным и минимальным замерами. Окружность грудной клетки характеризует объем тела, развитие дыхательных мышц, а также функциональное состояние органов грудной полости. ПРОПОРЦИИ ТЕЛА У новорожденного соотношение длины головы и туловища составляет 1: 4, у взрослого – 1: 7 или 1: 8. Имеются индексы, которые применяются при контроле пропорциональности физического развития ребенка. Это, к примеру, индекс Чулицкой, который определяется следующим образом: 3 окружности плеча + окружность бедра + окружность голени (норма – 20–25 для грудного ребенка). Снижение индекса свидетельствует о недостаточности питания ребенка. В практике применяется определение соотношения между верхним и нижним сегментами тела. В периоде новорожденности это соотношение составляет 1,7: 1, в периоде полового созревания – 1. ПОВЕРХНОСТЬ ТЕЛА Чем меньше ребенок, тем больше его относительная поверхность тела. У новорожденного на 1 кг массы приходится 0,06 м2 поверхности тела, у взрослого – только 0,02 м2. Площадь поверхности тела можно рассчитать по следующим формулам. Для детей с массой от 1,5 кг и более: 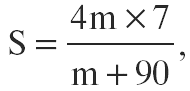 где m – масса тела. Для детей до 9 лет: площадь поверхности тела годовалого ребенка равна 0,47 м2, на каждый недостающий месяц от этой величины отнимают 0,02 м2, на каждый последующий год прибавляют 0,06 м2. С возрастом у детей старше 1 года имеет место определенное соотношение отдельных частей тела: 1) голова и шея – 9 %; 2) верхние конечности, каждая – 9 %, обе – 18 %; 3) нижние конечности, каждая – 18 %, обе – 36 %; 4) туловище: передняя поверхность – 18 %; 5) задняя поверхность – 18 %; 6) общая поверхность – 6 %. Физическое развитие ребенка является одной из составных частей здоровья. Оно обозначает уровень и гармоничность развития, которые получаются путем антропометрических измерений, а также их оценкой в соответствии с возрастом и полом ребенка. Для этого используются таблицы с сигнальными отклонениями (или центильными рядами). Считается, что ребенок, отстающий в росте и массе тела, характеризуется как ребенок с медленным темпом роста. Считается, если масса тела и окружность грудной клетки соответствуют росту, физическое развитие является гармоничным. Если масса тела или объем грудной клетки не соответствуют данному росту и полу, необходимо в каждом конкретном случае найти причину дисгармоничного развития и устранить ее. ОСОБЕННОСТИ ПСИХОМОТОРНОГО РАЗВИТИЯ Основными функциями нервной системы являются регуляция всех физиологических процессов в организме и непрерывная адаптация его к функциям внешней среды. Органы чувств обеспечивают поступление сигналов извне в центральную нервную систему. Нервная система закладывается уже на первых этапах развития эмбриона (2-3-я неделя), в течение внутриутробного периода происходит ее интенсивный рост и развитие. Ребенок рождается с незрелым мозгом, его дальнейшее развитие и дифференцировка происходят под воздействием внешней среды до 20-25-летнего возраста. Оценка нервно-психического развития происходит в соответствии с разработанными стандартами развития. На первом году жизни оценка развития проводится ежемесячно, на втором году – 1 раз в квартал, на третьем – 1 раз в полугодие. Психомоторное развитие – это развитие интеллектуальных и двигательных навыков в зависимости от возраста, врожденных и наследственных качеств ребенка. Благодаря этому происходит взаимодействие ребенка с внешней средой. Психика ребенка имеет следующие этапы развития: 1) соматовегетативный, или первые два года жизни; 2) психомоторный, или 3-6-й годы жизни; 3) этап формирования стабильного эмоционального фона, или 7-10-й годы жизни; 4) аффективно-идеаторный этап – 11–12 лет. В отдельные периоды отмечаются повышенная ранимость и чувствительность психики. Это отмечается в виде возрастных кризисов в 2–4 года, 7–8 лет, в период полового созревания (см. табл. 3–8). Таблица 3Показатели нервно-психического развития детей первого года жизни (Н. М. Келованов, С. М. Кривина, Э. Л. Фрухт, 1985 г.)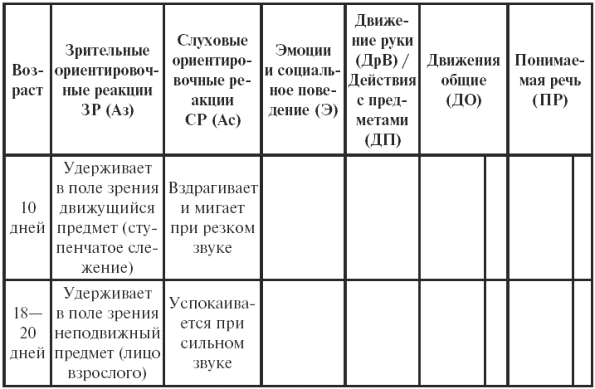 Продолжение табл. 3 Продолжение табл. 3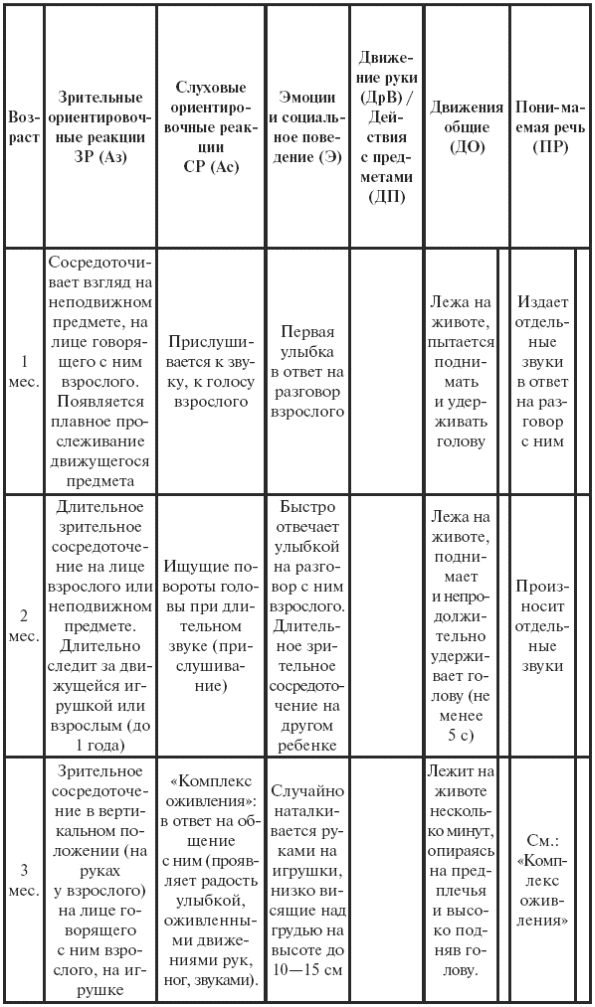 Продолжение табл. 3 Продолжение табл. 3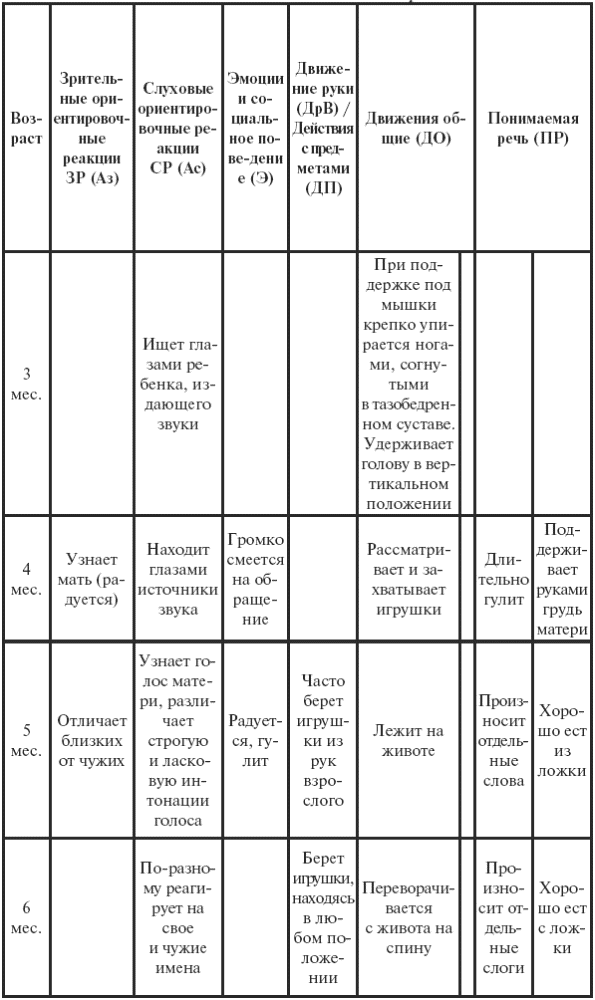 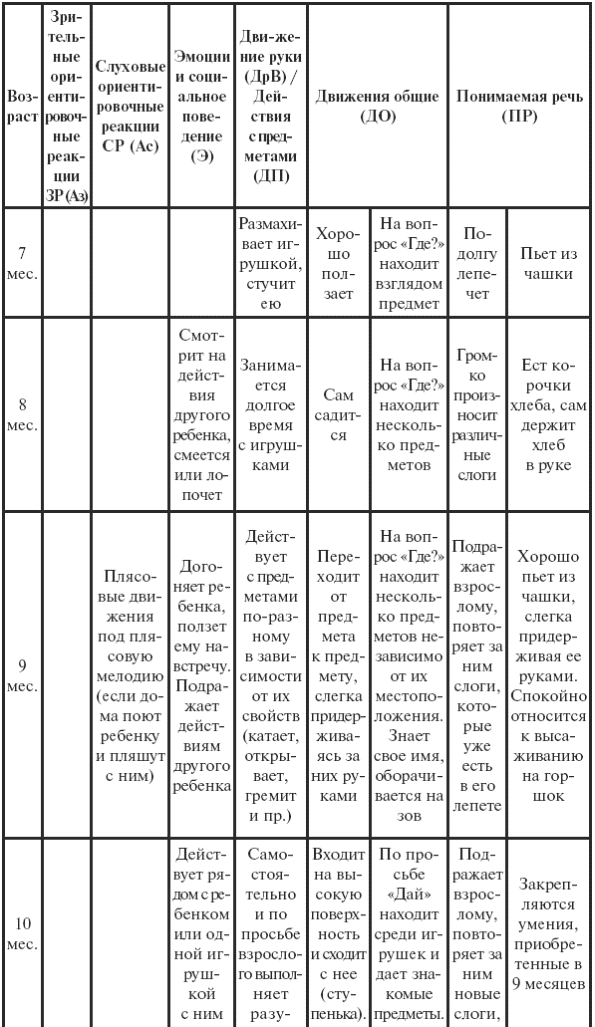 Продолжение табл. 3 Продолжение табл. 3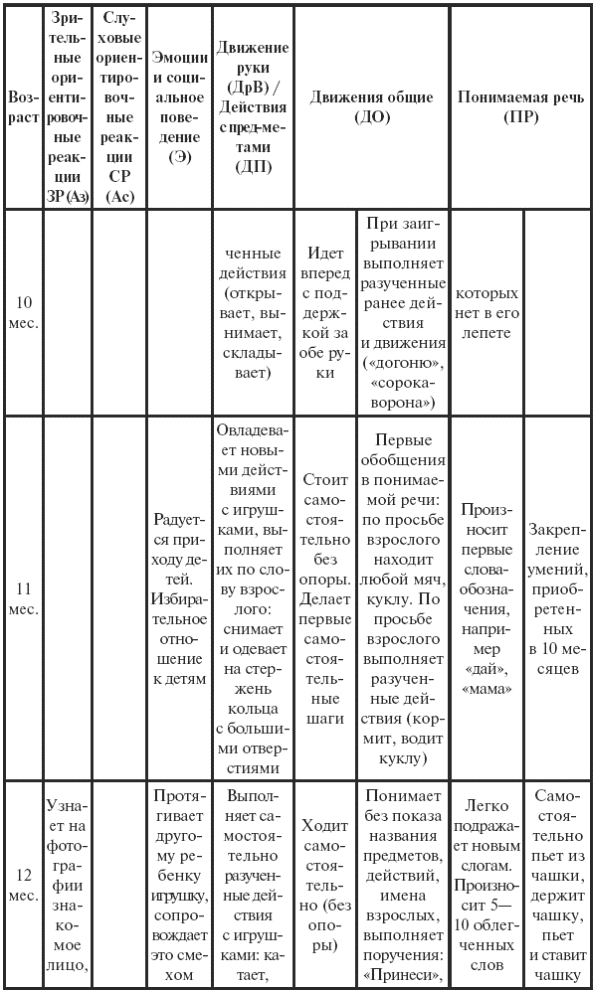 Окончание табл. 3 Окончание табл. 3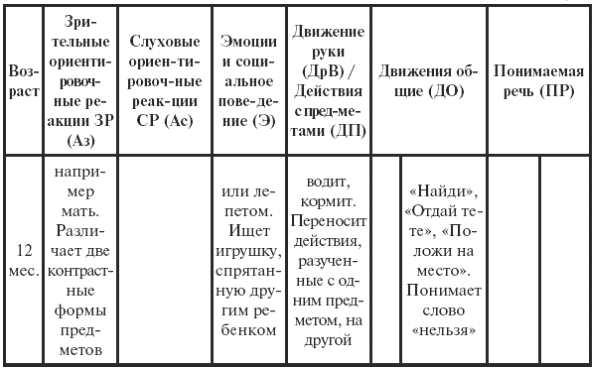 Таблица 4Показатели нервно-психического развития второго года жизни (М. Н. Аскарина, К. П. Печора, 1978 г.) Таблица 4Показатели нервно-психического развития второго года жизни (М. Н. Аскарина, К. П. Печора, 1978 г.)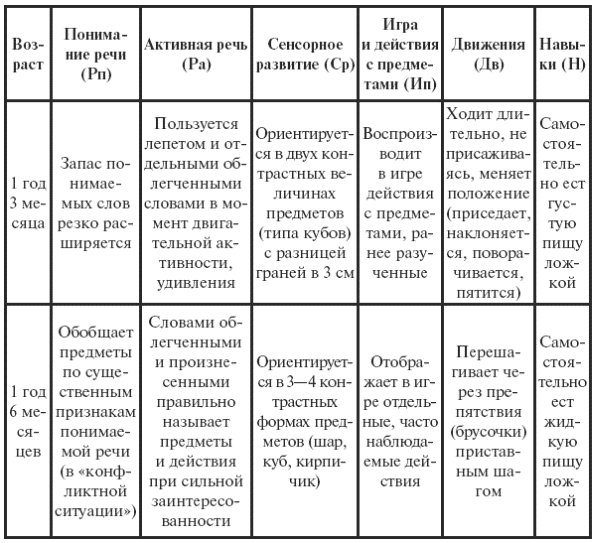 Окончание табл. 4 Окончание табл. 4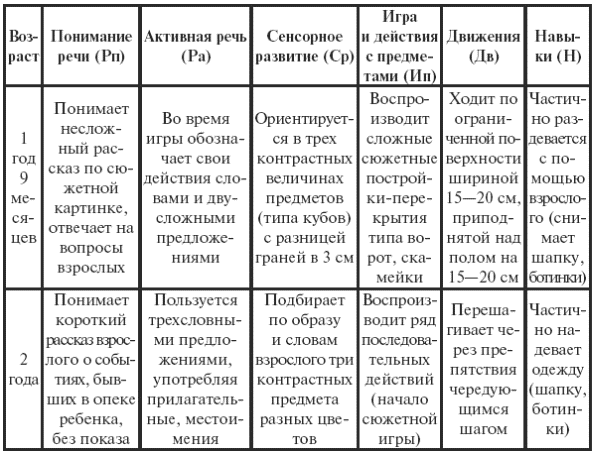 Таблица 5Показатели нервно-психического развития третьего года жизни Таблица 5Показатели нервно-психического развития третьего года жизни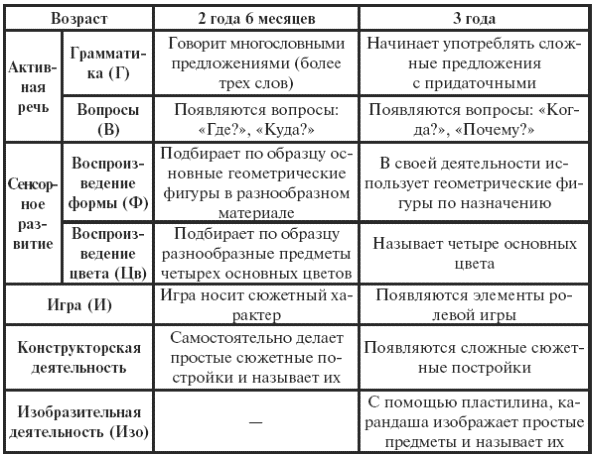 Таблица 6Показатели нервно-психического развития четвертого года жизни Таблица 6Показатели нервно-психического развития четвертого года жизни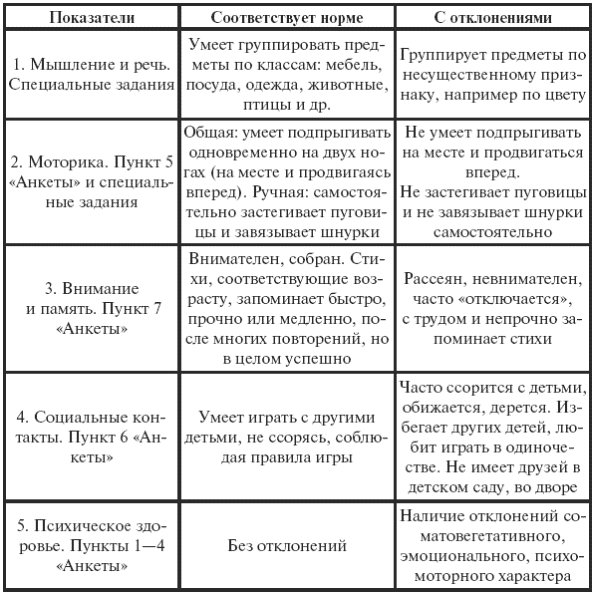 Таблица 7Показатели нервно-психического развития пятого года жизни Таблица 7Показатели нервно-психического развития пятого года жизни Окончание табл. 7 Окончание табл. 7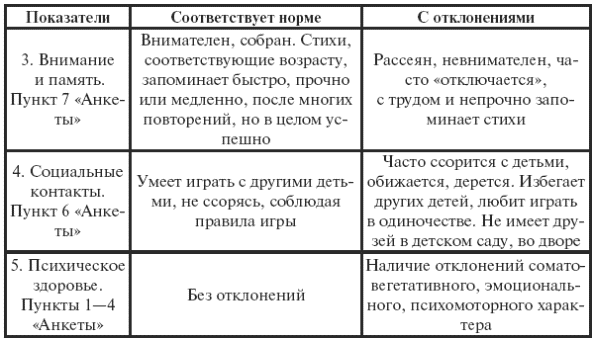 Таблица 8Показатели нервно-психического развития шестого года жизни Таблица 8Показатели нервно-психического развития шестого года жизни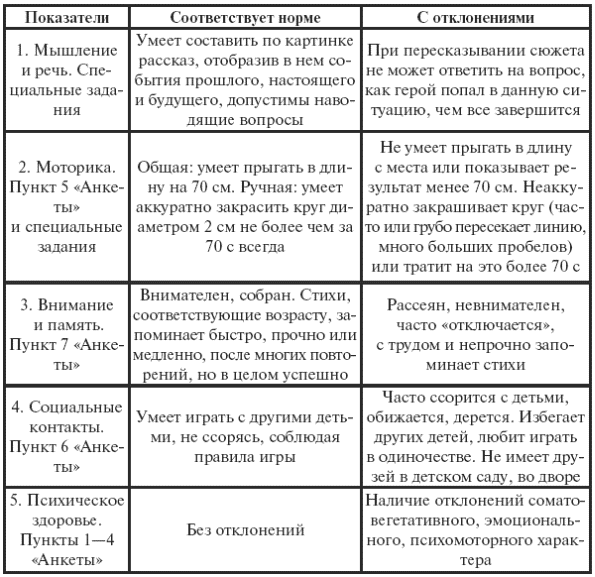 Во внутриутробном периоде уже развита тактильная чувствительность, которая имеется у плода к концу 9-й недели жизни, на поступление тактильной информации поверхность тела плода проявляет себя уже на 14-й неделе жизни, к четвертому месяцу внутриутробной жизни плод слышит и вздрагивает при громких звуках. В периоде новорожденности ребенок большую часть времени спит. Связь с внешним миром вначале происходит за счет выраженных безусловных рефлексов: 1) пищевых – сосательного, хоботкового и др.; 2) опоры – при поддержке подмышек стоит на всей стопе; 3) опоры автоматической ходьбы – переступает; 4) рефлекса ползания – отталкивается ножками от опоры в положении на животе и передвигается; 5) хватательного – сжимает палец, прикоснувшийся к ладони. Первым условным рефлексом является рефлекс на подготовку к кормлению. Зрительное сосредоточение появляется у грудных детей на первом месяце жизни, ребенок фиксирует взгляд на 3-й неделе жизни. У него совершенствуются тактильный, вестибулярный анализаторы. Ребенок держит голову, тянется руками к предметам. У ребенка исчезает гипертонус мышц, угасает часть врожденных рефлексов: автоматической ходьбы, ползания, опоры, хватательного. Быстро формируются рефлексы со зрительным и слуховым анализаторами. У ребенка отмечаются двигательная активность, улыбка, гуление. Начинает формироваться интеллектуальное развитие, ребенок тянет руку к игрушкам. Период бодрствования увеличивается, время сна сокращается с 18 до 15 ч. Во втором полугодии жизни ребенок начинает понимать обращенную к нему речь, выполняет простейшие задания. Днем спит дважды, сон укорачивается до 14–16 ч. Садится сам, ползает, а затем стоит, ходит с поддержкой, а затем самостоятельно. Начинает формироваться вторая сигнальная система, формируется высшая нервная деятельность ребенка. Начинает развиваться речь. Ребенок сначала произносит слоги, а затем – и двусложные слова. На втором году жизни словарный запас составляет до 300 слов. Он самостоятельно ест, умеет одеваться. На 3-6-м году жизни совершенствуются двигательные умения. Ребенок рисует прямые линии, окружности. По Керну-Ирасеку производится оценка школьной зрелости. Ребенок по данному тесту должен нарисовать человека со всеми частями тела: голова, туловище, конечности, волосы, уши; на лице должны быть обозначены глаза, рот, нос, на руке – пять пальцев. Он должен уметь срисовать группы точек – семь точек диаметром 1 мм с расстоянием между ними 1 см, срисовать фразу «Он ел суп» с учетом вертикального размера букв образца – 1 см, заглавной – 1,5 см. Оценка теста проводится по пятибалльной системе: 1 балл – наилучшая, 5 баллов – наихудшая. В возрасте 4–6 лет совершенствуется речь, ребенок хорошо понимает смысл речи, использует многословные фразы, обобщения нескольких групп предметов. Хорошо развита игровая деятельность ребенка. Ребенок играет со взрослыми, обеспечивает уход за собой. Воспринимая окружающее, создает многочисленные фантазии. Стабильный эмоциональный фон формируется в 7-10 лет. Ребенок становится независимым, у него появляются эмоциональные привязанности, эстетические представления, начинает формироваться чувство долга, ответственности, необходимости завершения начатого дела. В возрасте 11–12 лет начинается половое созревание, которое определяет поведенческие особенности, общение детей друг с другом и окружающими. Ребенок хочет быть независимым. У него формируется собственное «я». Формирование познавательной функции ребенка оценивается по степени его психомоторного развития в различные возрастные периоды: 1) в 2 месяца ребенок начинает улыбаться; 2) в 4 месяца узнает маму; 3) в 6 месяцев поворачивает голову к движущемуся предмету; 4) в 1 год ищет спрятанный предмет; учится играть с игрушками; 5) в 3 года знает свое полное имя; 6) в 4 года умеет считать; 7) в 5 лет знает дату своего рождения, домашний телефон, адрес. Существует масса таблиц для определения соответствия возрасту определенных навыков. Если ребенок не владеет навыками возрастной группы, говорят о дисгармоничном развитии. Если отмечается отставание более чем на два интервала, говорят об отставании психомоторного развития, на три – о задержке психомоторного развития, а если опережает на три интервала, констатируют опережение психомоторного развития (см. табл. 9). Таблица 9Сроки и параметры психометрии у детей первых 3 лет жизни (под редакцией М. Ф. Резниковой, 2007 г.)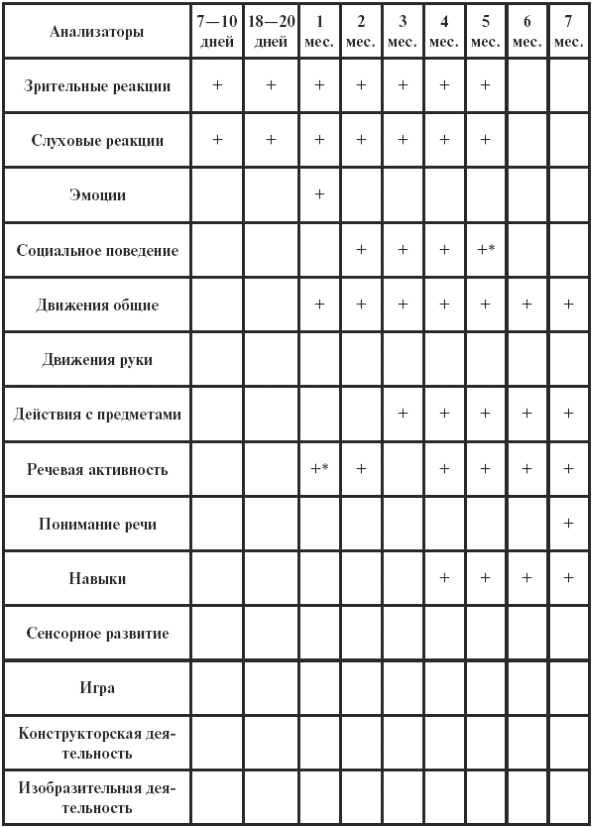 Окончание табл. 9 Окончание табл. 9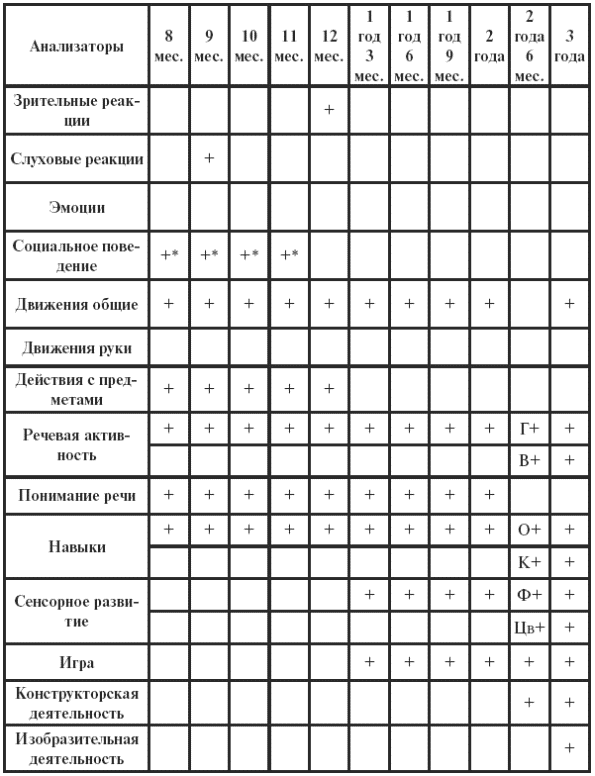 Примечания: Г – грамматика, В – вопросы, О – одевание, К – кормление, Ф – восприятие формы, Цв – восприятие цвета, * – показатель, проверяемый в дошкольных учреждениях (детском саду, доме ребенка, а в некоторых ситуациях – и в семье). Оценка психомоторного развития проводится в установленные сроки: на первом году жизни ребенка – ежемесячно, на втором – 1 раз в квартал, на третьем – 1 раз в полугодие (см. табл. 10). Таблица 10Качественная и количественная оценка НПР у детей (К. Л. Печора, 1978 г.)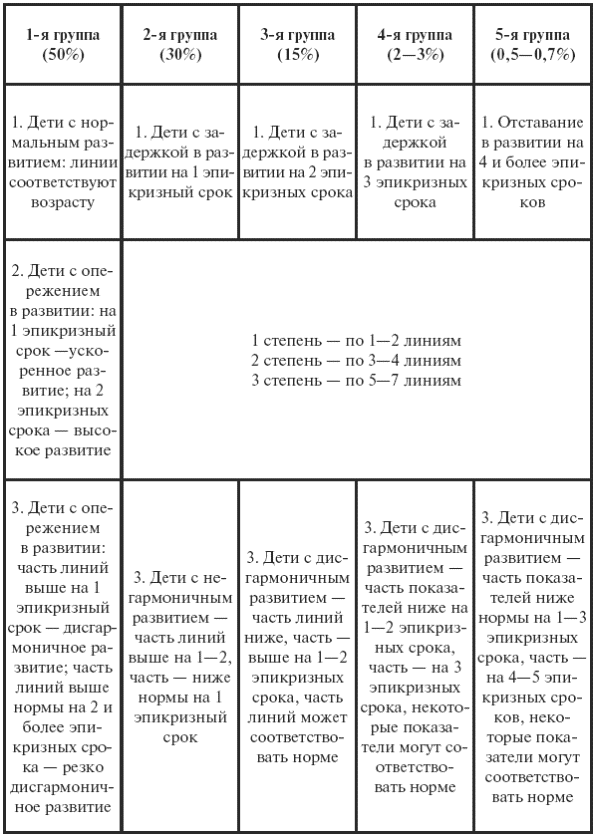 Примечания: диапазон между показателями, равный одному эпикризному сроку (фиксированные возрастные интервалы), свидетельствует о дисгармоничном развитии; составляющий 2 и более эпикризных срока – о резко дисгармоничном развитии. При оценке развития новорожденных группу развития не определяют. В заключении отмечают соответствие, опережение или отставание. Для определения групп развития необходимо: 1) знать показатель, соответствующий возрасту по таблице; 2) если указанного умения нет, определять возрастную группу, где он имеется, пропуская возрастные сроки, пока не определится необходимый показатель; 3) при задержке развития отыскивать показатель с низким уровнем и определять группу развития 1, 2, 3, 4, 5. Кроме этого, определяется равномерная или неравномерная задержка развития. В случае равномерного опережения определяется темп развития. ГЛАВА 2. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ Одним из основных условий правильного развития ребенка является хорошо сформированная и функционирующая опорно-двигательная система. К моменту рождения структурная дифференцировка костной системы не закончена. Особенностью костной ткани у детей является то, что эпифизы трубчатых костей, костей кисти и стопы состоят из хрящевой ткани. Первые ядра окостенения в хрящевой ткани закладываются на 7-8-й неделе внутриутробного развития эмбриона. После рождения ребенка костный скелет увеличивается, одновременно перестраивается структура костной ткани. У плода и новорожденного она имеет волокнистое строение, к 3–4 годам появляется пластинчатое строение костей. Костная ткань детей содержит большее количество воды и органических веществ и меньшее – минеральных веществ. Эти особенности отличают кости ребенка от костей взрослого, они у ребенка более податливы, эластичны при давлении и сгибании. Они имеют меньшую хрупкость. В связи с более толстой надкостницей переломы у детей часто бывают поднадкостными. Рост костей у них происходит благодаря хорошему кровоснабжению. После появления точек окостенения удлинение костей происходит за счет ростковой хрящевой ткани, которая находится между окостеневшим эпифизом и метафизом. Рост костей в толщину происходит за счет надкостницы, при этом со стороны костномозгового пространства происходит увеличение размера кости в поперечнике. ОСОБЕННОСТИ ЧЕРЕПА Череп новорожденного имеет более развитую мозговую часть по сравнению с лицевой частью и состоит из парных и непарных костей, которые разделяются швами. Швы закрываются к неонатальному периоду, зарастают полностью к 7 годам. Там, где соединяются кости, в определенных местах образуются роднички: 1) большой – между лобными и теменными костями, размером 2,5 ? 3 см; 2) малый – между затылочными и теменными костями; 3) боковые – по два с каждой стороны. Если происходят раннее закрытие большого родничка и заращение швов, это может свидетельствовать о микроцефалии. ОСОБЕННОСТИ ПОЗВОНОЧНИКА Позвоночник у новорожденных не имеет изгибов, он прямой, с небольшой выпуклостью кзади. По мере развития двигательных умений развиваются и изгибы позвоночника: 1) шейный лордоз (изгиб кпереди) возникает, когда ребенок начинает держать голову; 2) грудной кифоз (изгиб кзади) возникает, когда ребенок самостоятельно садится; 3) поясничный лордоз появляется после 9-12 месяцев, когда ребенок начинает ходить. Грудной кифоз окончательно формируется в 6–7 лет, поясничный лордоз – в школьном возрасте. В возрасте 5–6 лет центр тяжести находится ниже пупка, а к возрасту 13 лет – ниже уровня гребешков подвздошных костей. ОСОБЕННОСТИ ГРУДНОЙ КЛЕТКИ У ребенка на первом году жизни грудная клетка имеет бочкообразную форму: широкая, ребра расположены горизонтально. Когда ребенок научился ходить, грудина несколько опускается, а ребра приобретают наклонное положение. Ребра ребенка легко прогибаются, глубина вдоха ребенка зависит от экскурсии диафрагмы. ОСОБЕННОСТИ ТРУБЧАТЫХ КОСТЕЙ У ребенка трубчатые кости состоят из определенных частей. Диафиз и эпифиз соединены между собой прослойкой хряща метафиза. В этих местах имеется богатое кровоснабжение и замедленный ток крови, что обеспечивает образование трубчатых костей. ОСОБЕННОСТИ КОСТЕЙ ТАЗА Кости таза у детей первого года жизни похожи на воронку. Тазовые кости по женскому и мужскому типу развиваются во время полового созревания. Зубы. Сначала у ребенка прорезываются молочные зубы (см. табл. 11, 12). По срокам прорезывания постоянных зубов оценивается уровень биологической зрелости. Количество появившихся постоянных зубов считается в сумме на верхней и нижней челюстях. Таблица 11Схема прорезывания и выпадения молочных зубов (Фомин В. А., 2003 г.)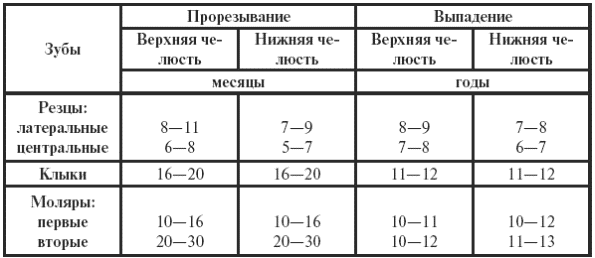 Таблица 12Сроки прорезывания постоянных зубов, в годах (Рзянкина М. Ф., 2007 г.) Таблица 12Сроки прорезывания постоянных зубов, в годах (Рзянкина М. Ф., 2007 г.)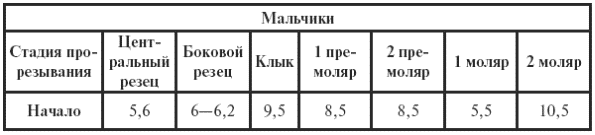 Окончание табл. 12 Окончание табл. 12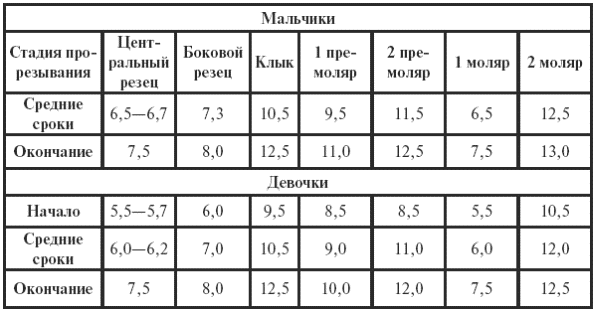 Меньшее количество зубов говорит о замедленном темпе развития постоянных зубов. В определенной последовательности также происходит становление прикуса. Прикус молочных зубов формируется к 2,5 года. Для него характерны: малые промежутки между зубами, отсутствие стертости зубов, дистальные поверхности верхнего и нижнего резцов расположены в одной фронтальной плоскости, верхние резцы немного прикрывают нижние. В возрасте 3,5–6 лет возникают межзубные щели, зубы стираются, нижние и верхние не совпадают. Появляется прямой прикус. Молочный прикус имеет значение для развития речи и способности пережевывать пищу. После начала прорезывания постоянных зубов появляется смешанный прикус, когда начинают появляться первые постоянные зубы и выпадать молочные зубы. В 5 лет появляются первые постоянные зубы, в 11 лет прорезываются вторые моляры. Третьи моляры появляются в 17–20 лет. Существует формула прорезывания зубов: Х = 4n – 20, где n – возраст ребенка. Исследование костной системы проводится путем осмотра, который проводится сверху вниз. При этом обращается внимание на форму и симметричность, участие грудной клетки в акте дыхания, наличие деформации скелета. Оценивается осанка ребенка, когда он стоит. В случае нарушения осанки имеется боковое искривление позвоночника – сколиоз. При осмотре верхних и нижних конечностей определяются их длина и наличие деформаций. Осмотр костной системы проводится в определенной последовательности: в фас, сбоку, со спины, определяется также нарушение походки. По итогам осмотра составляется тестовая карта. Таблица 13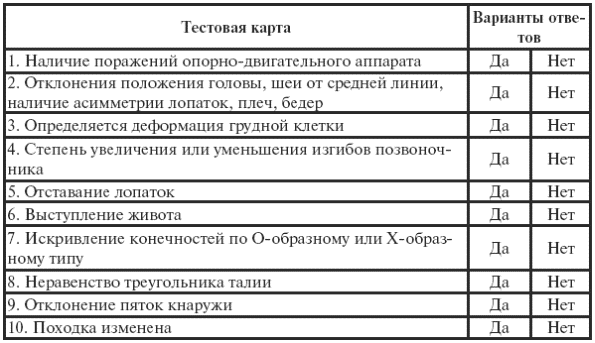 По результатам тестирования делаются следующие выводы: 1) без отклонений, когда по всем пунктам имеется отрицательный результат; 2) незначительные отклонения при положительных ответах по п. 3–7; 3) значительные отклонения при положительных ответах по п. 1, 2, 8, 9, 10. В этих случаях необходимы консультация ортопеда, более детальное обследование с применением рентгенографического анализа. ОСОБЕННОСТИ РАЗВИТИЯ МЫШЕЧНОЙ СИСТЕМЫ РЕБЕНКА У эмбриона мышцы начинают закладываться на 6-7-й неделе беременности. До 5 лет мышцы ребенка развиты недостаточно, мышечные волокна короткие, тонкие, нежные и почти не прощупываются в подкожно-жировом слое. Мышцы детей нарастают к периоду полового развития. На первом году жизни они составляют 20–25 % массы тела, к 8 годам – 27 %, к 15 годам – 15–44 %. Увеличение мышечной массы происходит за счет изменения размера каждой миофибриллы. В развитии мышц важную роль играет соответствующий возрасту двигательный режим, в более старшем возрасте – занятия спортом. В развитии мышечной деятельности детей большую роль играют тренировки, повторяемость и совершенствование быстрых навыков. С ростом ребенка и развитием мышечного волокна увеличивается интенсивность нарастания мышечной силы. Показатели мышечной силы, определяемой с помощью динамометрии. Наибольшее увеличение силы мышц происходит в возрасте 17–18 лет. Различные мышцы развиваются неравномерно. В первые годы жизни формируются крупные мышцы плеч и предплечий. До 5–6 лет развиваются двигательные умения, после 6–7 лет развиваются способности к письму, лепке, рисованию. С 8–9 лет нарастает объем мышц рук, ног, шеи, плечевого пояса. В период полового созревания отмечается прирост объема мышц рук, спины, ног. В 10–12 лет координация движений улучшается. В периоде полового созревания из-за нарастания массы мышц появляются угловатость, неловкость, резкость движений. Физические упражнения в этот период должны быть строго определенного объема. При отсутствии двигательной нагрузки на мышцы (гипокинезии) возникает задержка развития мышц, могут развиться ожирение, вегетососудистая дистония, нарушение роста костей. Для различных видов спорта существует допустимый возраст для занятий в детской спортивной школе с участием в соревнованиях. В 7–8 лет допускаются занятия спортивной, художественной гимнастикой, горными видами лыжного спорта, фигурным катанием на коньках. С 9 лет разрешаются занятия на батуте, биатлон, лыжное двоеборье, прыжки с трамплина, шахматы. В 10 лет разрешается начать занятия волейболом, баскетболом, борьбой, академической греблей, ручным мячом, фехтованием, футболом, хоккеем. В 11 лет рекомендуется начать заниматься греблей на байдарках, конькобежным спортом, легкой атлетикой, санным, стрелковым спортом. В 12 лет – бокс, велосипед. В 13 лет – тяжелая атлетика. В 14 лет – стендовая стрельба. ИССЛЕДОВАНИЕ МЫШЕЧНОЙ СИСТЕМЫ Исследование мышечной системы проводится визуально и инструментально. Визуально и пальпаторно оцениваются степень и равномерность развития мышечных групп, их тонус, сила, двигательную активность. Мышечная сила у детей раннего возраста определяется попыткой отнять игрушку. У детей более старшего возраста проводится ручная динамометрия. При инструментальном обследовании мышечной системы измеряют механическую и электрическую возбудимость с помощью электромиографов, хронаксимометров. ГЛАВА 3. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ КОЖИ Кожа представляет собой сплошной защитный покров, отграничивающий внутреннюю среду организма от воздействия внешней среды. В состав кожи входят: эпидермис – поверхностный слой с его придатками (это волосы, ногти, потовые железы), дерма, подкожно-жировая клетчатка (гиподерма). Площадь кожи у ребенка, приходящаяся на 1 кг массы, больше, чем у взрослого. Толщина кожи определяется полом и возрастом и составляет от 0,5 до 4 мм. У ребенка кожный покров нежнее и тоньше, чем у взрослого. Наиболее тонкая кожа располагается на веках, более толстая – на подошвах. Эпидермис у детей имеет свои особенности. Он состоит из 5 слоев. Базальный слой у новорожденного выражен хорошо. Чем меньше ребенок, тем менее выражен зернистый слой эпидермиса, поэтому кожа у новорожденного прозрачная, через нее видны капилляры. Сверху кожи располагается роговой слой эпидермиса. У новорожденного он состоит из 3 слоев клеток ороговевшего эпителия и содержит больше воды. У детей эпидермис слабо прикрепляется к дерме, граница между ними неровная. Благодаря этим особенностям в месте прикрепления эпидермиса образуются пузыри, что часто наблюдается при инфекциях кожи. Секретом сальных желез является сыровидная смазка, которой покрыто тело новорожденного ребенка. Если у взрослых гистологически дерма имеет волокнистое строение с отдельными включениями клеток, у детей в возрасте до 6 лет она имеет клеточную структуру. Волосы у новорожденных пушковые, в первые месяцы жизни они выпадают, заменяются на постоянные. В период полового созревания они появляются в подмышечных впадинах и на лобке. У новорожденных детей ногти достигают конца фаланг. Сальные железы начинают функционировать к 7-му месяцу внутриутробной жизни. На носу, щеках они могут образовывать беловато-желтые точки, самостоятельно исчезающие к 2–3 месяцам, когда формируются выводные протоки сальных желез. У новорожденных детей кожа имеет свои особенности. Она покрыта сыровидной смазкой, отечная, бледная. ФУНКЦИИ КОЖИ РЕБЕНКА Защитная функция у детей снижена, кожа легко ранима, имеется склонность к шелушению, она легко инфицируется. Дыхательная функция кожи благодаря хорошему кровоснабжению выражена достаточно хорошо. Зато выделительная функция у детей раннего возраста развита хуже. Кожа ребенка имеет большую всасывательную способность. В ней много рецепторов, она является органом чувств, воспринимающим раздражения окружающей среды. В коже происходит образование биологически активных веществ. ОСОБЕННОСТИ ПОДКОЖНО-ЖИРОВОГО СЛОЯ Основной функцией подкожно-жировой клетчатки является теплопродукция, не связанная с мышечными сокращениями. При длительном охлаждении жировая ткань может полностью исчезнуть. При дефиците питания подкожно-жировой слой истончается. В брюшной и грудной полостях, забрюшинном пространстве жир у детей почти отсутствует. Он образуется к 5–7 годам. Повышенное содержание твердых кислот влияет на то, что тургор тканей у детей грудного возраста более плотный, отмечается склонность к образованию уплотнений (отеку кожи). Для детей характерно наличие бурой жировой ткани, которая располагается в клетчатке шеи и спины, в некоторых внутренних органах, крупных сосудах. Эта ткань обеспечивает теплопродукцию в периоде новорожденности. При похудании подкожно-жировой слой исчезает в определенной последовательности: вначале – на животе и груди, затем – на конечностях и в последнюю очередь – на лице. Для оценки состояния кожи производятся осмотр, пальпаторное исследование, определение тургора тканей, эластичности кожи, кожных сосудов и дермографизма. Пальпация производится поверхностно, осторожно. Для определения толщины и эластичности кожи необходимо указательным и большим пальцами захватить кожу без подкожно-жирового слоя в небольшую складку, а затем отпустить. При хорошей эластичности кожная складка сразу распрямляется. В случае, если расправление кожной складки происходит постепенно, эластичность кожи снижена. Обычно определение эластичности проводится на тыльной части кисти. Тургор тканей определяется сдавливанием всей толщи кожи, подкожной клетчатки и мышц на верхней трети бедра с внутренней стороны. Снижение тургора тканей происходит при дистрофии, заболеваниях органов пищеварения, а также в случаях обезвоживания организма. Влажность кожи может быть изменена в сторону как увеличения, так и уменьшения. Она определяется путем поглаживания на симметричных участках. В норме влажность умеренно выражена, при заболеваниях возникают сухость кожи, повышенная влажность и усиленная потливость. Дермографизм выявляется проведением сверху вниз кончиками пальцев по коже груди. Обычно на линии проведения появляется белая или красная полоса. Красный дермографизм проявляется при повышении тонуса парасимпатической системы, белый – указывает на повышение тонуса симпатической системы. Дермографизм может быть валикообразным, разлитым или неразлитым. Для определения температуры тела проводится термометрия. Различают повышение температуры тела общее и местное. Состояние подкожно-жирового слоя определяется пальпацией. Для этого ощупывается не только кожа, но и подкожно-жировой слой. Различается нормальное, избыточное, недостаточное отложение жира. Толщина складки определяется на животе, на уровне пупка, на уровне грудины, на спине, под лопатками, на внутренней стороне щек. У детей до трехлетнего возраста величина подкожно-жирового слоя достигает 0,8–1,5 см. ОСОБЕННОСТИ НОГТЕЙ Они изменяются в результате патологических процессов в других органах. Появление внутри ногтей белых пятен или линий свидетельствует о недостаточном поступлении в организм ряда веществ или о некоторых хронических заболеваниях, редко встречающихся у детей. При расстройствах функции щитовидной железы, ревматоидном артрите внутри ногтей появляются поперечные или продольные борозды. Для анемии характерно белое окрашивание ногтей. При грибковых заболеваниях ногти приобретают желтый или черный цвет, а при порфирии они приобретают красновато-пурпурный оттенок. ОСОБЕННОСТИ ВОЛОС Сразу после рождения ребенка тело покрыто пушковыми волосами. Выраженность роста волос имеет индивидуальные особенности. В период полового созревания начинается усиленный рост волос в области половых органов, у мальчиков – сначала в подмышечной области, затем над верхней губой, на подбородке, щеках, у девочек – в подмышечной области. ГЛАВА 4. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ДЫХАТЕЛЬНОЙ СИСТЕМЫ Начало формирования трахеопульмональной системы начинается на 3-4-й неделе эмбрионального развития. Уже к 5-6-й неделе развития эмбриона появляются разветвления второго порядка и предопределено образование трех долей правого легкого и двух долей левого легкого. В этот период образуется ствол легочной артерии, врастающей в легкие по ходу первичных бронхов. У эмбриона на 6-8-й неделе развития формируются основные артериальные и венозные коллекторы легких. В течение 3 месяцев происходит рост бронхиального дерева, появляются сегментарные и субсегментарные бронхи. В течение 11-12-й недели развития уже имеются участки легочной ткани. Они вместе с сегментарными бронхами, артериями и венами образуют эмбриональные сегменты легких. В промежутках между 4-м и 6-м месяцами наблюдается быстрый рост сосудистой системы легких. У плодов в 7 месяцев ткань легких приобретает черты пористого строения каналов, будущие воздушные пространства заполнены жидкостью, которая выделяется клетками, выстилающими бронхи. В 8–9 месяцев внутриутробного периода происходит дальнейшее развитие функциональных единиц легких. Рождение ребенка требует немедленного функционирования легких, в этот период с началом дыхания происходят значительные изменения воздухоносных путей, особенно дыхательного отдела легких. Формирование дыхательной поверхности в отдельных отделах легких происходит неравномерно. Для расправления дыхательного аппарата легких огромное значение имеют состояние и готовность сурфактантной пленки, выстилающей легочную поверхность. Нарушение поверхностного натяжения сурфактантной системы приводит к серьезным заболеваниям ребенка раннего возраста. В первые месяцы жизни у ребенка сохраняется соотношение длины и ширины воздухоносных путей, как у плода, когда трахея и бронхи короче и шире, чем у взрослых, а мелкие бронхи – более узкие. Плевра, покрывающая легкие, у новорожденного ребенка более толстая, рыхлая, содержит ворсины, выросты, особенно в междолевых бороздках. В этих участках возникают патологические очаги. Легкие к рождению ребенка подготовлены к выполнению функции дыхания, но отдельные компоненты находятся в стадии развития, быстро идет формирование и дозревание альвеол, происходят перестройка малого просвета мышечных артерий и ликвидация барьерной функции. После трехмесячного возраста различают II периода. I – период интенсивного роста легочных долей (от 3 месяцев до 3 лет). II – окончательная дифференцировка всей бронхо-легочной системы (от 3 до 7 лет). Интенсивный рост трахеи и бронхов происходит на 1-2-м году жизни, который в последующие годы замедляется, а мелкие бронхи растут интенсивно, углы ветвления бронхов также увеличиваются. Диаметр альвеол нарастает, и дыхательная поверхность легких с возрастом увеличивается в 2 раза. У детей до 8 месяцев диаметр альвеол равен 0,06 мм, в 2 года – 0,12 мм, в 6 лет – 0,2 мм, в 12 лет – 0,25 мм. В первые годы жизни происходят рост и дифференцировка элементов легочной ткани, сосудов. Выравнивается соотношение объемов долей у отдельных сегментов. Уже в 6–7 лет легкие являются сформированным органом и неотличимы по сравнению от легких взрослых людей. ОСОБЕННОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ Дыхательные пути делятся на верхние, к которым относятся нос, придаточные пазухи носа, глотка, евстахиевы трубы, и нижние, к которым относятся гортань, трахея, бронхи. Основная функция дыхания заключается в проведении воздуха в легкие, очищении его от пылевых частиц, защите легких от вредных воздействий бактерий, вирусов, инородных частиц. Кроме того, дыхательные пути согревают и увлажняют вдыхаемый воздух. Легкие представлены мелкими мешочками, которые содержат воздух. Они соединяются между собой. Основная функция легких заключается в поглощении из атмосферного воздуха кислорода и выделении в атмосферу газов, прежде всего углекислого. Механизм дыхания. При вдохе происходит сокращение диафрагмы и мышц грудной клетки. Выдох в старшем возрасте происходит пассивно под влиянием эластичной тяги легких. При обструкции бронхов, эмфиземе, а также у новорожденных имеет место активный вдох. В норме дыхание устанавливается с такой частотой, при которой объем дыхания выполняется за счет минимальных энергетических затрат дыхательной мускулатуры. У новорожденных детей частота дыхания – 30–40, у взрослых – 16–20 в минуту. Основным носителем кислорода является гемоглобин. В легочных капиллярах кислород связывается с гемоглобином, образуя оксигемоглобин. У новорожденных детей преобладает фетальный гемоглобин. В первый день жизни его содержится в организме около 70 %, к концу 2-й недели – 50 %. Фетальный гемоглобин обладает свойством легко связывать кислород и трудно отдавать его тканям. Это помогает ребенку при наличии кислородного голодания. Транспорт углекислого газа происходит в растворенном виде, насыщение крови кислородом влияет на содержание углекислого газа. Функция дыхания тесно связана с легочным кровообращением. Это сложный процесс. Во время дыхания отмечается его авторегуляция. При растяжении легкого во время вдоха тормозится центр вдоха, во время выдоха стимулируется выдох. Глубокое дыхание или принудительное раздувание легких ведут к рефлекторному расширению бронхов и повышают тонус дыхательной мускулатуры. При спадении и сдавлении легких происходит сужение бронхов. В продолговатом мозге располагается дыхательный центр, откуда поступают команды к дыхательной мускулатуре. Бронхи при вдохе удлиняются, на выдохе – укорачиваются и сужаются. Взаимосвязь функций дыхания и кровообращения проявляется с момента расправления легких при первом вдохе новорожденного, когда расправляются и альвеолы, и сосуды. При заболеваниях органов дыхания у детей могут возникнуть нарушение дыхательной функции и дыхательная недостаточность. ОСОБЕННОСТИ СТРОЕНИЯ НОСА У детей раннего возраста носовые ходы короткие, нос уплощенный из-за недостаточно развитого лицевого скелета. Носовые ходы более узкие, раковины – утолщенные. Носовые ходы окончательно формируются только к 4 годам. Полость носа – относительно малых размеров. Слизистая оболочка очень рыхлая, хорошо снабжена кровеносными сосудами. Воспалительный процесс приводит к развитию отека и сокращению из-за этого просвета носовых ходов. Нередко происходит застой слизи в носовых ходах. Она может подсыхать, образуя корочки. При закрытии носовых ходов может возникнуть одышка, ребенок в этот период не может сосать грудь, беспокоится, бросает грудь, остается голодным. Дети в связи с затруднением носового дыхания начинают дышать ртом, у них нарушается согревание поступающего воздуха и увеличивается склонность к простудным заболеваниям. При нарушении носового дыхания отмечается отсутствие различения запахов. Это приводит к нарушению аппетита, а также к нарушению представления о внешней среде. Дыхание через нос является физиологическим, дыхание через рот – признаком заболевания носа. Придаточные полости носа. Придаточные полости носа или, как их называют, пазухи, являются ограниченными пространствами, заполненными воздухом. Верхнечелюстные (гайморовы) пазухи формируются к 7-летнему возрасту. Решетчатая – к 12 годам, лобная полностью формируется к 19 годам. Особенности слезно-носового канала. Слезно-носовой канал более короткий, чем у взрослых, его клапаны недостаточно развиты, выходное отверстие находится близко к углу век. В связи с этими особенностями инфекция быстро попадает из носа в конъюнктивальный мешок. ОСОБЕННОСТИ ГЛОТКИ Глотка у детей раннего возраста относительно широкая, небные миндалины развиты слабо, что объясняет редкие заболевания ангиной на первом году жизни. Полностью миндалины развиваются к 4–5 годам. К концу первого года жизни миндальная ткань гиперплазируется. Но ее барьерная функция в этом возрасте очень низкая. Разросшаяся миндальная ткань может быть подвержена инфекции, поэтому возникают такие заболевания, как тонзиллит, аденоидит. В носоглотку открываются евстахиевы трубы, которые соединяют ее со средним ухом. Если инфекция попадает из носоглотки в среднее ухо, возникает воспаление среднего уха. ОСОБЕННОСТИ ГОРТАНИ Гортань у детей – воронкообразной формы, является продолжением глотки. У детей она располагается выше, чем у взрослых, имеет сужение в области перстневидного хряща, где располагается подсвязочное пространство. Голосовая щель образована голосовыми связками. Они короткие и тонкие, этим обусловлен высокий звонкий голос ребенка. Диаметр гортани у новорожденного в области подсвязочного пространства составляет 4 мм, в 5–7 лет – 6–7 мм, к 14 годам – 1 см. Особенностями гортани у детей являются: ее узкий просвет, множество нервных рецепторов, легко возникающий отек подслизистого слоя, что может привести к тяжелым нарушениям дыхания. Щитовидные хрящи образуют у мальчиков старше 3 лет более острый угол, с 10 лет формируется типичная мужская гортань. ОСОБЕННОСТИ ТРАХЕИ Трахея является продолжением гортани. Она широкая и короткая, каркас трахеи состоит из 14–16 хрящевых колец, которые соединены фиброзной перепонкой вместо эластичной замыкающей пластины у взрослых. Наличие в перепонке большого количества мышечных волокон способствует изменению ее просвета. Анатомически трахея новорожденного находится на уровне IV шейного позвонка, а у взрослого – на уровне VI–VII шейного позвонка. У детей она постепенно опускается, как и ее бифуркация, которая располагается у новорожденного на уровне III грудного позвонка, у детей 12 лет – на уровне V–VI грудного позвонка. В процессе физиологического дыхания просвет трахеи меняется. Во время кашля он уменьшается на 1/3 своего поперечного и продольного размеров. Слизистая оболочка трахеи богата железами, выделяющими секрет, который покрывает поверхность трахеи слоем толщиной 5 мкм. Реснитчатый эпителий способствует перемещению слизи со скоростью 10–15 мм/мин по направлению изнутри кнаружи. Особенности трахеи у детей способствуют развитию ее воспаления – трахеиту, который сопровождается грубым, низким по тембру кашлем, напоминающим кашель «как в бочку». ОСОБЕННОСТИ БРОНХИАЛЬНОГО ДЕРЕВА Бронхи у детей к рождению сформированы. Слизистая оболочка их богато снабжена кровеносными сосудами, покрыта слоем слизи, которая движется со скоростью 0,25-1 см/мин. Особенностью бронхов у детей является то, что эластичные и мышечные волокна развиты слабо. Бронхиальное дерево разветвляется до бронхов 21-го порядка. С возрастом количество ветвей и их распределение остаются постоянными. Размеры бронхов интенсивно меняются на первом году жизни и в периоде полового созревания. Их основу составляют хрящевые полукольца в раннем детском возрасте. Бронхиальные хрящи очень эластичные, податливые, мягкие и легко смещаются. Правый бронх шире левого и является продолжением трахеи, поэтому в нем чаще обнаруживаются инородные тела. После рождения ребенка в бронхах формируется цилиндрический эпителий с мерцательным аппаратом. При гиперемии бронхов и их отеке резко снижается их просвет (вплоть до полного его закрытия). Недоразвитие дыхательной мускулатуры способствует слабому кашлевому толчку у маленького ребенка, что может привести к закупорке слизью мелких бронхов, а это, в свою очередь, приводит к инфицированию легочной ткани, нарушению очистительной дренажной функции бронхов. С возрастом по мере роста бронхов, появлением широких просветов бронхов, продуцированием бронхиальными железами менее вязкого секрета реже встречаются острые заболевания бронхо-легочной системы по сравнению с детьми более раннего возраста. ОСОБЕННОСТИ ЛЕГКИХ Легкие у детей, как и у взрослых, делятся на доли, доли на сегменты. Легкие имеют дольчатое строение, сегменты в легких отделены друг от друга узкими бороздами и перегородками из соединительной ткани. Основной структурной единицей являются альвеолы. Число их у новорожденного в 3 раза меньше, чем у взрослого человека. Альвеолы начинают развиваться с 4-6-недельного возраста, их формирование происходит до 8 лет. После 8 лет легкие у детей увеличиваются за счет линейного размера, параллельно нарастает дыхательная поверхность легких. В развитии легких можно выделить следующие периоды: 1) от рождения до 2 лет, когда происходит интенсивный рост альвеол; 2) от 2 до 5 лет, когда интенсивно развивается эластическая ткань, формируются бронхи с перебронхиальными включениями легочной ткани; 3) от 5 до 7 лет окончательно формируются функциональные способности легких; 4) от 7 до 12 лет, когда происходит дальнейшее увеличение массы легких за счет созревания легочной ткани. Анатомически правое легкое состоит из трех долей (верхней, средней и нижней). К 2 годам размеры отдельных долей соответствуют друг другу, как у взрослого человека. Кроме долевого, в легких различают сегментарное деление, в правом легком различают 10 сегментов, в левом – 9. Основной функцией легких является дыхательная. Считается, что через легкие ежедневно проходит 10 000 л воздуха. Кислород, поглощенный из вдыхаемого воздуха, обеспечивает функционирование многих органов и систем; легкие принимают участие во всех видах обмена веществ. Дыхательная функция легких осуществляется с помощью биологически активного вещества – сурфактанта, также оказывающего бактерицидное действие, препятствующего попаданию жидкости в легочные альвеолы. С помощью легких из организма удаляются отработанные газы. Особенностью легких у детей является незрелость альвеол, они имеют небольшой объем. Это компенсируется учащением дыхания: чем младше ребенок, тем более поверхностное у него дыхание. Частота дыхания у новорожденного равна 60, у подростка – уже 16–18 дыхательных движений в 1 минуту. Завершается развитие легких к 20 годам. Самые различные заболевания могут нарушать у детей жизненно важную функцию дыхания. Из-за особенностей аэрации, дренажной функции и эвакуации секрета из легких воспалительный процесс часто локализуется в нижней доле. Это происходит в лежачем состоянии у детей грудного возраста из-за недостаточной дренажной функции. Парависцебральные пневмонии чаще возникают во втором сегменте верхней доли, а также в базально-заднем сегменте нижней доли. Может часто поражаться средняя доля правого легкого. Наибольшее диагностическое значение имеют следующие исследования: рентгенологическое, бронхологическое, определение газового состава крови, рН крови, исследование функции внешнего дыхания, исследование бронхиального секрета, компьютерная томография. По частоте дыхания, соотношению его с пульсом судят о наличии или отсутствии дыхательной недостаточности (см. табл. 14). Таблица 14Возрастная динамика частоты дыхания (Фомин В. Ф., 2003 г.) ГЛАВА 5. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ Наиболее важными функциями сердечно-сосудистой системы являются: 1) поддержание постоянства внутренней среды организма; 2) доставка кислорода и питательных веществ во все органы и ткани; 3) выведение из организма продуктов обмена веществ. Эти функции сердечно-сосудистая система может обеспечить только в тесном взаимодействии с органами дыхания, пищеварения и мочевыделения. Совершенствование работы органов кровообращения происходит неравномерно на протяжении всего периода детства. ОСОБЕННОСТИ ВНУТРИУТРОБНОГО КРОВООБРАЩЕНИЯ Закладка сердца начинается на 2-й неделе внутриутробной жизни. В течение 3 недель из пластинки, расположенной на границе головы и туловища, происходит формирование сердца со всеми его отделами. В первые 6 недель сердце состоит из трех камер, затем образуются четыре за счет разделения предсердий. В это время происходит процесс разделения сердца на правую и левую половины, формирование клапанов сердца. Образование основных артериальных стволов начинается со 2-й недели жизни. Очень рано формируется проводниковая система сердца. ВНУТРИУТРОБНОЕ КРОВООБРАЩЕНИЕ ПЛОДА Насыщенная кислородом кровь поступает через плаценту по пупочной вене к плоду. Меньшая часть этой крови впитывается в печень, большая – в нижнюю полую вену. Затем эта кровь, смешавшись с кровью из правой половины плода, поступает в правое предсердие. Сюда же вливается кровь из верхней полой вены. Однако эти два кровяных столба почти не смешиваются друг с другом. Кровь из нижней полой вены через овальное окно попадает в левое сердце и аорту. Кровь, бедная кислородом, из верхней полой вены проходит в правое предсердие, правый желудочек и начальную часть легочной артерии, отсюда через артериальный проток она попадает в аорту и примешивается к крови, поступившей из левого желудочка. Лишь небольшая часть крови поступает в легкие, оттуда – в левое предсердие, в котором она смешивается с кровью, поступившей через овальное окно. Небольшое количество крови в малом круге кровообращения циркулирует до первого вдоха. Таким образом, мозг и печень получают наиболее богатую кислородом кровь, а нижние конечности – наименее богатую кислородом кровь. После рождения ребенка венозный проток и пупочные сосуды запустевают, зарастают и превращаются в круглую связку печени. В действие вовлекаются все физиологические системы жизнеобеспечения. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СЕРДЦА И СОСУДОВ У ДЕТЕЙ У детей происходит непрерывный рост и функциональное совершенствование сердечно-сосудистой системы. Особенно энергично растет и совершенствуется сердце у детей с 2 до 6 лет, а также – в период полового созревания. Сердце новорожденного имеет уплощенную конусообразную, овальную или шарообразную форму из-за недостаточного развития желудочков и сравнительно больших размеров предсердий. Только к 10–14 годам сердце приобретает такую же форму, что и у взрослого человека. В связи с высоким стоянием диафрагмы сердце новорожденного расположено горизонтально. Косое положение сердце принимает к первому году жизни. Масса сердца новорожденного составляет 0,8 % от общей массы тела, она относительно больше, чем у взрослого человека. Правый и левый желудочки одинаковы по толщине, их стенки равны 5 мм. Сравнительно большие размеры имеют предсердие и магистральные сосуды. К концу первого года вес сердца удваивается, к 3 годам – утраивается. В дошкольном и младшем школьном возрасте рост сердца замедляется и снова нарастает в период полового созревания. К 17 годам масса сердца увеличивается в 10 раз. Неравномерно растут и отделы сердца. Левый желудочек значительно увеличивает свой объем, уже к 4 месяцам он по весу вдвое превышает правый. Толщина стенок желудочков у новорожденного составляет 5,5 мм, в дальнейшем толщина левого желудочка увеличивается до 12 мм, правого – до 6–7 мм. Объем сердца при рождении составляет около 22 см3, за первый год он увеличивается на 20 см3, в последующем – ежегодно на 6-10 см3. Одновременно увеличивается диаметр клапанных отверстий. У детей сердце расположено выше, чем у взрослых. Объем сердца у детей больше относительно объема грудной клетки, чем у взрослых. У новорожденного верхушка сердца образована обоими желудочками, к 6 месяцам – только левым. Проекция сердца к 1,5 года из IV межреберья опускается в V межреберье. В детском возрасте происходит качественная перестройка сердечной мышцы. У детей раннего возраста мышца сердца недифференцированна и состоит из тонких, плохо разделенных миофибрилл, которые содержат большое количество овальных ядер. Поперечная исчерченность отсутствует. Соединительная ткань начинает развиваться. Эластических элементов очень мало, в раннем детском возрасте мышечные волокна близко прилегают друг к другу. С ростом ребенка мышечные волокна утолщаются, появляется грубая соединительная ткань. Форма ядер становится палочкообразной, появляется поперечная исчерченность мышц, к 2-3-летнему возрасту гистологическая дифференциация миокарда завершается. Совершенствуются и другие отделы сердца. По мере роста ребенка происходит совершенствование проводящей системы сердца. В раннем детском возрасте она массивна, ее волокна контурированы нечетко. У детей более старшего возраста происходит перемодулирование проводящей системы сердца, поэтому у детей часто встречаются нарушения ритма сердца. Работа сердца осуществляется за счет поверхностных и глубоких сплетений, образованных волокнами блуждающего нерва и шейных симпатических узлов, контактирующих с ганглиями синусового и предсердно-желудочкового узлов в стенках правого предсердия. Ветви блуждающего нерва заканчивают свое развитие к 3–4 годам. До этого возраста сердечная деятельность регулируется симпатической системой. Это объясняет физиологическое учащение сердечного ритма у детей первых 3 лет жизни. Под влиянием блуждающего нерва урежается сердечный ритм и появляется аритмия типа дыхательной, удлиняются интервалы между сердечными сокращениями. Функции миокарда у детей, такие как автоматизм, проводимость, сократимость, осуществляются так же, как у взрослых. ОСОБЕННОСТИ СОСУДОВ У ДЕТЕЙ Сосуды подводят и распределяют кровь по органам и тканям ребенка. Их просвет у детей раннего возраста широк. По ширине артерии равны венам. Соотношение их просвета составляет 1: 1, затем венозное русло становится шире, к 16 годам их соотношение составляет 1: 2. Рост артерий и вен часто не соответствует росту сердца. Стенки артерий более эластичны, чем стенки вен. С этим связаны меньшие показатели, чем у взрослых, периферического сопротивления, артериального давления и скорости кровотока. Строение артерий также меняется. У новорожденных стенки сосудов тонкие, в них слабо развиты мышечные и эластические волокна. До 5 лет быстро растет мышечный слой, в 5–8 лет равномерно развиты все оболочки сосудов, к 12 годам структура сосудов у детей такая же, как у взрослых. Частота пульса у детей зависит от возраста. У новорожденного она составляет 160–140 ударов в 1 мин, в 1 год – 110–140, в 5 лет – 100, в 10 лет – 80–90, в 15 лет – 80. С возрастом нарастает систолическое артериальное давление, имеется тенденция к повышению диастолического давления. Артериальное систолическое давление равно 90 + 2 ? n, диастолическое – 60 + 2 ? n, где n – возраст ребенка в годах. Для детей до 1 года систолическое давление равно 75 + n, где n – возраст ребенка в месяцах. Диастолическое артериальное давление равно систолическому давлению минус 10 мм рт. ст. СЕРДЦЕ И СОСУДЫ В ПЕРИОД ПОЛОВОГО СОЗРЕВАНИЯ В пубертатном возрасте происходит интенсивный рост различных органов и систем. В этом периоде происходят нарушения их функционирования в связи с нарушениями их взаимоотношений и координации функций. У подростков в связи с особенностями роста как сердца, так и всего тела отмечаются относительно малые масса и объем сердца по сравнению с массой и объемом тела. Отношение объема тела к объему сердца у детей равно 50 %, у взрослого – 60 %, а в пубертатном периоде составляет 90 %. Кроме этого, имеются анатомические особенности сердечно-сосудистой системы у подростков, которые связаны с соотношением объема сердца и сосудов. У подростков объем сердца увеличивается быстрее, чем емкость сосудистой сети, это увеличивает периферическое сопротивление, что приводит к гипертрофическому варианту подросткового сердца. У подростков с отклонениями в возрастной эволюции сердца преобладает симпатическая регуляция. Таким образом, у детей имеются функциональные особенности органов кровообращения, которые характеризуются: 1) высоким уровнем выносливости детского сердца вследствие его достаточно большой массы, хорошего кровоснабжения; 2) физиологической тахикардией, обусловленной малым объемом сердца при высокой потребности детского организма в кислороде, а также симпатотомией; 3) низким артериальным давлением с малым объемом крови, поступающей с каждым сердечным сокращением, а также низким периферическим сопротивлением сосудов; 4) неравномерностью роста сердца и связанными с этим функциональными расстройствами. ГЛАВА 6. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ У ДЕТЕЙ К органам пищеварения относятся ротовая полость, пищевод, желудок и кишечник. В пищеварении принимают участие поджелудочная железа и печень. Органы пищеварения закладываются в первые 4 недели внутриутробного периода, к 8 неделям беременности определены все отделы органов пищеварения. Околоплодные воды плод начинает проглатывать к 16–20 неделям беременности. Пищеварительные процессы происходят в кишечнике плода, где образуется скопление первородного кала – мекония. ОСОБЕННОСТИ ПОЛОСТИ РТА Главная функция полости рта у ребенка после рождения заключается в обеспечении акта сосания. Этими особенностями являются: малые размеры полости рта, большой язык, хорошо развитая мускулатура губ и жевательные мышцы, поперечные складки на слизистой оболочке губ, валикообразное утолщение десен, в щеках имеются комочки жира (комочки Биша), которые придают щекам упругость. Слюнные железы у детей после рождения недостаточно развиты; слюны в первые 3 месяца выделяется мало. Развитие слюнных желез завершается к 3 месяцам жизни. ОСОБЕННОСТИ ПИЩЕВОДА Пищевод у детей раннего возраста имеет веретенообразную форму, он узкий и короткий. У новорожденного его длина составляет всего 10 см, у детей в 1 год жизни – 12 см, в 10 лет – 18 см. Его ширина соответственно составляет в 7 лет – 8 мм, в 12 лет – 15 мм. На слизистой оболочке пищевода отсутствуют железы. Он имеет тонкие стенки, слабое развитие мышечной и эластичной тканей, хорошо кровоснабжается. Вход в пищевод расположен высоко. Физиологические сужения у него отсутствуют. ОСОБЕННОСТИ ЖЕЛУДКА В грудном возрасте желудок расположен горизонтально. По мере роста и развития в период, когда ребенок начинает ходить, желудок постепенно принимает вертикальное положение, и к 7-10 годам он располагается так же, как у взрослых. Емкость желудка постепенно увеличивается: при рождении она составляет 7 мл, в 10 дней – 80 мл, в год – 250 мл, в 3 года – 400–500 мл, в 10 лет – 1500 мл. Рассчитать объем разового приема пищи для детей первого года жизни можно по формуле Н. Ф. Филатова: V = 30 мл + 30 ? n, где n – возраст в месяцах. Особенностью желудка у детей является слабое развитие его дна и кардиального сфинктера на фоне хорошего развития пилорического отдела. Это способствует частому срыгиванию у ребенка, особенно при попадании воздуха в желудок во время сосания. Слизистая оболочка желудка относительно толстая, на фоне этого отмечается слабое развитие желудочных желез. Действующие железы слизистой оболочки желудка по мере роста ребенка формируются и увеличиваются в 25 раз, как во взрослом состоянии. В связи с этими особенностями секреторный аппарат у детей первого года жизни развит недостаточно. Состав желудочного сока у детей схож со взрослыми, но кислотная и ферментативная активность его значительно ниже. Барьерная активность желудочного сока низкая. Основным действующим ферментом желудочного сока является сычужный фермент (лабфермент), который обеспечивает первую фазу пищеварения – створаживание молока. В желудке грудного ребенка выделяется крайне мало липазы. Этот недостаток восполняется наличием липазы в грудном молоке, а также панкреатическом соке ребенка. Если ребенок получает коровье молоко, жиры его в желудке не расщепляются. Всасывание в желудке незначительное и касается таких веществ, как соли, вода, глюкоза, и лишь частично всасываются продукты расщепления белка. Сроки эвакуации пищи из желудка зависят от вида вскармливания. Женское молоко задерживается в желудке на 2–3 ч. ОСОБЕННОСТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ Поджелудочная железа имеет небольшие размеры. У новорожденного длина ее составляет 5–6 см, а к 10 годам жизни она увеличивается втрое. Поджелудочная железа располагается глубоко в брюшной полости на уровне X грудного позвонка, в более старшем возрасте она находится на уровне I поясничного позвонка. Ее интенсивный рост происходит до 14 лет. Размеры поджелудочной железы у детей на первом году жизни (см): 1) новорожденный – 6,0 ? 1,3 ? 0,5; 2) 5 месяцев – 7,0 ? 1,5 ? 0,8; 3) 1 год – 9,5 ? 2,0 ? 1,0. Поджелудочная железа богато снабжена кровеносными сосудами. Капсула ее менее плотная, чем у взрослых, и состоит из тонковолокнистых структур. Выводные протоки ее широкие, что обеспечивает хороший дренаж. Поджелудочная железа ребенка имеет внешнесекреторную и внутрисекреторную функции. Она вырабатывает поджелудочный сок, состоящий из альбуминов, глобулинов, микроэлементов и электролитов, ферментов, необходимых для переваривания пищи. В число ферментов входят протеолитические ферменты: трипсин, химотрипсин, эластаза, – а также липолитические ферменты и амилолитические ферменты. Регуляцию поджелудочной железы обеспечивает секретин, стимулирующий отделение жидкой части панкреатического сока, и панкреозимин, который усиливает секрецию ферментов наряду с другими гормоноподобными веществами, которые вырабатываются слизистой оболочкой двенадцатиперстной и тонкой кишок. Внутрисекреторная функция поджелудочной железы выполняется благодаря синтезу гормонов, отвечающих за регуляцию углеводного и жирового обмена. ПЕЧЕНЬ Печень новорожденного – самый большой орган, занимающий 1/3 объема брюшной полости. В 11 месяцев происходит удвоение ее массы, к 2–3 годам она утраивается, к 8 годам увеличивается в 5 раз, к 16–17 годам масса печени – в 10 раз. Печень выполняет следующие функции: 1) вырабатывает желчь, участвующую в кишечном пищеварении; 2) стимулирует моторику кишечника, за счет действия желчи; 3) депонирует питательные вещества; 4) осуществляет барьерную функцию; 5) участвует в обмене веществ, в том числе – в преобразовании витаминов А, D, С, В12, К; 6) во внутриутробном периоде является кроветворным органом. После рождения происходит дальнейшее формирование долек печени. Функциональные возможности печени у детей раннего возраста низкие: у новорожденных детей метаболизм непрямого билирубина осуществляется не полностью. ОСОБЕННОСТИ ЖЕЛЧНОГО ПУЗЫРЯ Желчный пузырь располагается под правой долей печени и имеет веретенообразную форму, его длина достигает 3 см. Типичную грушевидную форму он приобретает к 7 месяцам, к 2 годам достигает края печени. Основная функция желчного пузыря – скопление и выделение печеночной желчи. Желчь ребенка по своему составу отличается от желчи взрослого человека. В ней мало желчных кислот, холестерина, солей, много воды, муцина, пигментов. В периоде новорожденности желчь богата мочевиной. В желчи ребенка гликохолевая кислота преобладает и усиливает бактерицидный эффект желчи, а также ускоряет отделение панкреатического сока. Желчь эмульгирует жиры, растворяет жирные кислоты, улучшает перистальтику. С возрастом размеры желчного пузыря увеличиваются, начинает выделяться желчь иного состава, чем у детей младшего возраста. Длина общего желчного протока с возрастом увеличивается. Размеры желчного пузыря у детей (Чапова О. И., 2005 г.): 1) новорожденный – 3,5 ? 1,0 ? 0,68 см; 2) 1 год – 5,0 ? 1,6 ? 1,0 см; 3) 5 лет – 7,0 ? 1,8 ? 1,2 см; 4) 12 лет – 7,7 ? 3,7 ? 1,5 см. ОСОБЕННОСТИ ТОНКОЙ КИШКИ Кишечник у детей относительно длиннее, чем у взрослых. Соотношение длины тонкой кишки и длины тела у новорожденного составляет 8,3: 1, на первом году жизни – 7,6: 1, в 16 лет – 6,6: 1. Длина тонкой кишки у ребенка первого года жизни равна 1,2–2,8 м. Площадь внутренней поверхности тонкой кишки на первой неделе жизни составляет 85 см2, у взрослого – 3,3 ? 103 см2. Площадь тонкого кишечника увеличивается за счет развития эпителия и микроворсин. Тонкая кишка анатомически делится на 3 отдела. Первый отдел – это двенадцатиперстная кишка, длина которой у новорожденного составляет 10 см, у взрослого доходит до 30 см. Она имеет три сфинктера, главная функция которых заключается в создании области пониженного давления, где происходит контакт пищи с ферментами поджелудочной железы. Второй и третий отделы представлены тонкой и подвздошной кишками. Длина тонкой кишки составляет 2/5 длины до илеоцекального угла, остальные 3/5 составляет подвздошная кишка. Переваривание пищи, всасывание ее ингредиентов происходит в тонком кишечнике. Слизистая оболочка кишки богата кровеносными сосудами, эпителий тонкого кишечника быстро обновляется. Кишечные железы у детей более крупные, лимфоидная ткань разбросана по всему кишечнику. По мере роста ребенка образуются пейеровы бляшки. ОСОБЕННОСТИ ТОЛСТОГО КИШЕЧНИКА Толстый кишечник состоит из различных отделов и развивается после рождения. У детей до 4 лет восходящая кишка по длине больше нисходящей. Сигмовидная кишка относительно большей длины. Постепенно эти особенности исчезают. Слепая кишка и аппендикс подвижны, аппендикс часто располагается атипично. Прямая кишка у детей первых месяцев жизни относительно длинная. У новорожденных ампула прямой кишки неразвита, плохо развита окружающая жировая клетчатка. К 2 годам прямая кишка принимает свое окончательное положение, что способствует выпадению прямой кишки в раннем детском возрасте при натуживании, при упорных запорах и тенезмах у ослабленных детей. Сальник у детей до 5 лет – короткий. Сокоотделение у детей в толстом кишечнике небольшое, но при механическом раздражении резко возрастает. В толстом кишечнике происходит всасывание воды и формирование каловых масс. ОСОБЕННОСТИ МИКРОФЛОРЫ КИШЕЧНИКА Желудочно-кишечный тракт у плода стерилен. При контакте ребенка с окружающей средой происходит заселение его микрофлорой. В желудке и двенадцатиперстной кишке микрофлора скудная. В тонком и толстом кишечнике количество микробов увеличивается и зависит от вида вскармливания. Основной микрофлорой является B. bifidum, рост которой стимулируется ?-лактозой грудного молока. При искусственном вскармливании в кишечнике доминирует условно-патогенная грамотрицательная кишечная палочка. Нормальная кишечная флора выполняет две основные функции: 1) создание иммунологического барьера; 2) синтез витаминов и ферментов. ОСОБЕННОСТИ ПИЩЕВАРЕНИЯ У ДЕТЕЙ РАННЕГО ВОЗРАСТА Для детей первых месяцев жизни имеют определяющее значение питательные вещества, которые поступают с молоком матери и перевариваются за счет веществ, содержащихся в самом женском молоке. С введением прикорма стимулируются механизмы ферментных систем ребенка. Всасывание пищевых ингредиентов у детей раннего возраста имеет свои особенности. Казеин сначала створаживается в желудке под влиянием сычужного фермента. В тонкой кишке он начинает расщепляться до аминокислот, которые активизируются и всасываются. Переваривание жира зависит от вида вскармливания. Жиры коровьего молока содержат длинноцепочечные жиры, которые расщепляются за счет панкреатической липазы в присутствии жирных кислот. Всасывание жира происходит в конечных и средних отделах тонкой кишки. Расщепление молочного сахара у детей происходит в кайме кишечного эпителия. В женском молоке содержится ?-лактоза, в коровьем – ?-лактоза. В связи с этим при искусственном вскармливании углеводный состав пищи изменен. Витамины также всасываются в тонкой кишке. ГЛАВА 7. АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ МОЧЕВЫДЕЛИТЕЛЬНОЙ СИСТЕМЫ К моменту рождения созревание почек еще не закончено. Клубочки у новорожденных значительно меньше, чем у взрослых, их фильтрующая поверхность составляет 30 % нормы взрослого. Канальцы короче и уже. По сравнению со взрослыми реабсорбция мочи у детей снижена. С возрастом органы мочевыделения меняются. У детей младшего возраста размеры почек относительно больше, отношение их массы к массе тела новорожденного составляет 1: 100, у взрослого человека – 1: 200. Верхний полюс почки находится на уровне XI–XII грудного позвонка, нижний – на уровне IV поясничного позвонка. К 2 годам эти особенности расположения почек исчезают. В последующие годы рост почек соответствует росту тела. Почки в первые годы жизни имеют дольчатое строение. Корковый слой развит недостаточно. Клубочки у новорожденного располагаются компактно. Количество клубочкового фильтрата у детей в первые месяцы жизни понижено по причине того, что фильтрующая поверхность у них значительно меньше, чем у взрослых (см. табл. 15). Таблица 15Размеры почек у детей (см) (Фимин В. А., 2003 г.)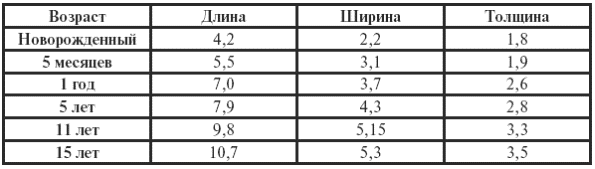 При росте почки наблюдается равномерное развитие нефронов. Количество мочи, образующееся у ребенка, в норме можно приблизительно рассчитать по формуле: V = 100 ? (n + 5), где V – объем мочи за сутки; n – число лет. Или по формуле: V = 600 + 100 (n – 1), где V – объем мочи за сутки; n – число лет. Для выведения шлаков детям требуется больше воды, чем взрослым. Обезвоживание у детей наступает значительно быстрее. Дети, получающие грудное молоко, полностью усваивают его, и продуктов, удаляемых через почки, очень мало. В связи с этим при низких функциональных возможностях, несовершенстве систем, регулирующих водно-солевой обмен, ребенок поддерживает постоянство внутренней среды. При замене грудного молока другими продуктами нагрузка на почки возрастает, увеличивается количество продуктов, подлежащих удалению, почки работают с большим напряжением, изменяется кислотность мочи. Почки участвуют в поддержании осмотической регуляции обмена крови и внеклеточной жидкости, поддержании кислотнощелочного равновесия. Моча образуется в результате активной функции нефрона, с помощью которой происходит ультрафильтрация плазмы в капиллярах клубочков, в канальцах происходят обратное всасывание воды, глюкозы, синтез и секреция необходимых для организма соединений. Через фильтрующую мембрану клубочков из плазмы крови проходят низкомолекулярные водорастворимые соединения. Почечный фильтр не пропускает клеточные элементы и белки. Регуляция мочеобразования происходит через гипофиз, надпочечники, гуморальным и нервным путями. Выведение воды регулируется антидиуретическим гормоном. Альдостерон – гормон коры надпочечников – повышает обратное всасывание натрия и выведение калия. В первые 3 месяца выделяется 90 мл мочи на 1 кг веса, в возрасте 10 лет – 25–35 мл на 1 кг веса в сутки. Мочеточники. Мочеточники у детей раннего возраста относительно шире, более извилисты, чем у взрослых. Стенки мочеточников снабжены плохо сформированными мышечными и эластичными волокнами. Мочевой пузырь. У новорожденных мочевой пузырь – овальной формы и находится выше, чем у взрослых. Его слизистая оболочка полностью сформирована. С возрастом ребенка утолщаются его мышечный слой и эластические волокна. Емкость мочевого пузыря у новорожденного составляет 50 мл, в 1 год – 200 мл. Мочеиспускательный канал. У мальчиков его длина составляет 5–6 см, у взрослых мужчин – 14–18 см. ОСОБЕННОСТЬ МОЧЕИСПУСКАНИЯ У ДЕТЕЙ Мочеиспускание новорожденного производится благодаря врожденным спинальным рефлексам. При достижении возраста 12 месяцев полностью закрепляется условный рефлекс на мочеиспускание (см. табл. 16). Таблица 16Количество мочи и частота мочеиспускания у детей (Папаян А. В., 1997 г.)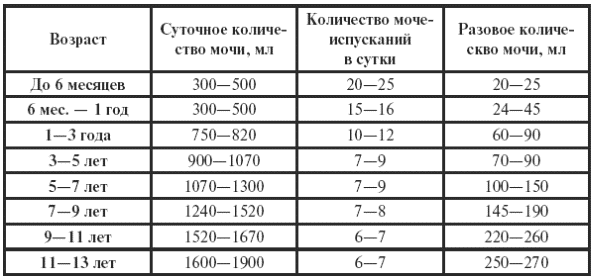 Самым информативным показателем мочевой системы является анализ мочи. Цвет мочи в норме желтый, окраска мочи зависит от концентрации мочевых элементов. Она может меняться при приеме метиленового синего, рибофлавина и от пищевых пигментов. Свежевыпущенная моча прозрачна. Мутность при стоянии мочи зависит от присутствия большого количества солей, кислотных элементов, бактерий, слизи и жира. Моча имеет слабокислую реакцию, при искусстевенном вскармливании – слабощелочную. Плотность мочи колеблется в пределах 1002–1030. Она зависит от количества выпитой жидкости, пищевого рациона, потоотделения. Моча у детей раннего возраста менее концентрирована (см. табл. 17). Таблица 17Относительная плотность мочи (Папаян А. В., 1997 г.) На величину плотности мочи влияет присутствие в ней белка, глюкозы и других веществ. Снижение относительной плотности мочи наблюдается при хронической почечной недостаточности, гипофизарной недостаточности и других заболеваниях. Увеличение плотности мочи возникает при больших потерях жидкости. В осадке мочи обычно обнаруживаются 1–2 клетки плоского эпителия. При воспалительных процессах происходит увеличение этого показателя. Клетки цилиндрического эпителия обнаруживаются в осадке мочи в единичных числах. Эритроциты могут быть единичными: 0–1 в поле зрения, до 2-х у девочек. Лейкоциты также обнаруживаются в нормальной моче 5–6 в поле зрения. Единичные гиалиновые и восковидные цилиндры могут обнаруживаться у здоровых людей при физической нагрузке. Белок в моче обнаруживается при физическом напряжении, воспалительных и хронических заболеваниях почек, когда повышается проницаемость мембранного фильтра. Глюкоза в моче может проявляться при нарушениях углеводного обмена. Кетонурия обнаруживается при частой рвоте, расстройствах обмена веществ. Увеличение количества мочи (полиурия) характерно для больных сахарным диабетом, хроническим нефритом, при отхождении отеков, после лихорадочных заболеваний. Олигурия (уменьшение количества мочи на 20–30 %) или отсутствие мочи зависят от уменьшения или полного прекращения выделения мочи почками, а также – от рефлекторного спазма и препятствия оттоку в нижних отделах почек. Причинами олигурии могут быть заболевания сердца и почек, потери жидкости при рвоте, поносе, недостаточном приеме жидкости. Дизурия (нарушение мочеиспускания с задержкой мочи в мочевом пузыре) чаще всего связана с рефлекторным спазмом сфинктера мочевого пузыря при воспалительных заболеваниях мочевыводящих путей, поражении центральной нервной системы и других заболеваниях. Поллакиурия (учащенное мочеиспускание) наблюдается при диабете, хронической почечной недостаточности, охлаждении. Болезненное мочеиспускание может отмечаться при циститах и других заболеваниях мочевыводящих путей. Наряду с общим анализом мочи производится количественное определение эритроцитов и лейкоцитов в моче. Для этого собирают суточную порцию мочи (проба Аддис-Каковского) либо 1 мл мочи (проба Нечипоренко). ОСОБЕННОСТИ СБОРА МОЧИ У ДЕТЕЙ Для обычного общего анализа собирают утреннюю порцию мочи в чистую бутылочку. Перед мочеиспусканием наружные половые органы обмывают теплой водой. Если имеются признаки воспаления половых органов, мочу получают с помощью катетера, обычно это делает врач. Для сбора мочи у новорожденных используют специальные мочеприемники. Катетеризация мочевого пузыря у детей раннего возраста проводится в исключительных случаях. Проба по Зимницкому определяет количество выделяемой мочи и ее относительную плотность в течение суток. Мочу собирают через 3 ч. Особого режима питания, двигательной активности не требуется. Суточный диурез должен составлять 2/3 принятой жидкости, из них дневной диурез – 2/3. Для пробы заранее подготавливают емкости, на каждой из 8 емкостей ставятся норма и время. Ребенок в день исследования опорожняет мочевой пузырь в 6.00 ч утра, последующие порции собирают в пронумерованную посуду. № 1–9.00 ч. № 2-12.00 ч. № 3-15.00 ч. № 4-18.00 ч. № 5-21.00 ч. № 6-24.00 ч. № 7–3.00 ч. № 8–6.00 ч. Ночью будят ребенка. Если в какое-то время ребенок не мочился, емкость отправляют в лабораторию пустой. Проба Аддис-Каковского. Эта проба производится наряду с общим анализом для определения эритроцитов, лейкоцитов и цилиндров в суточной порции мочи (см. табл. 18). Таблица 18Оценка количественных мочевых проб (Эрман М. В., 1997 г.)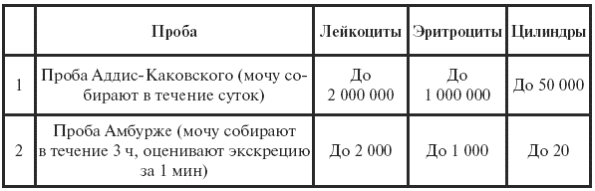 Окончание табл. 18 Окончание табл. 18 При биохимических методах исследования мочи определяются белок, желчные пигменты, желчные кислоты, уробилин, сахар, ацетон и т. д. Важное клиническое значение имеет определение солей. Бактериологическое исследование мочи. Перед исследованием проводится тщательный туалет наружных половых органов. Затем открывается стерильная пробирка или банка, и ребенок мочится, заполняя ее на 1/2 или 3/5 объема. Процедура проводится четко и быстро, чтобы флакон оставался открытым минимальное время и края его не соприкасались с нестерильными поверхностями, чтобы исключить попадание бактерий из окружающей среды. Собирается моча в середине или конце мочеиспускания. Сбор мочи на сахар. Утром ребенку необходимо опорожнить мочевой пузырь от ночной мочи, после этого провести тщательный туалет наружных половых органов и собирать мочу в проградуированную трехлитровую банку. На ней отмечают показатели объема (100, 200, 300, 400 мл и т. д.). После сбора отмечается суточный диурез, моча мешается стеклянной палочкой, отливают 200 мл мочи и отправляют ее на исследование. ИНСТРУМЕНТАЛЬНЫЕ ОБСЛЕДОВАНИЯ ПРИ ЗАБОЛЕВАНИЯХ ПОЧЕК УЗИ дает возможность оценить размеры почек и лоханок, их расположение, состояние ткани и почек. Рентгенологические методы исследования: 1) экскреторная урография, диагностирующая пороки мочевого пузыря, уретры, почек; 2) ретроградная пиелография, исследующая состояние мочевого пузыря, мочеточников, почек. Для исследования кровообращения почек проводится почечная ангиография. Радиоизотопные методы исследования применяются для оценки функции, для определения динамики патологического процесса. Биопсия почки заключается в прижизненном исследовании почечной ткани с изучением ее морфологической структуры. |
|
||
