|
|||||
|
|
forward a few N. 24 chattering jems. HeN. 18' knew so exactly who wouldN. 14 happen to sneeze calmly through the open door. Had there beenN. 12 another year of peace, the battalion would have made a half designed system N. 10 of drainage. A silent fall of immense snow came near oily remains of supper on the table. N. 8 We drove on in our old sunless walnut. Presently classical eggs ticked in the new afternoon shadows. H Al_ TNC OLHA к с т N о С L О и 19« » N. 6 Wc were instructed by my cousin Jasper not to exercise by country house visiting. N. 5 The modern Amencan did not prevail over the pair of bronze puppies The worn oui principle is a bad omen which I am never glad to ransom.  Н и V Н и V  А Т У Мх о w и н А Т У Мх о w и н
 У и V Т X О A W I WHY т Наружные отделы глазаЭнтропион. Это заворот века внутрь. Чаще поражается нижнее веко. Обусловлено это дегенеративными изменениями в фасциальном прикреплении нижних век и окружающих мышц. В Великобритании энтропион — довольно редко встречающаяся патология у лиц в возрасте моложе 40 лет. По мере того как веко выворачивается внутрь, ресиицы начинают тереть по роговице и тем самым постоянно раздражают глаз. Оттягивание нижних век к щеке липким пластырем дает временный эффект, более продолжительную коррекцию осуществляют с помощью хирургического вмешательства. Эктропион. Он возникает у лиц более старшего возраста и у больных с параличом лицевого иерва. При этом возникает выворот нижнего века, что приводит к раздражению глаза, слезоточивости (слезная точка бывает при этом плохо очерчена), в отдельных случаях возникает экспозиционный кератит. Пластическая хирургия может исправить эту деформацию, но проблема становится более сложной при наличии паралича лицевого иерва. Птоз. При этом опускается верхнее веко. Причины • Врожденный дефект (отсутствует нерв, идущий к мышце, поднимающей верхнее веко, или сама эта мышца слабо развита). • Механические (отек, ксантелазма, опухоль верхнего века). • Миогениые (мышечная дистрофия, myasthenia gravis). • Неврологические (паралич III черепного нерва, синдром Горнера — при этом птоз выражен нерезко). Врожденный птоз пытаются исправить хирургическим путем вскоре после рождения, если зрачки при этом перекрываются опущенным веком или если дефект односторонний (риск амблиопии). Лагофтальм. Это неполное смыкание век. Причины: птоз, экзофтальм, механическое нарушение подвижности век (например, повреждения или ожоги век), паралич круговой мышцы глаза, что вызывает провисание нижнего века. В результате возможны изъязвление роговицы и кератит. В этих случаях важно увлажнять глаз жидкой парафиновой мазью. Если возникает изъязвление роговицы, то может потребоваться временная тарзорафия (сшивание обоих век). Ячмени. Обычные ячмени — это абсцессы волосяных фолликулов. Наружные ячмени «заострены» киаружи и могут вызвать разлитое воспаление век. Лечение осуществляется местным применением мазей с антибиотиками (например, хлорамфеииколом). Реже встречается внутренний ячмень — это абсцесс желез хряща век (мейбомие-вы железы). Такие ячмени «заострены» киутри, они вызывают менее выраженную местную воспалительную реакцию, ио оставляют после себя и а долгое время халазиои — плотный узелок в толще хряща века, обусловленный хроническим воспалением мейбомиевых желез. Лечение в таких случаях сводится к разрезу и кюретажу под местной анестезией с применением антибиотиков (например, хлорамфе-никола) в виде мази, которую накладывают в течение нескольких дней после операции. Дендрические (древовидные) язвы роговицы. Эти язвы роговицы вызываются вирусом Herpes simplex, сопровождаются фотофобией и эпифорией (слезотечение). Если в подобных случаях применять глюкокортикостероиды местно, то изъязвления распространяются и возникает риск слепоты. Диагноз: 10 % раствор флюорес-цеина окрашивает язвы роговицы. Лечение: 3 % глазная мазь с ацикловиром 5 раз в день в течение всего процесса заживления язв и по крайней мере в течение 3 дней после полного заживления язв роговицы. Блефарит. Воспаление век может быть вызвано локальной инфекцией (например, стафилококком) или сочетаться с себорейным дерматитом. Края век при этом покрасневшие, оии «горят» и зудят, на них могут быть чешуйки, чешуйки видны и на ресницах. Лечение — регулярное промывание физиологическим раствором и применение глазных мазей с антибиотиками, например с хлорамфениколом. Если воспаление век купировать не удается, помимо перечисленных выше средств целесообразно использовать 1 % гидрокортизоиовую мазь. Слезы и слезоотделениеСлезные железы расположены на верхневисочной стороне орбиты. Слезы, экскретируемые этими железами, оттекают из глаза через слезные точки, расположенные в медиальном углу верхнего и нижнего век, затем попадают в слезный мешочек, далее — в слезный проток и в нижний носовой ход, латеральнее нижней носовой раковины. Глаза могут быть патологически сухими вследствие недостаточной секреции слез, и, напротив, повышенное слезотечение может быть результатом блокады слезной дренажной системы. Острый дакриоцистит. Это острое воспаление слезного мешка, которое может распространяться на окружающие ткани и обусловить септическое состояние. При образовании локального абсцесса может возникнуть необходимость в дренировании его. Младенческий дакриоцистит. У младенцев до 3-месячного возраста носослезный канал может быть еще закрыт или открыт не полностью. В результате этого часто инфицируются слезные мешочки, и из них вытекает липкое содержимое. В таких случаях мать должна регулярно проводить плотный массаж слезных мешочков, чтобы опорожнить их, а затем применить глазную мазь с антибиотиком. Если это не поможет в течение нескольких месяцев, то необходимо подумать о зондировании слезного протока под местной анестезией. Хронический дакриоцистит. Он чаще возникает у лиц среднего и пожилого возраста. При этом наблюдается растяжение слезного мешка, слизисто-гнойное отделяемое попадает в глаз, происходит блокада носослезного канала. Уже иа ранних стадиях заболевания следует промыть носослезный канал из шприца с тем, чтобы вся система оттока слез была «прочищена»; процедуру эту иногда приходится повторять. В некоторых случаях бывает необходима дакрио-цисториностомия. Дакроаденит. При этом возникают боль и припухлость в височной стороне верхнего века. Верхнее веко может даже приобрести S-образную форму. Причинами дакроаденита могут быть вирусная инфекция (эпидемический паротит, корь, грипп), а также гонококк. Хроническая припухлость в области слезной железы часто выявляется при саркоидозе, туберкулезе, лимфолейкозе или лимфосарко-ме. Продуцирование слез. В норме глаз продуцирует 6 мкл слезной жидкости, что составляет 1,2 мкл/мин. По электролитному составу слезы идентичны плазме крови, но более богаты белком, особенно IgA. В слезной жидкости содержатся также лизоцим и р-лизин, обладающие антибактериальными свойствами. Синдром сухих глаз (сухой кератоконъюнктивит). Он может быть следствием уменьшенной продукции слез слезными железами (синдром Шегрена при системных заболеваниях соединительной ткани, лимфома, лейкоз, эпидемический паротит, саркоидоз, амилоидоз, гемохроматоз, применение атропина, диуретиков, преклонный возраст), явиться результатом избыточного испарения слез (постэкспо-зиционный кератит) или быть обусловленным недостатком муцина в слезах (авитаминоз А, синдром Стивенса—Джонсона, пемфигоид, химические ожоги). Лицам, жалующимся на сухость в глазах, целесообразно закапать в глаза бенгальский розовый, это поможет выявить любое повреждение эпителия. Проводят также тест Шир мера (полоску фильтровальной бумаги накладывают на край нижнего века, слезы должны промочить ее более чем на 15 мм в течение 5 мин), тест этот помогает выявить недостаточную продукцию слезной жидкости. В качестве симптоматического лечения можно использовать искусственные слезы. Эпифория (слезящиеся глаза). Причины. Повреждения роговицы, инородные тела в глазу, конъюнктивит, ирит, острая глаукома, энтропион, эктропион, блокада дренажной система оттока слез, последствия паралича Белла. Опухание тканей в области глазницыПоражения костной части глазницы обычно проявляются проптозом или экзофтальмом независимо от природы патологического процесса. Проптоз или протрузия содержимого глазницы является кардинальным признаком различных внутриглазничных (интраор-битальных) проблем. Если давление внутри глазницы направлено эксцентрично, то происходят девиация глазного яблока и диплопия. Боли в глазнице возникают вследствие вовлечения в патологический процесс соседних структур (например, при синусите). Орбитальный целлюлит. Обычно он возникает вследствие распространения инфекции из параназальных воздушных синусов. Это острое воспаление тканей внутри глазницы, проявляющееся лихорадкой, опуханием век, проптозом и неподвижностью глазного яблока. В таких случаях больного следует срочно госпитализировать для осуществления немедленного лечения. Системно (обычно парентерально, внутривенно) вводят антибиотики, например цефурок-сим —1,5 г каждые 8 ч внутривенно (детям из расчета 20 мг/кг каждые 8 ч) — это необходимо для того, чтобы предупредить развитие менингита и тромбоза кавернозного синуса. В связи со сдавливанием зрительного нерва или тромбозом питающих его сосудов появляется риск развития слепоты. Каротико-кавернозная фистула. Она обычно возникает вследствие разрыва каротидной аневризмы с последующим рефлюксом крови в кавернозный синус. Это приводит к значительному застою крови в сосудах глаза с отечностью век и конъюнктивы. Экзофтальм в таких случаях классически пульсирует. Над глазным яблоком прослушивается довольно громкий сосудистый шум. Все симптомы постепенно исчезают сами по себе. Иногда бывает необходимо наложить лигатуру на сонную артерию. Опухоли глазницы. Первичные опухоли встречаются редко (ангиомы, дермоидные опухоли, менингиомы или глиомы зрительного нерва). Опухоли чаще бывают вторичными. При ретику лез ах могут появляться опухолевидные образования в глазнице (в таких случаях следует тщательно обследовать печень, селезенку, лимфатические узлы, произвести клинический анализ крови с подсчетом лейкоцитарной формулы). У детей односторонний проптоз может быть симптомом и первым признаком нейробластомы. Иногда инвазируют орбиту и назофарингеальные опухоли, но это может иметь место и при мукоцеле или пиоцеле синусов лобной и решетчатой костей. КТ-сканирование глазницы в таких случаях наглядно выявляет все нарушения. Экзофтальм, конечно, может быть и следствием гипер-тиреоза (с. 642). Опоясывающий герпес в области глазаЭто герпетическое поражение первой ветви тройничного нерва. Боли, покалывание или онемение вокруг пораженного глаза могут предшествовать появлению пузырьковой сыпи, сопровождающейся выраженными воспалительными изменениями в окружающих тканях. У 50 % больных поражается глаз, причем у 40—77 % из них выявляются изменения на роговице, а у 50—60 % — на радужке глаза. Если поражаются веки, то глаз, как правило, вовлекается в патологический процесс, но выраженное поражение глаза возможно также и при незначительной сыпи, характерной для инфицирования Herpes zoster на любом участке тела. При этом может наблюдаться разнообразная офтальмологическая патология: слизисто-гнойный конъюнктивит, эписклерит, ирит, нарушения со стороны зрачка (позже развивается атрофия радужки) и редко — паралич зрительного нерва с последующей его атрофией. Таким больным следует обратиться к офтальмологу, который должен исключить ирит после исследования со щелевой лампой. Лечение: ацикловир по 800 мг внутрь 5 раз в день в течение 7 дней, это способствует уменьшению распространения вируса, ускорению заживления, а также более редкому появлению на 3—10-й день новых поражений. Лечение ацикловиром следует начинать не позднее чем через 4 дня после начала герпетического поражения. Может оказаться необходимым длительное закапывание в глаз капель с глюкокортикостероидами. Ортофория — это такое состояние, когда оба глаза находятся в положении совершенного окуломоторного равновесия при бинокулярном зрении. Фория — это нарушение такого равновесия, при этом эксфория обозначает расходящееся косоглазие, а эзофория — сходящееся (конвергирующее) косоглазие. Резко выраженные кожные складки, прикрывающие медиальный угол глазной щели (эпикан-тус), могут обусловливать псевдокосоглазие. Непаралитическое косоглазие. Болезнь начинается в детстве. Движения глазных яблок совершаются в полном объеме. Косоглазие может быть постоянным или непостоянным. Именно постоянное косоглазие требует особого внимания, поскольку при этом существует риск нарушения зрения. Диагностика затруднена, особенно у трудно контактирующего с врачом ребенка. При этом используются следующие скрининговые тесты. 1. Корнеальное отражение — отражение яркого света локализуется центрально и симметрично на обеих роговых оболочках, если косоглазия нет, и асимметрично, если оно есть. 2. Тест с прикрыванием глаза — при этом незакрытый глаз совершает движение и фиксируется при закрывании другого глаза (наблюдается при выраженном косоглазии); латентное косоглазие выявляется по движению прикрытого глаза в то время, как с него снимают прикрытие. Конвергентное (сходящееся) косоглазие (эзотропия). Это наиболее часто встречающийся вид косоглазия у детей. Может возникать без видимых причин или быть обусловлено резкой гиперметро-пией в косящем глазу. Если такой глаз оставить без адекватного фокусирования, больной никогда не будет нормально видеть этим глазом (в нем возникает амблиопия от анопсии). Дивергентное (расходящееся) косоглазие (экзотропия). Оночаще возникает у детей более старшего возраста и нередко носит преходящий характер. Проблема амблиопии возникает реже. Лечение. Вначале состояние глаз оценивают после применения атропина; возникновение при этом циклоплегии позволяет объективно определить состояние рефракции в глазах, кроме того, мидриаз позволяет хорошо «заглянуть» в глаз для исключения какой-либо патологии, например, катаракты, наличия рубцов в области желтого пятна (макулы) и атрофии зрительного нерва. Затем больному назначают очки для коррекции ошибок рефракции. Здоровый глаз может быть временно закрыт, чтобы активизировать функционирование косящего глаза. Оперативное вмешательство (резекция прямых мышц) может помочь в ликвидации косоглазия и дает хорошие косметические результаты. Лечение следует начинать как можно раньше после установления диагноза и заканчивать к моменту достижения ребенком возраста 7 лет. Паралитическое косоглазие. Диплопия бывает наиболее резко выражена, если попросить больного посмотреть в направлении, соот- Тест с прикрыванием глаза (рис. 29) &  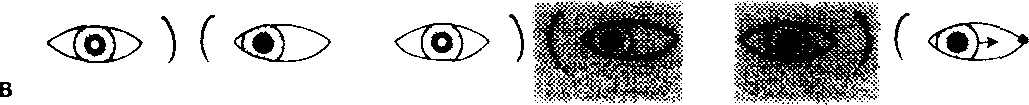 <ш>) (<ш>) <ш>) (<ш>) 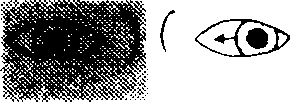 Рис. 29. Тест с прикрыванием глаза. а — ложное косоглазие: широкие складки эпикантуса создают впечатление косоглазия по отношению к глазу, смотрящему на нос. Что глазные яблоки находятся в правильном положении, подтверждается корнеальным отражением; 6 — в норме — корнеальное отражение свидетельствует о нормальном расположении глазных яблок. Ни один из глаз не двигается при поочередном их прикрывании; в — левостороннее сходящееся косоглазие: корнеальное отражение демонстрирует неправильную установку глазных яблок. В то время как прикрывают правый глаз, левый совершает движение кнаружи, после чего его положение фиксируется; г — левостороннее расходящееся косоглазие: корнеальное отражение свидетельствует о неправильной постановке глазных яблок. При прикрытии правого глаза левое глазное яблоко движется кнутри, после чего его положение фиксируегся. Заметьте, если имеет место эксцентрическая фиксация (т.е. фовеальное зрение настолько плохое, что оно не используется для фиксации глаза), то отклоняющийся глаз не будет двигаться для того, чтобы фиксировать свое положение. Корнеальное отражение при этом подтверждает наличие косоглазия. Тест с прикрыванием одного глаза основан на способности глазного яблока фиксироваться в определенном положении. П — правый; Л — левый. ветствующем «сокращению» парализованной мышцы. Когда расстояние между двумя образами является наибольшим, то образ парализованного глаза представляется наиболее удаленным от средней линии и неярким. Паралич 111 черепного нерва (глазодвигательного). Отмечают птоз, проптоз (так как тонус прямых мышц при этом ослаблен), стойкое расширение зрачка, а глаз может смотреть вниз и в сторону. См. также с. 606. Паралич IV черепного нерва (блокового). Максимальная диплопия наблюдается при взгляде вниз. При этом голова больного наклонена вбок (окулярная кривошея). Паралич возникает в верхней косой мышце. Причины: травма (30 %), сахарный диабет (30 %), опухоль и идиопатические случаи. Паралич VI черепного нерва (отводящего). При этом имеет место диплопия в горизонтальной плоскости. Пораженный глаз отклонен медиально и не может двигаться латерально от средней плоскости, поскольку парализована латеральная прямая мышца глаза. Причины: опухоль (происходит сдавление нерва краем петрозной части височной кости), травма с повреждением основания черепа, сосудистая патология. Офтальмология Оксфордский справочник для клиницистов ЗрачкиЗрачки неодинаковые. Восприятие света сетчаткой глаза передается в мозг по зрительному нерву (афферентный путь), а сокращение зрачка опосредуется глазодвигательным нервом (III черепной нерв, эфферентный путь). Расширение зрачка осуществляется с помощью симпатической нервной системы через цилиарные нервы. Афферентные дефекты (отсутствие прямой ответной реакции).При этом зрачок не реагирует на свет, но сокращается, если свет направлен в другой глаз (содружественная ответная реакция). Причины: атрофия и неврит зрительного нерва, поражения сетчатки. Зрачки при этом одинаковые (содружественная ответная реакция не нарушена). Если же использовать качающуюся вспышку Маркуса Гунна, зрачок пораженного глаза будет расширяться в тот момент, когда вспышка будет удаляться от «согласного» глаза к пораженному. Констрикция зрачка на аккомодацию при этом сохраняется. Эфферентные дефекты. Глазодвигательный нерв (III) также участвует в движении глазных яблок и осуществляет ретракцию век. При полном параличе этого нерва наблюдается полный птоз, зрачок фиксирован и расширен, а глаз смотрит вниз и кнаружи. Причины: поражения кавернозного синуса, синдром верхней орбиталь-ной фиссуры, сахарный диабет. Другие причины фиксированного и расширенного зрачка. Применение мидриатиков, травма (удар по радужке), острая глаукома, конинг. Синдром Эйди—Холмса. Заболевание чаще встречается у женщин молодого возраста. По мере развития частичного паралича аккомодации внезапно возникает нарушение ближнего зрения: в глазах все как бы расплывается. Зрачок при этом расширен, не реагирует на свет, замедлена реакция на аккомодацию. Если при этом отсутствуют коленный и ахиллов рефлексы, то диагноз синдрома Эйди— Холмса практически очевиден. Синдром Горнера. Он возникает в том случае, когда нарушается симпатическая иннервация радужки. При этом зрачок миотичен (уменьшенных размеров) и имеется частичный птоз века, хотя оно продолжает двигаться в нормальных пределах (мышца, поднимающая веко, иннервируется III черепным нервом). В темноте зрачок не расширяется. Если обрыв симпатической иннервации происходит за пределами черепа, то на пораженной стороне лица прекращается потоотделение. Причины: окклюзия задней нижней мозжечковой артерии, окклюзия базилярной артерии, рассеянный склероз, поражения гипоталамуса, сирингомиелия с поражением моста, тромбоз кавернозного синуса, опухоли шейного отдела спинного мозга, опухоли Панкоста, опухоль средостения, аневризма грудного отдела аорты, зоб, паралич Klumpke, лимфаденопатия в области шеи. Синдром Аргайлла Робертсона. Состояние характерно для нейросифилиса. Отмечается двусторонний миоз, зрачки неодинакового размера. Реакция зрачков на свет отсутствует, реакция на аккомодацию сохранена. Мезодерма радужной оболочки спонгиозна, зрачки расширяются с трудом, отмечается птоз. В отношении стороны поражения — см. ниже. Причины диссоциации на близкий к глазу источник света.Реакция отрицательная на свет и положительная на аккомодацию. Причины: синдром Аргайлла Робертсона; синдром Эйди—Холмса; менингит; алкоголизм; тектальные поражения, например пинеало-ма; поражения мезэнцефалона или таламуса. При этом путь от зрительного тракта к ядру Вестфаля—Эдингера оборван, но более глубокие кортикальные связи остаются интактными, поэтому аккомодация сохранена. вії РефракцияРефракция — это нарушения размеров и формы глазного яблока. Коррекция рефракции зависит от расстояния между роговицей и сетчатой оболочкой глаза и от кривизны хрусталика и роговицы. Миопия (близорукость). При этом глазное яблоко слишком длинное. Чем ближе мы придвигаем объект к глазу, тем дальше кзади возникает изображение. Так что при миопии, когда предмет находится недалеко от глаза, его изображение фокусируется на сетчатке, поэтому можно сказать, что зрение при этом сфокусировано на близко расположенных предметах (близорукость). Для того чтобы сфокусировать изображение от предметов, расположенных далеко от глаза (при этом имеется тенденция фокусирования их кпереди от сетчатки), необходима вогнутая линза. В норме по мере взросления ребенка изменения кривизны глазного яблока и хрусталика компенсируют удлинение глазного яблока в процессе роста. У детей с миопией этого не происходит. У них роговица и хрусталик не могут адекватно компенсировать рост глазного яблока, так что миопия увеличивается по мере роста ребенка. Лишь немногие дети рождаются с миопией, у большинства же она не развивается примерно до 6-летнего возраста. Затем миопия продолжает прогрессировать до 18—19 лет, после чего у большинства людей все эти изменения прекращаются. Так что дети с миопией должны часто посещать офтальмолога для коррекции зрения, поскольку очки необходимо довольно часто менять, иногда почти каждые 6 мес. Если миопия увеличивается и в более позднем возрасте, то это может свидетельствовать о развитии катаракты. У небольшой части взрослых миопия имеет серьезные последствия в последующей жизни из-за развития дегенеративных изменений в стекловидном теле и сетчатке, что приводит к еще большим нарушениям зрения. 612 Гиперметропия (дальнозоркость). Это состояние характеризуется не удлиненным, а укороченным глазным яблоком. При этом дальние объекты, которые фокусируются в глазу несколько кпереди, хорошо видны, а более близко расположенные к глазу предметы, изображение от которых в норме возникает больше кзади, не могут быть пойманы в фокус. Природа снабдила глаз естественными выпуклыми линзами для фокусирования изображения близко расположенных от глаза предметов — хрусталиками (когда хрусталик находится в состоянии покоя, то в фокус попадают именно отдаленные предметы; для фокусирования же более близко расположенных предметов цилиарные мышцы сжимают хрусталик, и при этом он становится более выпуклым. С возрастом наша природная линза — хрусталик глаза — становится более жестким и не так легко изменяет свою форму, следовательно, фокусирование для ближних предметов становится затрудненным. Таким образом, развитие дальнозоркости с возрастом (пресбиопия) вынуждает при чтении пользоваться очками. Эти изменения в хрусталике начинаются примерно в возрасте 40 лет и полностью завершаются к 60 годам. Коррекция гипермет-ропии производится выпуклыми линзами, которые отодвигают вперед изображения ближних предметов, чтобы сфокусировать их иа сетчатке. Астигматизм. Это состояние характеризуется тем, что роговица имеет разную степень кривизны в горизонтальной и вертикальной плоскостях, в связи с чем изображение предмета становится искаженным или по длине, или по высоте. Корригирующие линзы это исправляют. Астигматизм может существовать сам по себе или наблюдаться в сочетании с миопией и гиперметропией. Дефекты полей зрения (рис. 30)При оценке дефектов в поле зрения важно установить, имеются ли нарушения полей зрения в одном глазу или они билатеральны, имеют ли они четкие границы или расплывчатые, расположены эти нарушения поля зрения по горизонтальному или вертикальному меридианам и в какой степени при этом страдает острота зрения. Поражения с внезапным началом, как правило, имеют васкулярные причины. Поражения сетчатки обычно характеризуются нарушением поля зрения в одном глазу, а в случае отслойки сетчатки или окклюзии кровеносного сосуда (скорее речь идет о небольших, а не о центральных сосудах) возникают дефекты очертаний предметов по горизонтальному меридиану. Нарушения полей зрения, связанные с поражением зрительного нерва, чаще носят центральный характер, они асимметричные и односторонние, при этом часто нарушается и острота зрения. Если поражения локализуются за перекрестом зрительных нервов, нарушения полей зрения носят двусторонний характер, острота зрения при этом часто не нарушается (хотя предметы, изображения которых падают на пораженный участок поля зрения, не могут быть видимы), а очертания предметов видятся по вертикальному меридиану. Тесты. Пальцевая конфронтация: больной фиксирует взгляд на носу человека, проводящего тест, и отмечает присутствие пальца во всех полях зрения, нанесенных на схеме, помещенной напротив обследующего. Так тестируются периферические поля зрения. Тест с конфронтацией шляпной булавки: больной сидит на расстоянии в стороне от обследующего и фиксирует свой взгляд на дальнем предмете. Для определения любого вертикального меридиана, размеров слепого пятна и границ любой скотомы используются красные и белые шляпные булавки. Если скотома «абсолютная», то больной не видит шляпную булавку. Если же скотома «относительная», то шляпная булавка становится нечетко видимой в то время, как она передвигается по полю скотомы, но вновь становится блестящей и яркой, как только попадает в непораженное поле зрения. Центральные скотомы иногда обнаруживают на начальных этапах поражений гипофиза и патологических процессов, локализованных в задней черепной ямке. 614 При поражениях зрительного нерва в области хиазмы можно выявить своеобразный феномен: на два идентично окрашенных предмета больной смотрит одним глазом в двух вертикальных половинах поля зрения (например, в правом); при этом один предмет кажется ярче окрашенным и очень контрастным по сравнению с другим (если поражен правый глаз, то левая половина поля представляется ярче освещенной, чем правая). Другие, более сложные методы тестироаания полей зрения включают использование линзы Гольд-манна, экрана Бьеррума, периметров Листера и решетки Амслера. Диагностика участка поражения. Верхние участки поля зрения опускаются на нижние части сетчатой оболочки, височные поля — на назальную часть сетчатки, и наоборот. Волокна от назальной Скотома Дугообразная скотома -умеренно выраженная глаукома Односторонний дефект, обнаруживаемый при артериальной окклюзии, тромбозе ветви вены сетчатки, нижней отслойке сетчатки Центральная скотома, макулярная дегенерация или отек
п   | ||||
| / \ | 4 | ||||
| / \ | |||||
| / \ | |||||
| / \ | |||||
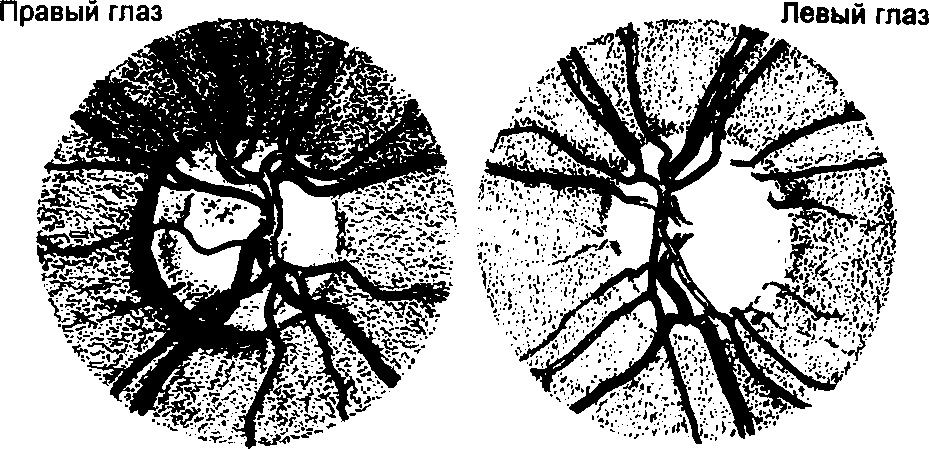 |
Рис. 31. Открытоугольная глаукома. |
Видны правый и левый диски зрительных нервов у больного с открытоугольной глаукомой, которая еще не распространилась на правый диск. Левый диск зрительного нерва сильно атрофирован, а углубление в центре диска резко увеличено (из J.Parr. Introduction to Ophthalmology, OUP).
Пилокарпин (0,5—4 % водный раствор) уменьшает сопротивление оттоку внутриглазной жидкости. При закапывании пилокарпина в глаз наблюдается миоз, зрение становится нечетким, появляется боль в надбровной дуге, что связано со спазмом цилиарной мышцы. Больные с пресбиопией переносят это лучше, чем лица молодого возраста, страдающие близорукостью. Применять капли следует 4 раза в день.
Тимолол (0,25—0,5 % раствор) уменьшает продукцию жидкой среды глаза. Тимолол относится к |5-адреноблокаторам, так что его необходимо применять с осторожностью у больных с бронхиальной астмой и с сердечной недостаточностью. Капли эти нужно закапывать
2 раза в день. Побочные эффекты: сухость в глазах, анестезия роговицы, аллергические реакции.
Адреналин (1 % раствор) также уменьшает продукцию жидкой среды в глазах и сопротивляемость ее оттоку. Следует с осторожностью применять при заболеваниях сердца, избегать при закрытоугольной глаукоме. Побочные эффекты: в глазах появляется чувство садне-ния, они краснеют. Закапывать эти капли нужно 1—2 раза в день.
Ацетазоламид: от 250 мг в сутки до 500 мг каждые 12 ч внутрь; препарат снижает образование жидкой среды в глазах. Побочные эффекты: общая слабость, диспепсия, снижение содержания К+ в крови, парестезия.
Хирургическое вмешательство. • Самая распространенная операция при данном заболевании — трабекулотомня. Она, по-видимому, сопровождается дренажным эффектом. Результаты лазерной трабе-кулопластики часто бывают кратковременными.
Катаракта> Когда Вы впервые диагностируете катаракту, направьте больного на исследование мочи на сахар. Катарактой называют любое помутнение в хрусталике глаза. Она служит одной из четырех основных причин слепоты (катаракта, недостаточность витамина А, трахома, онхоцеркоз). Самой распространенной причиной катаракты в западных странах является старение хрусталиков (обнаруживается у 75 % лиц старше 65 лет, но только у 20 % лиц в возрасте 45—65 лет).
Другие причины. Катаракту могут вызывать также галактоземия, гипокальциемия, внутриматочная краснуха или токсоплазмоз (с. 130), задний увеит; генетические заболевания (синдром Вернера, миото-ническая дистрофия); вторичная катаракта вследствие травмы, электрический шок, радиационное поражение (инфракрасные или рентгеновские лучи), воздействие токсичных веществ (например, кортикостероидов).
Офтальмоскопическая классификация. Она основана на внешнем виде хрусталика. При незрелых катарактах красный рефлекс еще сохранен, но по мере созревания помутнения в хрусталике он исчезает и глазное дно становится невидимым. При ядерной катаракте (типичной в пожилом возрасте) изменяется рефрактерный индекс хрусталиков. Такая катаракта расположена кортикально, и помутнение имеет вид спицы или клина. Передние и задние полярные катаракты четко локализованы, они, как правило, носят наследственный характер и располагаются по зрительной оси.
Субкапсулярное помутнение хрусталика, возникающее на фоне применения кортикостероидов, располагается глубоко и прилежит к капсуле хрусталика, также по зрительной оси. Точечное помутнение хрусталика часто встречается в нормальных хрусталиках, но выявляется также и при быстро развивающихся катарактах на фоне сахарного диабета или миотонической дистрофии.
Начальные проявления катаракты. Одностороннюю катаракту больной часто не замечает, но и при этом могут отмечаться расплывчатость очертаний предметов или неприятные ощущения («слепит глаза») при ярком освещении. Потеря стереопсиса (бинокулярного зрения) может привести к затруднению в оценке удаленности предмета. Двусторонняя катаракта вызывает постепенное ухудшение зрения, больной начинает часто менять очки, что связано с быстрым изменением рефрактерного индекса хрусталиков. Часто при этом слепит глаза, особенно на солнце, может возникнуть также монокулярная диплопия. У детей катаракта проявляется косоглазием, потерей бинокулярной функции, побледнением зрачка, нистагмом (у младенцев) или амблиопией.
Лечение. При катарактах у детей требуется специальная хирургическая техника. Катаракту у взрослых далеко не всегда требуется лечить; в большинстве случаев в этом вообще нет необходимости. Специфического лечения, способного предупредить или остановить развитие катаракты, нет. Просто нужно время от времени проверять остроту зрения. Хирургическое удаление пораженного катарактой хрусталика по сути является единственным возможным лечением. Главный вопрос — это определение времени, когда нужно оперировать катаракту. Обычно в такой ситуации больному задают вопрос: «Нарушения зрения мешают вам вести нормальный образ жизни или нет?». В этом плане швея, конечно же, скорее будет подвергнута хирургическому лечению катаракты, чем дегустатор вина. В пожилом и старческом возрасте подвешивающие хрусталик связки слабеют, и при этом появляется возможность удаления всего хрусталика (внутрикапсулярная экстракция хрусталика). В более молодом возрасте задняя часть хрусталика еще плотно фиксирована к стекловидному телу, поэтому предпринимают экстракапсулярную экстракцию хрусталика, хрусталик при этом разрезают. После удаления хрусталика (афакия) зрение этим глазом нечеткое, пока не предпринята попытка той или иной замены хрусталика (внутриглазной имплантат, контактная линза или специальные очки). При билатеральной афакии коррекцию зрения лучше всего производить с помощью очков, так как это позволяет увеличить предмет на 30 %. Экстракапсулярная экстракция хрусталика с пересадкой имплантата в заднюю камеру глаза является лечением выбора, но только не для молодых пациентов. Больным молодого возраста целесообразно применять контактные линзы.
Возможно также хирургическое вмешательство с использованием местных анестетиков для создания синдрома Толосы—Ханта — с. 938. При этом больной выбирает имплантат, который может фокусировать изображение на линии горизонта, ближе или в какой-то промежуточной позиции. Впоследствии бывают необходимы очки для коррекции астигматизма в процессе выздоровления. Очки не следует назначать в течение нескольких месяцев после хирургического вмешательства. Больного также нужно предупредить, что в будущем придется несколько раз менять очки в связи с изменениями рефракции.
Анатомия. Сетчатка состоит из наружного пигментного слоя, контактирующего с сосудистой оболочкой, и внутреннего сенсорного слоя, контактирующего со стекловидным телом. В центре задней части сетчатки располагается так называемое желтое пятно сетчатки, в центре которого находится ямка. Желтое пятно имеет желтоватый цвет, а форма его слегка овальная. В области желтого пятна находится множество зрительных клеток с колбочковидными отростками, или колбочек сетчатки, поэтому острота зрения здесь наибольшая. Примерно на 3 мм медиальнее по направлению к ямке располагается диск зрительного нерва, где нет ни палочковидных, ни колбочковидных зрительных клеток — слепая точка поля зрения.
Диск зрительного нерва. В норме он светло-розового цвета, при атрофии выглядит более бледным (с. 628). Диск имеет физиологическое вдавление в центре, которое занимает примерно 1/3 диаметра диска. Углубление и расширение этого удавления в центре диска («чашечки») характерно для глаукомы (с. 630). У больных с астигматизмом диск может иметь овальную форму, а у пациентов с миопией он увеличен. При отеке соска зрительного нерва, например, при повышении внутричерепного давления, злокачественной гипертензии, тромбозе кавернозного синуса, неврите зрительного нерва края диска нечеткие. От диска кнаружи расходятся кровеносные сосуды (рис. 32). В норме соотношение ширины артерий и вен составляет 2:3. При тромбозе вены сетчатки становятся резко извитыми, застойными, при окклюзии артерии сетчатки отмечается ее патологическая бледность, а при гипертензии и сахарном диабете — геморрагии и экссудаты.
Отслойка сетчатки. Она может быть «простой», идиопатической или вторичной по отношению к некоторым внутриглазным заболеваниям (например, меланома или появление фиброзных пучков в стекловидном теле при сахарном диабете); может произойти и после операции по поводу катаракты или возникнуть в ответ на травму. Миопия является предрасполагающим к этому заболеванию фактором: чем она больше, тем выше риск отслойки сетчатки. При простой отслойке в маленькие отверстия в сетчатке затекает жидкость, которая и разъединяет сенсорный слой и пигментный эпителий сетчатки.
Отслойка сетчатки может проявиться безболезненной потерей зрения, что иногда описывается больными как «падение темной завесы перед глазами» (эта завеса «падает» вниз, в то время как нижняя половина сетчатки отслаивается кверху). У 50 % больных с отслойкой сетчатки бывают предваряющие симптомы — вспыхивающие огоньки или видение черных пятен перед глазами, что обусловлено чрезмерным раздражением сетчатки перед ее отслойкой. При отслойке нижней половины сетчатки не происходит смещения желтого пятна, как это бывает при отслойке верхней ее половины. Если отслаивается и желтое пятно, то утрачивается центральное зрение, причем оно не восстанавливается полностью даже при успешном
 |
Рис. 32. Отек соска зрительного нерва. |
а — отек соска зрительного нерва, обусловленный повышением внутричерепного давления. Диск выбухает кпереди и кнаружи в окружающую сетчатку. Краев диска не видно, а местами не видно и сосудов сетчатки, так как при отеке нарушается прозрачность тканей диска. Вены сетчатки застойны, видно несколько кровоизлияний; б — отек соска зрительного нерва на ранней стадии. Сосудоа, проходящих по диску, местами не видно из-за утраты прозрачности окружающих тканей (Из J.Parr: Introduction to Ophtalmology, OUP).

прирастании сетчатки на прежнее место. Быстрота отслойки сетчатки различна, но в верхней ее половине это происходит быстрее. Дефекты в полях зрения могут быть легко установлены. При офтальмоскопии выявляется серая опалесцирующая сетчатка, шарообразно нависающая кпереди.
Лечение. При отслойке сетчатки требуется экстренное (ургентное) вмешательство специалистов, которое заключается в наложении силиконовых имплантатов на склеру, криотерапии, аргоновой или лазерной коагуляции — все эти меры призваны спасти сетчатку.
Пигментный ретинит. Это наследственное заболевание часто служит причиной дегенерации сетчатки. При обследовании выявляются частицы черного пигмента, рассыпанные по центру и периферии глазного дна. Самым ранним симптомом является потеря зрения в ночное время, что часто возникает уже в подростковом возрасте. Сосуды сетчатки истончаются, после чего следуют атрофия сетчатки и слепота.
Наиболее часто встречающимися офтальмологическими проблемами у больных с сахарным диабетом являются катаракта и ретинопатия. Практически при этом заболевании может быть поражена любая часть глаза. У 30 % больных сахарным диабетом уже возникли проблемы со зрением, когда основное заболевание лишь начинается. При этом в хрусталиках уже отмечается тенденция к повышению коэффициента рефракции (может быть в связи с дегидратацией), в результате чего возникает относительная миопия. По мере того как сахарный диабет становится контролируемым (благодаря лечению), коэффициент рефракции уменьшается и зрение становится более гиперметропическим. Так что очки такому больному следует выписывать лишь тогда, когда диабет станет контролируемым.
Неврологические нарушения, имеющие отношение к зрению.При сахарном диабете возможны параличи глазодвигательных нервов, причем чаще всего поражаются VI и III пары (при параличе III черепного нерва зрачки не поражаются). Могут иметь место также синдромы Горнера и Аргайлла Робертсона (с. 610).
Структурные изменения в глазу. Сахарный диабет может стать причиной катаракты. Чаще всего это преждевременная старческая катаракта, но катаракта может развиться и у молодых людей, страдающих диабетом, в самом начале заболевания. В последнем случае хрусталики поглощают очень много глюкозы, которая под влиянием фермента альдолазредуктазы превращается в сорбитол. Сорби-тол же не может диффундировать через ткани хрусталика, вследствие чего в нем увеличивается осмотическое давление. Это обусловливает задержку в хрусталике воды, что приводит в свою очередь к разрыву волокон в тканях хрусталика, после чего и начинает развиваться катаракта. При сахарном диабете, хотя и редко, но может поражаться и радужка, в этом случае начинается новообразование в ней сосудов (рубеоз), а если это приводит к блокированию дренажа жидкости, то может возникнуть и глаукома.
С течением времени развивается ретинопатия. Фоном для непроли-феративной ретинопатии могут явиться геморрагии, экссудаты и микроаневризмы. Микроаневризмы — это выпячивания в стенках капилляров. В этих участках через стенки капилляров просачиваются плазма и липиды, которые обнаруживаются при офтальмоскопии в виде «плотных» экссудатов. «Мягкие» экссудаты образуются в областях небольших, но глубоких инфарктов сетчатки. Пролифера-тивная ретинопатия, которая может быть обнаружена у инсулинзависимых больных диабетом после 5—20-летнего течения заболевания, характеризуется появлением вновь образованных сосудов около диска зрительного нерва — как ответной реакцией на ишемию. Наблюдается также фиброз. В последующем имеется риск кровоизлияний (из вновь образованных сосудов) и отслойки сетчатки (вследствие фиброза).
Слепота. В Великобритании слепота больных сахарным диабетом занимает шестое место среди других причин слепоты. Слепота в таких случаях может быть результатом появления различных отложений на желтом пятне, кровоизлияний в стекловидное тело, отслойки сетчатки или вторичной глаукомы в результате рубеоза радужки. Фоновая ретинопатия при сахарном диабете также может угрожать потерей зрения, иногда при этом вокруг желтого пятна формируется экссудат или возникает его отек. Еще большую угрозу потери зрения таит в себе пролиферативная ретинопатия — 4 % пациентов с новообразованием сосудов подвержены риску ослепнуть через год, но их число возрастает до 37 %, если к этому процессу присоединяются еще и фиброз или кровоизлияния.
Лечение. Адекватное лечение сахарного диабета может предупредить развитие новообразования сосудов. Необходимо также корригировать сопутствующие гипертензию и гиперлипидемию. Необходим скрининг в отношении ретинопатии, для чего больные сахарным диабетом должны регулярно консультироваться у окулиста (например, 1 раз в год, если глазное дно нормальное) или им следует делать ретинальную фотографию. Последняя является дешевым и эффективным методом скрининга, она легко выполнима, расширения зрачка не требуется. Для лечения макулопатии и новообразования сосудов может быть применена фотокоагуляция ксеноновой дугой или лазером.
Системные заболевания нередко проявляют себя поражением глаз, так что в отдельных случаях именно исследование глаза офтальмологом заставляет предположить системное заболевание.
Сосудистая патология (гипертензия). При гипертензии возможно прогрессирующее поражение сетчатки. I степень — артерии глазного дна представляются в виде «медной проволоки»; II степень — артериовенозные пережатия; III степень — геморрагии в форме «пламени свечи» и «кляксы», экссудаты в виде «ваты»; IV степень — отек соска зрительного нерва. Принято считать, что степень выраженности процесса коррелирует с величиной артериального давления. Однако это не было подтверждено в последних контролируемых исследованиях при изучении ретинопатии I и II степени, поскольку эти нарушения встречались и у лиц с нормальным артериальным давлением без сахарного диабета [1].
У некоторых больных гипертензия впервые проявляется кровоизлиянием во внутренние среды глаза. Эмболы, проходящие по сосудам сетчатки, вызывают так называемую преходящую слепоту (amaurosis fugax) — ощущение «падающего занавеса» перед глазами. Источником этих эмболов могут быть частицы атероматозных бляшек (послушайте, нет ли шума на сонных артериях) или частицы, приносимые из сердца (с клапанных наложений или из области инфаркта миокарда). Лечение проводят ацетилсалициловой кислотой (аспирин) по 75 мг/сут внутрь. Кровоизлияния в сетчатку могут быть обнаружены при лейкозе; при серповидно-клеточной анемии можно видеть характерные в форме запятой конъюнктивальные геморрагии, а также новообразование сосудов в сетчатке; при перии-циозной анемии наблюдается атрофия зрительного нерва.
642
Метаболические заболевания. В отношении патологических изменений глаз при сахарном диабете — с. 640. При гипертиреозе может развиться экзофтальм. В этом случае глазное яблоко выпирает вперед, так как мукополисахариды задерживают воду. Экзофтальм часто сопровождается ретракцией верхнего века с лагофтальмом, и тогда возникает риск повреждения роговицы (экспозиционный кератит), что, однако, случается лишь при резко выраженном лагоф-тальме. Сокращения экстраокулярных мышц могут ограничиваться фиброзными процессами, в результате чего возникает офтальмоплегия (чаще всего нарушается взгляд вверх). Появляется также риск развития атрофии зрительного нерва вторично по отношению к давлению, производимому содержимым глазницы. При быстро прогрессирующем экзофтальме эффективны большие дозы глюкокорти-коидов, но в случаях стабильного экзофтальма их применение вряд ли целесообразно. Ретракцию верхнего века может уменьшить применение 5 % гуанитидиновых капель, а латеральная блефарорафия поможет защитить глаз от излишней экспозиции.
При микседеме отек век и пери орбитальных тканей встречается довольно часто. Относительно редко при этом наблюдаются участки поверхностного помутнения роговицы, небольшие кортикальные помутнения в хрусталике и неврит зрительного нерва. Помутнения хрусталика могут развиваться и при гипопаратиреозе, в то время как при гиперпаратиреозе отмечается конъюнктивальная и корнеальная кальцификация. При подагре отложения урата натрия (мононатрия урата) в конъюнктиве могут вызвать неприятные ощущения в глазах, отложение же в склере приводит к переднему увеиту.
Гранулематозные заболевания — туберкулез, саркоидоз, лепра, бруцеллез, токсоплазмоз. Все они могут вызвать воспалительные процессы в глазу; туберкулез и сифилис сопровождаются иритом, другие — задним увеитом. Хориоретинит вызывают врожденный сифилис, саркоидоз, туберкулез и токсоплазмоз. При саркоидозе возможен паралич нервов.
Коллагенозы. Они также сопровождаются воспалительными процессами в глазах. Конъюнктивит встречается при СКВ и синдроме Рейтера; эписклерит — при узелковом периартериите и СКВ; уве-ит — при анкилозирующем спондилите и ревматоидном артрите. При дерматомиозите обнаруживают орбитальный отек и ретинопатию (геморрагии и экссудаты).
Сухой кератоконъюнктивит (с. 602).643
СПИД. ВИЧ-инфицированные больные склонны к цитомегаловирусному ретиниту, для которого характерно появление «ватных» пятен на сетчатке. Ретинит этот может протекать и бессимптомно, но иногда сопровождается двусторонним ухудшением зреиия, причем внезапным и практически необратимым. Кандидоз водянистой среды глаза и стекловидного тела, как правило, трудноизлечим. Саркома Капоши может поражать веки или конъюнктиву.
1. S. Dimmitt, 1989, Lancet, і, 1103.
Трахома. Трахому вызывают хламидии. Болезнь распространяется путем прямой передачи, и, вероятно, возбудитель может переноситься мухами. Трахома встречается повсеместно в тропиках и субтропиках, ею болеют примерно 400 млн человек. При этом заболевании различают четыре клинические стадии. I стадия: слезоточивость; вследствие наличия фолликулов под верхним веком конъюнктива приобретает гранулярный вид. II стадия: отмечается резкая эритема; фолликулы достигают больших размеров и располагаются под обоими веками; видны нежный паннус и рост капилляров вниз по направлению к роговице. III стадия: фолликулы лопаются и замещаются рубцовой тканью; паннус более выражен и распространен; на роговице могут быть изъязвления. IV стадия: рубцовая ткаиь выворачивает веки и вызывает энтропион (заворот века); ресиицы при этом травмируют роговицу, и она изъязвляется.
Для массовой антитрахомной терапии эффективна глазная мазь с гидрохлоридом тетрациклина, которую применяют через каждые 12 ч в течение 5 дней каждого месяца в течение 6 мес. В активной стадии болезни мазь следует применять через каждые 8 ч в течение 6 нед, кроме того, внутрь нужно принимать сульфадиметоксин І г вначале, а затем по 500 мг/сут в течение 10 дней (ребенку лучше давать эритромицин).
Онхоцеркоз. Заболевание вызывается микрофилярией нематоды Onchocerca volvulus, передающейся черными мухами вида Simulium. Из 20—50 млн человек, пораженных этим заболеванием, 95 % проживают в Африке.
В некоторых регионах онхоцеркоз служит причиной слепоты у 10 % населения. Если же поражения глаз при этом заболевании нет, то основной проблемой является поражение кожи. После укуса черной мухи в коже образуются узелки, из которых в последующем и высвобождаются микрофилярии. Они-то в конечном счете и инвазируют глаз, главным образом конъюнктиву, роговицу, ресничное тело и радужку, но в отдельных случаях также и сетчатку или зрительный нерв. Иногда эти микрофилярии можно видеть плавающими в передней камере глаза или лежащими мертвыми на дне ее. Сначала микрофилярии вызывают воспалительную реакцию, позже вокруг них развивается фиброз. Реактивные изменения вокруг мертвых мшерофилярий в роговице приводят к ее помутнению (нуммулярный кератит, нуммулярный — т.е. с феноменом монетных столбиков). Хронический ирит приводит к появлению синехий и может ускорить развитие катаракты. Радужка иногда оказывается совершенно фиксированной.
Лечение. Прежде всего свяжитесь со специалистом. Больным обычно дают инвермектин (Invermectin) внутрь из расчета 200 мкг/кг в течение года, пока не погибнут взрослые формы нематод. Побочные реакции на этот лекарственный препарат незначительны, так что он в настоящее время стал средством выбора.
Ксерофтальмия и кератомаляция. Эти заболевания являются результатом дефицита витамина А, например, у младенцев, рано пере-
веденных на искусственное вскармливание и получающих молочные смеси с недостаточным содержанием витамина А, а также у детей ясельного возраста, потребляющих недостаточное количество овощей. Чаще всего заболевание проявляется в возрасте 2—5 лет. Довольно рано при этом появляются ночная слепота и сухость конъюнктивы (конъюнктивальный ксероз). При этом обнаруживают небольшие сероватые бляшки (бляшки Бито), приподнимающиеся на межпальпебральной конъюнктиве. При возмещении недостающего витамина А эти изменения исчезают. Корнеальный ксероз вначале также обратим. Роговица при этом сухая и не намокает, теряет свою прозрачность. Могут возникнуть изъязвление роговицы и ее перфорация. При кератомаляции наблюдается массивное размягчение роговицы с последующей перфорацией и экструзией (вытеснением внутриглазного содержимого наружу). Всем детям с указанными заболеваниями следует назначать ретинола пальмитат из расчета 3 мг/кг в сутки внутрь или внутримышечно в течение 6 дней, а затем в дозе 1,5 мг/сут, пока не исчезнут признаки болезни.
Во всех случаях травмы глаза должна быть проверена острота зрения обоих глаз. Если же случается травма единственного зрячего глаза, последствия ее могут быть очень серьезными.
Контузии (ушибы). Вообще-то глаза очень хорошо защищены краями глазницы. Тяжелые ушибы глаза могут произойти при ударе большими предметами, что подчас приводит к повреждению глазного яблока. Ушибы же мелкими предметами, такими как пробка от шампанского, теннисный мяч, пуля для духового ружья, заканчиваются более локализованным ушибом глаза. Ушиб глаза может сопровождаться кровоизлияниями в веки, под конъюнктиву; кровоизлияния за глазным яблоком, естественно, не видно, но в таких случаях следует подумать о возможности переломов костей в области орбиты. Обычно эти кровоизлияния рассасываются в течение 2 нед. Разрыв роговицы случается довольно редко, и в таких случаях следует немедленно начать лечение у специалиста. При внутриглазных кровоизлияниях нарушается острота зрения, такой больной также должен наблюдаться у специалиста. Часто обнаруживают кровь в передней камере глаза (гифема) — небольшие кровоизлияния обычно рассасываются сами по себе, но если кровоизлияние большое, заполняющее переднюю камеру глаза, требуется хирургическая эвакуация крови. Конечно, могут случиться и кровоизлияния по задней поверхности глазного яблока. Одной из опасностей, связанных с кровоизлиянием в глаз, является развитие вторичной глаукомы. Повторные геморрагии в глаз по истечении 72 ч бывают редко. В некоторых случаях при этом радужка как бы парализуется и зрачок расширяется (обычно это проходит через несколько дней или недель, но в подобном случае должно быть исключено кровоизлияние в стекловидное тело). Другими последствиями травмы глаза могут быть вывих хрусталика, разрыв корня радужки, отслоение сетчатки, разрыв сосудистой оболочки и повреждение зрительного нерва; все это происходит именно при травме более мелкими предметами. Сильные удары по глазнице могут привести к ее переломам с выпячиванием содержимого глазного яблока в верхнечелюстную (гайморову) пазуху. Ограничение движений нижней прямой и нижней косой мышц вызывает диплопию. В таких случаях необходима репозиция отломков сломанной кости (костей), а мышцы должны быть высвобождены.
Острые и пенетрирующие раны глаза. В случае подозрения на подобные ранения глаза срочно необходима консультация специалиста, так как чем больше будет промедление в оказании адекватной помощи, тем больше становится риск нарушений в содержимом глазного яблока, его экструзии и инфицирования. Если же поражается сосудистая оболочка глазного яблока, то появляется риск возникновения симпатической офтальмии в другом глазу. ^ Если пострадавший рассказывает, что в помещении, где он работает, воздух загрязнен пылью и различными твердыми частицами (например, в токарном цехе, при работе с молотком, зубилом), то его следует проконсультировать у специалиста и сделать рентгеновский снимок глаза для того, чтобы исключить наличие инородных тел в глазу и по возможности удалить их (в случае обнаружения).
Инородные тела в глазу. Их можно удалять с помощью треугольничка, сделанного из чистого картона или плотной бумаги. При этом следует обязательно вывернуть оба века, чтобы убедиться, что под ними нет никаких инородных частиц. После этого для предупреждения инфекции следует закапать в глаз 0,5 % раствор хлорам-феникола.
Царапины на роговице. Причинами царапин на роговице часто бывают небольшие, быстро летящие частицы и предметы, такие как детские ногти, мелкие веточки. Это может вызывать очень сильную боль. Царапины на роговице окрашиваются флюоресцеином, заживают, как правило, в течение 48 ч. До их заживления в глаз необходимо закапывать капли с антибиотиками.
Ожоги глаз. Химические ожоги глаза следует лечить немедленно, для чего глаз нужно промыть большим количеством чистой воды, пока не будет найден специфический аитидот. Ожоги глаза могут иметь серьезные последствия, такие как образование рубца на роговице, появление в ней помутнения, повреждение век.
647
Повреждение глаз при сварочных работах. У сварщиков и лиц, принимающих солнечные ванны, если они не носят защитных очков, может быть поврежден эпителий роговицы. При этом возникают ощущение присутствия в глазу инородного тела, слезоточивость и блефароспазм. В таких случаях назначают мидриатики (с. 650), на глаз накладывают мягкую повязку («подушечку») и ждут выздоровления.
Слепота и частичная потеря зренияХарактер слепоты в различных регионах мира существенно различается, что зависит от местных особенностей питания и характера заболевания, приведшего к потере зрения. К заболеваниям, которые чаще всего бывают ответственны за потерю зрения (во всем мире), относятся трахома, катаракта, глаукома, кератомаляция и онхоцер-коз, а в прошлом — натуральная оспа, лепра, гонорея и сифилис (в настоящее время значение последних в этом плане существенно снизилось).
В разных странах мира слепота встречается с различной частотой: так, в Африке (в отдельных ее регионах) она достигает 10:1000, в то время как в Великобритании и США этот показатель составляет 2:1000. В Англии слепота регистрируется произвольно, т.е. с некоторыми индивидуальными отступлениями. Хотя общепринятое в мире определение слепоты означает неспособность различать свет, тем не менее лица подлежат регистрации как слепые, если острота их зрения менее чем 3/60, а если она больше этого показателя, то с существенным нарушением полей зрения (как это бывает при глаукоме). В 1989 г. в Великобритании было зарегистрировано 153 000 лиц, страдающих потерей зрения, и 13 000 ежегодно регистрируются как впервые ослепшие, а 91 000 — как лица с частичной потерей зрения. Критерием частичной потери зрения является острота зрения менее 6/60 (или более 6/60, но с ограничением полей зрения).
В последние 60 лет причины слепоты существенно изменились в Великобритании. Так, например, в 20-х годах офтальмия новорожденных (с. 130) была ответственна за 30 % слепоты от всех случаев, выявленных в английских школах для слепых, а в настоящее время это редко встречающаяся и излечимая болезнь.
Довольно часто в 60-х годах диагностировали ретро дентальную фиброплазию, поражавшую преимущественно недоношенных детей. Мониторинг этих детей с внутриартериальным введением кислорода как будто бы привел к предупреждению этого заболевания, что связано с очень большой концентрацией кислорода во вдыхаемом воздухе. В связи с увеличением возраста пожилых людей именно заболевания, поражающие преимущественно эту возрастную категорию, являются на сегодняшний день самыми частыми причинами слепоты. Почти 2/3 слепых — это лица в возрасте старше 65 лет, а Ч2 — в возрасте старше 75 лет. Макулярная дегенерация, катаракта и глаукома — вот три наиболее часто встречающиеся причины слепоты в Великобритании.
В Англии и Уэльсе ответственность за регистрацию слепых лежит на местной администрации. Заявление для регистрации слепого делает консультант-окулист, форма его произвольная, нестандартная. Регистрируемый человек сразу получает определенные привилегии — бесплатный проезд в транспорте, освобождение от больших налогов, снижение платы за просмотр телевизионных программ, некоторые льготы при путешествиях и доступ к «говорящим» книгам. Для того чтобы лица с частичной потерей зрения могли пользоваться «говорящими» книгами, должно быть получено специальное
удостоверение от окулиста. Одно время требовалось, чтобы зарегистрированного слепого посетил на дому работник социальной службы, но в настоящее время это не практикуется, хотя социальная служба и имеет работников, которые специализируются на помощи слепым. The Royal National Institute for the Blind [1] всегда готов предложить помощь, например собак-поводырей (при необходимости их всегда можно нанять). Дети с неполноценным зрением обеспечиваются определенной помощью при обучении. В специальных школах соотношение обучающих и учеников повышено в пользу обучающих и имеется специальное оборудование, за многими детьми закреплен окулист, посещающий их на дому. Недостатком этой системы является то, что такие дети мало общаются с другими детьми, особенно если находятся в закрытой школе.
1. Roy. Nat. Inst. Blind, 224 Great Portland Street, London W1N 6AA. (Tel 071-388 1266).
649
Лекарственные препараты и глазЛекарства, закапываемые в глаз, могут всасываться через роговицу и оказывать системные побочные эффекты. Так, например, тимо-лол, который в виде глазных капель применяют при глаукоме, может вызвать у чувствительных пациентов бронхоспазм или бради-кардию, поскольку относится к p-адреноблокаторам. Капли в глазу не задерживаются столь же долго, сколько глазные мази, поэтому их надо закапывать через каждые 2 ч. Глазные мази удобно применять на ночь и в тех случаях, когда на веках образуются корки из экссудата и они слипаются. Закапывая разные глазные капли, сделайте интервал между закапыванием по крайней мере в 5 мин, иначе они просто перельются через край века.
В глазной практике обычно используют те антибиотики, которые не назначают для системного применения. Чаще всего это хло-рамфеникол, неомицин, гентамицин и фрамицин. Во всех инструкциях по применению глазных препаратов обычно указывается, что их не следует использовать длительнее 1 мес. Глазные капли редко подвергаются контаминации какими-либо микроорганизмами, поскольку в них обычно добавляют бактериостатическое вещество. Поэтому каплями можно пользоваться долгое время.
Мидриатики. Эти лекарственные препараты расширяют зрачок. Они также вызывают циклоплегию и, следовательно, нечеткость зрения (предупредите больных, чтобы они воздержались от управления автомобилем). Для расширения зрачка при офтальмологическом исследовании лучше всего применять 0,5 или 1 % раствор тропика-мида (Tropicamide), действие которого продолжается в течение 3 ч. Продолжительность действия 1 % раствора циклопентолата (Cyclo-pentolate) — 24 ч, а атропина — 7 дней. Два последних препарата чаще используются для рефракционной циклоплегии у детей (при обследовании детей в возрасте до 5 лет целесообразно применять соответствующие мази). Эти лекарства эффективны также для предупреждения образования синехий радужки и для купирования боли при некоторых повреждениях.
650
> У лиц старые 60 лет с мелкой передней камерой глаза (особенно при отягощенной наследственности по глаукоме) эти препараты могут способствовать возникновению приступа острой глаукомы. Но все же большинство офтальмологов считают, что использование короткодействующих мидриатиков для целей своевременной диагностики серьезных заболеваний глаза оправдывает этот небольшой риск.
Мкотики. Эти препараты суживают зрачок и улучшают дренаж жидкой среды глаза. Они применяются для противодействия мидри-атикам, а также при лечении глаукомы (с. 630). Чаще всего применяется пилокарпин в виде 1—5 % раствора.
Местные анестетики, например 0,5 % раствор дикаина. Препараты применяют для обезболивания при обследовании глаза, когда возникает рефлекторный блефароспазм, а также для облегчения удаления инородных тел из глаза. ^ Помните, что эти препараты устраняют роговичный рефлекс, так что использование их с целью обезболивания порождает риск повреждения роговицы. Для снижения болевых ощущений в глазу можно прикладывать мягкую подушечку, холодные компрессы и применить мидриатики (но, конечно, не при глаукоме).
Глазные капли, содержащие глюкокортикоиды. > Потенциально это весьма опасные препараты, так как они могут вызвать катастрофическое прогрессирование дендрических язв (с. 600). При обычном офтальмоскопическом обследовании больного можно пропустить дендрические язвы роговицы, так что прежде чем назначить больному такие капли, его необходимо обследовать со щелевой лампой. Такие капли обычно назначают при аллергии, эписклерите, склерите или ирите.
Ятрогенные заболевания глаз. Возникновению глаукомы способствуют не только мидриатики. Этим свойством обладают и другие лекарственные препараты, особенно обладающие антихолинергичес-ким эффектом (некоторые препараты, применяемые при лечении паркинсонизма, некоторые антидепрессанты) и стероиды.
Небольшое количество лекарственных препаратов поражает сетчатку, особенно при длительном применении. Так, например, этам-бутол оказывает токсическое действие иа сетчатку, так что больного следует предупредить, что о малейших нарушениях зрения (снижение остроты зрения, цветная слепота) он должен сообщить своему врачу. В этом отношении небезопасны также хлорохин и другие антималярийные препараты, особенно если они применяются длительно и в больших дозах.
Приобретение и приготовление глазных капель с антибиотиками [2]Усиленные капли с гентамицином — 15 мг/мл (обычиые коммерческие глазные капли, содержащие гентамицин, имеют концентрацию 3 мг/мл). Выпускаются также капли, в состав которых входят пенициллин — 5000 ЕД/мл, метициллин — 20 мг/мл и противогрибковые капли. Эти препараты можно приобрести в аптеках Chief Fharmacist, Moorfields Eye Hospital, Tel. 071-253 3411.
Глазные капли с антибиотиками могут быть приготовлены в домашних условиях следующим образом.
Гентамицин форте: добавьте 2 мл раствора, содержащего 40 мг/мл гентамицина для внутривенного введения в 5-миллилитровый флакончик с продающимися в аптеках каплями гентамицина (3 мг/мл). Глазные капли с другими антибиотиками могут быть приготовлены из имеющихся в продаже парентерально вводимых растворов антибиотиков, а необходимая их концентрация создается добавлением воды или физиологического раствора. Капли эти годны к употреблению в течение всего срока, указанного в справочниках. Пенициллин G можно применять из расчета 500 000 ЕД/мл.
1. Я Gardiner, 1979, BMJ, і, 460.
2. Prepared from information supplied by Mr JKG Dart, Consultant Ophthalmologist, Moorfields Eye Hospital, City Rd, London ECIV 2PD.
Офтальмология
Оксфордский справочник для клиницистов
Контактные линзыВ настоящее время врачу приходится часто встречаться с больными, носящими контактные линзы (КЛ) или собирающимися их приобрести. До 80 % людей, пользующихся линзами, делают это из косметических соображений. Лишь 20 % лиц, носящих контактные линзы, объясняют это тем, что использовать их удобнее, чем носить очки. Среди этих 20 % меньшинство носят КЛ с целью скрыть какие-то неоперабельные дефекты глаза (глаз), большинство же используют их для коррекции значительных нарушений рефракции.
Показаниями для использования КЛ являются миопия, превышающая—12 ODS и гиперметропия, превышающая +10 ODS, так как эквивалентные очки резко деформируют поля зрения. Используются КЛ и после удаления катаракты. КЛ носят также из соображений защиты глаз, например после изъязвлении или травмы роговицы, когда новая и измененная передняя поверхность роговицы нуждается в видении через кератоконус. Это редкое дегенеративное, медленно прогрессирующее поражение роговицы, при котором нередко происходят истончение роговицы и протрузия передней и центральной ее частей. Симптомом этого заболевания является лишь неяркость зрения. В самом начале заболевания именно использование КЛ может компенсировать искривление роговицы, тогда как в более поздние сроки может понадобиться пересадка роговицы.
Типы линз. Плотные линзы имеют диаметр 8,5—9 мм, изготовлены из полиметилметакрилата (ПММКр). Диаметр проницаемых для газов плотных линз примерно на 0,5 см больше, эти линзы позволяют газам проникать в роговицу. Такие линзы рекомендуется носить при астигматизме небольшой степени, но поскольку они не смачиваются так же хорошо, как плотные линзы, их требуется увлажнять в течение дня. С введением в практику мягких КЛ большего диаметра (13—15 мм) появилась надежда, что все проблемы, связанные с плотными КЛ, будут преодолены. Адекватной коррекции астигматизма с помощью мягких КЛ достигнуть, однако, не удается, так как они излишне плотно прилегают к роговице и слишком эластичны. Они более нежные, чем плотные линзы, и требуют очень тщательного ухода. У больных могут развиться кератоконъюнктивит или изменения в большом сосочке верхней тарзальной (относящейся к хрящу века) конъюнктивы, что иногда служит проявлением повышенной чувствительности больного к очищающим агентам, используемым при уходе за КЛ, или к слизи, образующейся на них.
Очищение контактных линз. Различные очищающие средства, изготовляемые разными производствами, нельзя смешивать. Для плотных лииз применяют два вида растворов — один для ополаскивания и очищения их, а другой для хранения. Перед тем как вставить линзу в глаз, раствор, в котором хранится КЛ, необходимо смыть водой. Мягкие контактные линзы, будучи проницаемыми, имеют тенденцию абсорбировать химические агенты, поэтому для их очищения используются слабые растворы химических веществ. Кроме того, такие КЛ время от времени следует очищать с помощью других очищающих «систем» (например, ферментных таблеток) для удаления мукопротеинов с их поверхности. Повышенная чувствительность пациента к этим очищающим средствам проявляется покраснением глаз, жжением в них, повышенной подвижностью КЛ, увеличенным образованием слизи и утолщением век. Поэтому нередко возникает необходимость прекратить носить линзы в течение нескольких месяцев. При возобновлении ношения КЛ следует использовать очищающие «системы», не содержащие консервантов.
Осложнения. 1. Первое время, когда глаза лишь приспосабливаются к КЛ, довольно часто случаются повреждения роговицы. После снятия линз могут возникнуть боль в глазах и слезоточивость в течение нескольких часов. 2. Повышенная чувствительность к очищающим агентам. 3. Можно «потерять» линзу в глазу. Плотная КЛ может оказаться в любом своде конъюнктивы, мягкие же КЛ обычно попадают в верхний наружный свод.
БлефароспазмБлефароспазм — это непроизвольное сокращение круговой мышцы глаза, возникающее, как правило, в ответ на боль в глазу. Повторный блефароспазм делает больного практически «слепым» и служит проявлением фокальной дистонии. Если это заболевание вовремя не диагностировать, то нетрудно спутать его с проявлением истерии, т.е. у врача может создаться впечатление, что больной сжимает глаз намеренно, причем чем с большим усердием больного расспрашивают и осматривают, тем больше усугубляется блефароспазм (дело в том, что стресс является важным усугубляющим его фактором).
Клинические проявления. Женщины болеют в 1,8 раза чаще, чем мужчины. Блефароспазму часто предшествует усиленное моргание. Могут иметь место также и другие дистонии (например, оромандибулярная дистония). Блефароспазм обычно начинается в одном глазу, а затем становится двусторонним. Больные нередко проделывают различные двигательные трюки, чтобы преодолеть или хотя бы уменьшить блефароспазм: они трут глаза, оттягивают веки (это своеобразный вариант антагонистического жеста, наблюдаемого и при других формах дистонии).
Причины. В большинстве случаев они неизвестны. Предшествующими заболеваниями могут быть болезнь Паркинсона, прогрессирующий супрануклеарный паралич, но причиной может служить и прием нейролептиков.
Лекарственное лечение. К сожалению, панацеи в этом отношении не существует, а ответная реакция на различные лекарства может быть самой разнообразной, чаще это благоприятный эффект с постепенным его угасанием. Наиболее действенными оказываются антихолииергические препараты, такие как бензексол, например 1 мг/сут внутрь с постепенным повышением дозы до 5 мг каждые 8 ч (выпускается в таблетках по 2 и 5 мг). Иногда эффективны и агонисты (L-допа, бромокриптин) и антагонисты допамина.
Лечение ботулиническим токсином. Это совершенно новый подход к лечению. Паллиативное улучшение может быть достигнуто введением минимальных доз (нанограммы) препарата в круговую мышцу глаза; при этом возникает временный вялый паралич мышцы. В некоторых случаях восстанавливается эффективность зрения [1]. Токсин этот связывается с периферическими нервными окончаниями и тормозит высвобождение ацетилхолина. Иногда лечение приходится повторять, например, каждые 3 мес.
Поддерживающее лечение. Такие больные могут получать поддержку, и иногда довольно существенную, в Dystonia Society [2].
1 .F. Grandas, 1988, J. Neurology, Neurosurgery, and Psychiatry, 51, 767— 772.
2. UK address: Unit 23, Omnibus Workspace, 39—41 North Road, London N7 9DP (Tel. 071-700 4594).
Офтальмология
Оксфордский справочник для клиницистов
«Мушки» перед глазами, вспышки и видение радужного ореолаИ более незначительные нарушения зрения могут вызывать тревогу у больного. От врача требуется умение отличить те расстройства зрения, при которых нужна консультация специалиста, от тех, при которых в ней необходимости нет.
«Мушки» перед глазами. Это появление маленьких черных точек в поле зрения, особенно заметных на темном фоне. Точки эти двигаются при смещении глазного яблока, но с некоторым замедлением. Причина этого явления — образование помутнений в стекловидном теле. Основная масса плавающих телец (floaters) состоит из частичек дегенеративно измененного стекловидного тела глаза. Они довольно часто встречаются у лиц с миопией, но появляются также и после травмы. Эти летающие «мушки» раздражают человека, но они совершенно безвредны, а со временем это явление проходит само по себе.
Внезапные появление целого ливня из таких «мушек» в одном глазу, нередко сопровождающееся вспыхивающими огоньками, обусловлено попаданием крови в стекловидное тело. В таких случаях следует немедленно обратиться к окулисту, так как причиной может быть отслойка сетчатки.
Вспыхивающие огоньки перед тазами. Это явление может быть связано с внутриглазной патологией или с мигренью. В таких случаях надо расспросить у больного, не испытывает ли он сильной головной боли с тошнотой и не страдает ли мигренью.
Незначительное отделение несколько сжатого стекловидного тела от сетчатки (что чаще случается у лиц с миопией) может сопровождаться появлением и черных мушек, и вспышек в поле зрения. В 5 % случаев это разрыв сетчатки и ее отслойка. Повреждение сетчатки обычно происходит на периферии, и его трудно заметить; в подобном случае необходимо немедленно связаться с окулистом.
Появление радужного ореола в поле зрения. Появление ровных окрашенных кругов вокруг источника света является феноменом дифракции, который можно наблюдать ночью, когда источник обычного белого света находится за запотевшим стеклом; так же видятся уличные фонари, если ночью на них посмотреть сквозь запотевшее стекло автомашины. Поцарапанные стекла очков могут также производить подобные эффекты.
Причиной радужных кругов в поле зрения могут быть и «затуманенные» среды глаза, как это наблюдается при катаракте или при отечности роговицы. При острой глаукоме возникновение радужных ореолов связано с отеком роговицы, поскольку при расширении зрачка внутриглазное давление повышается. Если появление радужного ореола сопровождается болями в глазу, то подумайте именно об этом диагнозе и немедленно направьте больного к окулисту. Радужные круги с зазубренными краями, меняющие форму, обычно бывают при мигрени. Но будьте осторожны с этим диагнозом у лиц в возрасте после 50 лет, которые до этого не страдали мигренью.
Офтальмология
Оксфордский справочник для клиницистов
Глава 7. Болезни уха, горла и носаОбследование пациента с заболеваниями уха, горла и
Болезни уха, горла и носа
Оксфордский справочник для клиницистов
Обследование пациента с заболеваниями уха, горла и носаВрачи, работающие в отделении отоларингологии, всегда очень приметны: у них над глазами всегда находится вогнутое зеркало с дырочкой в центре. Это рефлекторы, которые собирают лучи от независимого источника света в сильный пучок, прекрасно освещающий ЛОР-органы, позволяющий стереоскопически их осмотреть, оставляя при этом руки свободными для манипуляций.
Исследование уха. Прежде всего осмотрите ушную раковину и прилежащие к ней области — нет ли воспаления и припухлости. При наличии выделений из уха возьмите тампоном материал на посев, а серу из наружного слухового прохода удалите (с. 664). Прикрепите к отоскопу наиболее удобную и большую ушную воронку и осмотрите наружный слуховой проход и барабанную перепонку следующим образом. Оттяните ушную раковину кверху и кзади и тем самым выпрямите наружный слуховой проход (у младенцев ушную раковину следует оттягивать книзу и кзади). Рукоятка молоточка является хорошим ориентиром, находящимся за барабанной перепонкой. Кпередн и киизу вы видите хороший световой рефлекс, образующийся в этом месте из-за вогнутости барабанной перепонки. Следует отметить прозрачность барабанной перепонки, цвет, иет ли ее выбухания или перфорации. Перфорация барабанной перепонки в ее ненатянутой части свидетельствует о серьезной патологии (с. 672). Подвижность барабанной перепонки можно проверить, используя ушную воронку с закрывающим ее стеклышком спереди и маленьким «отростком» сбоку, к которому подсоединяется небольшой резиновый баллончик. По мере того как вы сжимаете баллончик, барабанная перепонка начинает двигаться. Евстахиеву трубу можно увидеть при движении барабанной перепонки во время выполнения больным пробы Вальсальвы.
Нос и глотка. Для исследования глотки и носовых ходов на подлежащие осмотру участки направляют луч света от рефлектора. Сначала попросите больного открыть широко рот, но без выдвижения языка. Затем надавите шпателем на самую высокостоящую часть языка, попросив при этом больного сказать «а-а-а-а». Мягкое небо поднимается, открывая ротоглотку (мезофаринкс), при этом становятся видимыми миндалины, задняя стенка глотки и передние и задние небные дужки зева. Некоторых больных лучше обследовать, когда они произносят не «а-а-а», а «эй», или просто при спокойном дыхании и отжатом вниз языке. Согретое глоточное зеркало вы проводите за мягкое небо и видите перегородку носа, задний конец верхней, средней и нижней носовых раковин, латеральные стенки носоглотки (эпифаринкс), отверстия евстахиевых труб, глоточный карман, свод носоглотки и аденоиды (носоглоточные миндалины). При передней риноскопии (в этот момент ноздря удерживается в расширенном состоянии) с помощью специального зеркала (Thudi-chum) удается рассмотреть переднюю часть нижней и средней носовых раковин. Непрямую ларингоскопию осуществляют с помощью большого согретого ларингоскопического зеркала при выдвинутом
вперед языке. Во время дыхательных движений больного видны надгортанник и задняя часть входа в гортань. В то время как больной произносит «и-и-и», видны внутренняя часть гортани и голосовые связки. Для более детального обследования гортани применяется гибкий фиброоптический эндоскоп. Стациоиирование больного показано главным образом для выполнения биопсии ткаией гортани и редко — для проведения обследования под наркозом.
Анатомия (рис. 33). Хрящ ушной раковины развивается из шести бугорков. Если участки ее в процессе развития плотно не сливаются друг с другом, то могут образоваться фистулы (чаще всего это небольшая фистула перед козелком) или добавочные ушные раковины (хрящевые тела, расположенные между углом рта и козелком).
Наружный слуховой проход достигает в длину 3—4 см и имеет слегка S-образную форму. Наружная 7^его хряща, вернее, кожа, ее покрывающая, покрыта волосами, в ней также расположены железки, выделяющие серу. Внутренние 2/3 наружного слухового прохода имеют костную основу, покрытую чувствительной кожей. Медиально и кпереди расположен передний нижний карман — углубление, в котором собираются отмирающие частицы покровов.
Барабанная перепонка отделяет наружный слуховой проход от барабанной полости (или среднего уха). Обычно видно, как рукоятка молоточка упирается в барабанную перепонку. Большая часть барабанной перепонки туго натянута (это так называемая pars tensa), но выше латерального отростка молоточка находится треугольный участок перепонки, который натянут в меньшей степени — это pars flaccida, т.е. ее расслабленная часть (именно в этом участке обычно происходит перфорация надбарабанного пространства барабанной полости).
Среднее ухо располагается в пеггрозной (каменистой) части височной кости. В нем находятся три косточки. Латерально располагается барабанная перепонка, медиально — внутреннее ухо. Лишь тонкая костная пластинка отделяет дно полости среднего уха от яремной вены, а вверху такая же пластинка отделяет ее от височной доли мозга. Кпереди евстахиева труба соединяет ее с глоткой. Кзади она соединяется с воздушными ячейками сосцевидного отростка через входное отверстие (aditus) и барабанную пазуху (сосцевидная пазуха).
Сера. Сера защищает наружный слуховой проход (покрывающую его кожу) от мацерации. Если уплотненная сера плотно закрывает наружный слуховой проход, больной начинает испытывать дискомфорт, а в результате нарушения проведения звуковых волн ухудшается слух. Серная пробка может быть удалена после размягчения масляными каплями (например, оливковыми), которые закапывают ежедневно в течение 4 дней. Удаляют пробку путем промывания теплой водой (37 °С) из шприца. Струю воды нужно направлять вверх и кзади. Если имеется перфорация барабанной перепонки или ранее больной перенес операции на сосцевидном отростке, вымывать серную пробку не следует.
Гематомы в области наружного уха. Они возникают после прямого удара по уху и должны быть быстро эвакуированы. Для предупреждения ишемического некроза ушной раковины и коллапса ее хряща следует наложить давящую повязку, иначе может произойти деформация ушной раковины, так называемое ухо в форме цветной капусты. Ушные раковины такой формы бывают также после пери-хондрита, осложняющего мастоидэктомию.

Задняя складка молоточка Латеральный отросток молоточка
Длинная ножка наковальни Задневерхний квадрант
Задненижний квадрант Передненижний квадрант
Расслабленная часть барабанной перепонки
Передняя складка молоточка Рукоятка молоточка ПередневерхнийJ квадрант Световой конус
Рис. 33. Анатомия уха.С латеральной стороны аидна левая барабанная перепонка. Четыре условных квадранта указаны жирными линиями и рукояткой молоточка (Из Cunningham,s Manual, Vol. 3, OUP).
Экзостозы. При этом с двух сторон в области наружного слухового прохода появляются гладкие припухлости под кожей. Особенно часто это наблюдается у людей, занимающихся водным спортом. Как правило, экзостозы протекают бессимптомно, но иногда они способствуют задержке воды в наружном слуховом проходе, что вызывает наружный отит. Крайне редко они могут полностью закрыть слуховой проход и тем самым вызвать глухоту вследствие нарушения проводимости звуковых волн. В последнем случае показано хирургическое удаление экзостозов с использованием стоматологической бор-машины.
Инородные тела в ухе. Если в наружный слуховой проход попало насекомое, его следует сначала «утопить» в оливковом масле, а затем промыть слуховой проход из шприца. Для удаления других инородных тел из наружного слухового прохода лучше обратиться к специалисту, так как инородное тело может проскользнуть довольно глубоко в ухо. При этом часто используются приспособления с крючком или отсасывание, но отнюдь не щипчики. В редких случаях возникает необходимость в общем наркозе.
Проверка слухаПри освидетельствовании глухоты определите сторону потери слуха, ее степень и причину. При обследовании такого больного надо решить по крайней мере два вопроса: излечима эта глухота или нет и не является ли она симптомом какого-то другого поражения (например, невромы слухового нерва). Но прежде всего при потере слуха нужно исключить наличие плотной серной пробки в наружном слуховом проходе, которую и следует в таком случае удалить.
Тесты с использованием камертона. Используют камертон с частотой 512 Гц.
Тест Ринне. Если пациент слышит нормально, воздушная проводимость звуковых волн лучше таковой костной ткани. Камертон следует держать латерально от наружного слухового прохода, причем его зубцы расположены на одном уровне и параллельно входу в наружное ухо, а при исследовании звукопроводимости костной ткани ножку камертона помещают на сосцевидный отросток. Если воздушная проводимость звука оказывается лучше, чем костная, то говорят о положительном тесте Ринне. Этот тест бывает положительным при сенсорно-невральной (перцептивной) потере слуха. Отрицательный тест Ринне (костная звукопроводимость лучше воздушной) свидетельствует о наличии препятствий для проведения звуковых волн к барабанной перепонке. Если, с одной стороны, диагностируется резко выраженная или полная сенсорно-невральная глухота, то может быть получен ложноположительный тест Ринне, поскольку улитка другого уха Может воспринимать звук благодаря костной проводимости. В таких случаях пациента следует поместить в шумовую камеру Барани, которая позволяет исключить проникновение звука к другому уху во время выполнения теста.
Тест Вебера. Рукоятку вибрирующего камертона помещают на середину лба пациента. Врач должен спросить пациента, каким ухом он лучше слышит звучащий камертон. Звук лучше воспринимается пораженным ухом при «проводниковой» (когда не проводятся звуковые волны через наружное ухо) глухоте, но контралатеральным ухом при сенсорно-невральной глухоте, и воспринимается с обеих сторон одинаково, если у пациента нет нарушений слуха.
Аудиометрические тесты. Эти тесты позволяют количественно оценить степень потери слуха и ее сторону. При аудиометрии чистым тоном используют электронное оборудование, издающее звуки разной силы с частотой 250—8000 Гц. Тест проводят в звуконепроницаемом помещении. Пациент должен сказать, когда он начинает слышать звук, интенсивность которого регистрируется в децибелах (дБ). Так регистрируется воздушная звукопроводимость. Порог костной звукопроводимости также регистрируется, но с использованием датчика, помещаемого на сосцевидный отросток.
Тимпанометрия (акустическая сопротивляемость). При этом зонд полностью закрывает наружный слуховой проход, и, маневрируя давлением, испытующий проводит его в наружный слуховой канал, после чего регистрируется гибкость барабанной перепонки. Нормальная барабанная перепонка дает ровную куполообразную кривую. При наличии жидкости в среднем ухе эта кривая становится уплощенной. Если ухо воспринимает резкий интенсивный звук (более 85 дБ), то на кривой появляется зазубрина, так как мышца стремени при этом сокращается (что опосредуется через VII черепной нерв). У 5 % населения стременной рефлекс отсутствует (при нормальном слуховом аппарате).
Речевая аудиометрия. Этим методом определяют способность пациента различать отдельные слова в речи, произносимой с громкостью, превышающей порог слышимости. Это исследование может ответить на вопрос, локализуется ли сенсорно-невральный дефект в улитке или же в слуховом нерве; оно позволяет также сделать прогноз, можно ли помочь больному или нет.
Оценка способности слышать у детей. Для проведения описанных выше слуховых тестов у детей необходим контакт с ними. У детей в возрасте до 6 мес о развитии слуха судят по тому, как они вздрагивают или моргают в ответ на звуковой раздражитель. В возрасте 6 мес они уже поворачивают головку в ответ на тот или иной звук. У ребенка в возрасте старше 3 лет уже можно провести аудиометрию.
Когда пациент жалуется на боль в ушах, обследование не должно ограничиваться только ушами как источником этих жалоб [это могут быть наружный отит (с. 672); фурункулез (с. 672); средний отит, или воспаление среднего уха, и мастоидит]. Следует поискать также и источник иррадиирующей в ухо (уши) боли.
Иррадиирующая в ухо боль. По 5 нервам могут поступать боле-вые ощущения в ухо. По аурикулярной ветви тройничного нерва передаются болевые ощущения из сфеноидального синуса или зубная боль. По большому аурикулярному нерву боль может ирради-ировать в ухо (по нервам С2, С) из ран или воспаленных лимфатических желез на шее, а также из дисков и суставов шейных позвонков, при воспалительных изменениях в последних. По чувствительной ветви лицевого нерва боль иррадиирует в коленчатый ганглий этого нерва при его поражении вирусом Herpes zoster (синдром Рамзая Ханта, с. 932).
Боли в ухо могут ирраднировать по тимпанической ветви языкоглоточного нерва и аурикулярной ветви блуждающего нерва при воспалительных изменениях в глотке, например при тонзиллите, карциноме задней трети языка, из грушевидной ямки или гортани, при перитонзиллярном абсцессе.
Мастоидит. В доантибиотиковую эру он возникал в 1—5 % случаев как осложнение среднего отита. При среднем отите нарушается дренаж из полости среднего уха, в нем повышается давление, а тонкие костные перегородки между воздушными клетками сосцевидного отростка разрушаются. Этот процесс может продолжаться в течение 2—3 нед. Больные при этом жалуются на боли, незначительное повышение температуры тела, общую слабость и потерю слуха.
Выделения из уха, как правило, имеют неприятный запах. Заболевание это следует заподозрить у лиц, жалующихся на выделения из уха, продолжающиеся более 10 дней. При формировании субпе-риостального абсцесса появляется классическая припухлость за ухом со смещением ушной раковины книзу — это самая характерная черта мастоидита. Диагноз может быть исключен рентгенографически, когда на снимке видны нормальные воздушные полости в сосцевидном отростке, тогда как при мастоидите или наружном отите эти полости видны нечетко.
Лечение начинают с внутривенного введения антибиотиков (например, ампициллин по 500 мг каждые 6 ч), осуществляют мирин-готомию (рассечение барабанной перепонки), при этом следует сделать соответствующие посевы для подбора адекватных антибиотиков. Если улучшения не наступает, то необходима мастоидэктомия.
Буллезный мирингит (воспаление барабанной перепонки).Вирусная инфекция (грипп), инфицирование Haemophilus influenzae и Mycoplasma могут сопровождаться образованием болезненных геморрагических пузырей на барабанной перепонке и в наружном слуховом проходе. Геморрагическая жидкость при этом обнаруживается и в полости среднего уха.
Баротравма уха (аэроотит). Это повреждение вызывается резкими изменениями атмосферного давления у больных с окклюзией евстахиевых труб. Заболевание это возникает при перелетах на самолетах и при погружении на большую глубину (у ныряльщиков). Баротравму уха можно предупредить, если при заходе самолета на посадку несколько раз проделать прием Вальса львы или применять деконге-станты (препараты, уменьшающие застой крови или отек); например, вдыхать носом каждые 20 мин ксилометазолиновый аэрозоль (причем начинать это надо за 1 ч до посадки). Лица с наличием выпота в среднем ухе или с иеразрешившимся средним отитом вообще не должны летать на самолете. В полете пациенты могут ощущать сильную боль в ухе, давление в нем и глухоту. При отоскопии обнаруживаются жидкость за барабанной перепонкой и геморрагии на ней. Возможна кондуктивная глухота. Жидкость в полости среднего уха обычно рассасывается сама по себе через несколько недель.
> Будьте бдительны: иногда причиной является холестеатома.
Фурункулез. Инфицирование волосяных фолликулов (обычно стафилококками) приводит к возникновению фурункулов в наружной трети слухового прохода, что проявляется резкими болями, усиливающимися при жевании. В таких случаях следует подумать о сахарном диабете, который может дебютировать подобным образом. При пальпации козелок болезненный, боль усиливается при сдвигании ушной раковины, через наружный слуховой проход может быть видеи фурункул. Лечение: тепловые процедуры (к уху прикладывают бутылку с горячей водой), прием адекватных доз анальгетиков, мест-но — ихтиоловая мазь и глицерин на ватном тампоне (тампон менять каждые 12 ч). Если имеются целлюлит или системные проявления, больному назначают амоксициллин по 250 мг через 8 ч и флук-локсациллин по 250 мг через 6 ч внутрь.
Воспаление среднего уха. За болью в ухе может последовать обильное отделение гноя (в случае перфорации барабанной перепонки). Через несколько дней выделения из уха прекращаются. Лечение: прием антибиотиков внутрь (например, амоксициллии по 250 мг через 8 ч; младенцам и детям дают Чг этой дозы в течение 3 дней в виде сиропа, не содержащего сахара).
Продолжающиеся выделения из уха свидетельствуют о мастоидите (с. 670). Слизисто-гнойные выделения из уха иногда наблюдаются и при отсутствии мастоидита, особенно если в наружный слуховой проход вставлена трубка для вентиляции среднего уха. Больному назначают антибиотики в соответствии с результатами бактериологического исследования. Необходимо постоянно выполнять «туалет» уха и удалять инфицированный материал из наружного слухового прохода. Если же выделения из уха продолжаются, необходимо направить больного к специалисту.
Наружный отит. Заболевание часто наблюдается у лиц, страдающих экземой, себорейным дерматитом или псориазом (что обусловлено царапинами на коже наружного слухового прохода), а также у людей, много времени проводящих в воде (кожа наружного слухового прохода у них становится мацерированной). При этом также возникает боль в ухе, появляются обильные гнойные выделения, часто густые. Попытка врача подвигать ушной раковиной или надавить иа козелок вызывает резкую боль. Инфицированный материал из наружного уха необходимо удалить (если воспаление не слишком острое, ухо надо осторожно промыть струей из шприца, если же острое — туалет уха производят ватным тампоном). Эти местные процедуры следует проводить лишь короткое время, поскольку длительное их применение может привести к осложнению грибковой инфекцией, которая с трудом поддается радикальному излечению. Антибиотики целесообразно применять местно в виде капель, например 0,3 % раствор гентамицина каждые 6 ч (иногда они применяются в комбинации со стероидами), их накапывают на турунду, закладываемую в наружный слуховой проход, или впрыскивают в ухо после его очищения.
Хронический гнойный средний отит. Ои проявляется выделениями из уха и потерей слуха на больное ухо при отсутствии боли. Центральная перфорация барабанной перепонки свидетельствует о том, что воспалительный процесс локализуется в нижнепередней части среднего уха. Лечение должно быть направлено на подсушивание выделений из уха (частый туалет уха, капли с антибиотиками и стероидами в зависимости от результатов бактериологического исследования). Хирургическое вмешательство направлено на восстановление правильного соединения ушных косточек и ликвидацию дефекта в барабанной перепонке.
Холестеатома. Это напластования чешуйчатой эпителиальной ткани (кожи) в среднем ухе и в разрушенных структурах сосцевидного отростка (например, в лабиринте, в менингеальных оболочках, в лицевом нерве) с сопутствующей инфекцией. При этом выделения из уха имеют неприятный запах; перфорация барабанной перепонки часто происходит в задней или верхней ее части. Больному необходима консультация у специалиста для того, чтобы удалить всю пораженную или инфицированную костную ткань (мастиоидэктомия, аттикотомия, аттикоантротомия) и тем самым спасти ухо. Когда с помощью операции удается соединить послеоперационную полость с наружным слуховым проходом, выделения из уха продолжаются до тех пор, пока полость эта не будет покрыта кожей.
Жидкость в среднем ухеОстрое гнойное воспаление среднего уха. Как правило, оно возникает вслед за инфекцией верхних дыхательных путей. Болеют лица любого возраста, но чаще дети. Пациент жалуется на боли в ухе, лихорадку, ощущение давления в ухе и потерю слуха. При отоскопии видна гиперемированная барабанная перепонка. В полости среднего уха накапливается серозный экссудат, который затем становится гнойным. Барабанная перепонка тускнеет и может выпячиваться. Если барабанная перепонка перфорируется, больной испытывает облегчение, температура тела снижается. В неосложненных случаях (если барабанная перепонка перфорируется, то после этого и наступает выздоровление) постепенно выделения из уха становятся серозными, а затем и совсем прекращаются. Чаще всего возбудителем служит пневмококк, но этиологическими микроорганизмами могут быть также стрептококки, стафилококки и Haemophilus.
У взрослых больных лекарственными препаратами выбора являются пенициллин G (600 мг внутримышечно вначале), а затем пенициллин V (по 500 мг через каждые 6 ч внутрь). Детям младше 5 лет рекомендуется назначать амоксициллин из расчета 30—40 мг/кг в сутки внутрь в течение 7 дней, так как в этом возрасте возбудителем чаще всего служит Haemophilus. Дело еще и в том, что пенициллин не поступает в полость среднего уха в концентрациях, токсичных для Haemophilus.
Около 5 % штаммов Haemophilus резистентны к амоксициллину, но чувствительны к ко-тримоксазолу, однако в исследованиях ко-тримоксазол не дал лучших результатов. Представляется, что и короткие, 3-дневные, курсы аитибиотикотерапии оказываются в таких случаях достаточно эффективными. Применение деконгестаитов (противозастойных средств) не влияет иа общее течение болезни. Пациенту необходимо дать достаточную дозу анальгетиков, например парацетамол из расчета 12 мг/кг каждые 6 ч внутрь. Крайне редко, в случае болезиенности и резкого выбухаиия барабанной перепонки, требуется инцизия (мирииготомия). Такому больному спустя 6 нед следует проверить слух.
Редкие осложнения среднего отита. Мастоидит (1—5% случаев до применения антибиотиков), петрозит, лабиринтит, паралич лицевого нерва, менингит, субдуральный и экстрадуральный абсцессы, абсцессы мозга.
Экссудативный отит, серозный средний отит. Негиойные хронические выпоты в полости среднего уха возникают при блокаде евстахиевых труб. Экссудат в среднем ухе может быть водянистым (серозным) или слизистым и липким. В последних случаях у детей экссудат обычно бывает инфицированным, и такое заболевание называют экссудативным отитом («склеенное ухо»). Экссудативный отит — наиболее распространенная причина потерь слуха у детей, что может вызвать серьезное отставание в школе. «Склеенное ухо» не болит, и о наличии патологического процесса можно не подозревать, хотя он является частым осложнением среднего отита — у 10 %
Оксфордский справочник для клиницистов
детей после острого эпизода по истечении 3 мес все еще наблюдается выпот в среднем ухе. Барабанная перепонка при этом теряет блеск, становится несколько втянутой. Наличие радиально расходящихся сосудов на ее поверхности свидетельствует о том, что за ней находится жидкость. Эта жидкость может быть бесцветной или желтоватой, с пузырьками воздуха. В таких случаях у 33 % больных из среднего уха могут быть высеяны бактерии (и антибиотики могут оказаться полезными).
Деконгестанты при «склеенном ухе» обычно неэффективны. Если жидкость в полости среднего уха находится дольше 6 нед, то следует подумать о выполнении мирииготомии, отсасывании жидкости и установке специальной трубочки для вентиляции полости среднего уха — все это помогает восстановить слух. Столь же эффективной оказывается аденоидэктомия, она препятствует возникновению тим-паносклероза (утолщение барабанной перепонки) после установления вентиляционной трубки или после повторной операции, если необходимость в ней возникает очень быстро. Однако аденоидэктомия сопровождается небольшой послеоперационной смертностью.
> У взрослых в таких случаях следует исключить опухоль, локализующуюся в носоглоточном пространстве.
Хотя временная потеря слуха у детей в связи с наличием выпота в полости среднего уха («склеенное ухо») встречается довольно часто, постоянная глухота возникает значительно реже (у младенцев примерно 1—2 на 1000 детей). Но важно помнить то, что поскольку страдают дети раннего возраста, им необходимо оказать всю возможную помощь, направленную на восстановление слуха для того, чтобы эти дети научились говорить.
Причины.• Наследственные: синдромы Wardenburg, Клиппеля—Фейля и Treacher—Collins, а также мукополисахаридозы.
• Приобретенные in utero: материнская инфекция [краснуха, грипп, железистая лихорадка (инфекционный мононуклеоз), сифилис], применение ототоксичных препаратов.
• Перинатальные: аноксия, родовая травма, церебральный паралич, ядерная желтуха (билирубиновая энцефалопатия).
• Постнатальные: эпидемический паротит, менингит, ототоксичные препараты, свннец.
Выявление. Способность слышать должна быть проверена у всех детей в возрасте 8 мес. Особое внимание нужно обратить на детей с отягощенной наследственностью по слуху и на детей с наличием пренатальных, натальных и постнатальных факторов риска, могущих повести к нарушению слуха, так как именно такие дети в 10 раз чаще (по сравнению с обычной популяцией) страдают нарушениями. Детей до 7-месячного возраста в настоящее время обычно не тестируют на слух, хотя они, как правило, вздрагивают в ответ на те или иные звуковые раздражители. У детей с 7 мес до 1 года слух тестируют следующим образом: ребенок сидит на коленях у матери, а перед ними сидит человек, который время от времени удерживает лицо ребенка по средней линии. Тестирующий становится на расстоянии 1 м позади матери и поочередно проверяет каждое ухо ребенка. Звуки низкой частоты обычно воспроизводит голос говорящего, звуки высокой частоты — детская погремушка. Шуршащая бумага обычно дает широкий спектр звуковых раздражителей. Если у вас есть сомнения по поводу слуха ребенка, обратитесь к специалисту. В возрасте от 12 мес до 2 лет у детей обычно трудно тестировать слух. После 3 лет уже может быть проведено слуховое их тестирование с помощью аудиометрии чистыми тонами.
Объективное тестирование слуха может быть проведено с использованием тимпанометрии (с. 668) и «вызванной ответной аудиометрии», при этом регистрирующий электрод помещают за ухом, в наружном слуховом канале или же проводят за барабанную перепонку. Ухо стимулируют звуковыми раздражителями, а ответную реакцию регистрируют в виде кривой определенной амплитуды, с пиками определенной высоты, что передается на компьютер. (Обычно это происходит в специальной акустической лаборатория.)
Лечение. Если неполноценность слуха у ребенка подтверждена, то лечение должно быть направлено на такое улучшение слуха, которое бы сделало возможным научение ребенка разговорной речи, а в дальнейшем и получение им образования. Учителя, обучающие детей с неполноценным слухом, в последнее время, несомненно, достигли большого прогресса в этой области. Слуховые формулы и образы необходимо часто менять, чтобы дети легче их усваивали. Родителям таких детей нужно объяснить, что очень важно как можно больше разговаривать с ребенком. Такие дети могут обучаться в нормальных школах, но, кроме того, их должны посещать учителя из школ для глухих. Дети с частичной потерей слуха могут заниматься в специализированных классах обычных школ или в школах для глухих — все это зависит от индивидуальных особенностей ребенка.
Глухота в отличие от слепоты не является точно определяемой инвалидностью, так что любая степень потери слуха может быть описана как глухота. Это раздражающий самих больных и контактирующих с ними лиц дефект, так как при этом снижается возможность общения. В Великобритании насчитывается примерно 3 млн взрослых с нарушениями слуха.
Классификация. Кондуктивная (вследствие нарушения проведения звуковой волны) глухота. Она связана с нарушением проводимости звуковых волн через наружный слуховой проход и среднее ухо к основанию стремени. Обструкция наружного слухового прохода (серная пробка, выделения вследствие наружного отита, наличие инородных тел в слуховом проходе, пороки развития); перфорация барабанной перепонки (травма, баротравма, инфекция); нарушение связи между слуховыми косточками (отосклероз, инфекция, травма) и неадекватная вентиляция среднего уха через евстахиевы трубы из-за наличия в них выпота (например, вторичного, связанного с назофарингеальной карциномой) — все это может стать причиной кон-дуктивной глухоты.
Сенсорно-невральная глухота. Она обусловлена дефектами центрального звена — овального окна в улитке (сенсорные нарушения), нерва улитки (невральные нарушения) и редко — поражением более центральных нервных путей. Ототоксичные препараты (например, стрептомицин и вообще аминогликозиды, особенно гентамицин), как и большинство причин глухоты, наступающей в раннем детстве, вызывают сенсорно-невральную глухоту. Нарушения слуха, вызванные инфекциями (корь, эпидемический паротит, грипп, герпесная инфекция, сифилис), кохлеарно-васкулярной патологией, болезнью Меньера (с. 682) и пресбиакузисом (старческая глухота), также имеют сенсорно-невральную природу. Редкими причинами глухоты являются нейрома слухового нерва, дефицитность витамина В,2, рассеянный склероз, опухоль мозга.
Лечебные мероприятия. Прежде всего необходимо определить классификационный тип глухоты (с. 668), по возможности установить устранимую ее причину, а также исключить такие опасные причины глухоты, как холестеатома, наличие выпота, связанного с назофарингеальной карциномой. Внезапное начало сенсорно-не-вральной глухоты является ургентным состоянием и требует ургентного обследования больного. Надо понять, каким путем лучше всего бороться с глухотой в данном случае (например, произвести операцию при перфорации барабанной перепонки, отосклерозе или же следует просто предпринять наиболее эффективные меры по улучшению слуха). Если же дело идет о глубоких сенсорно-невральных нарушениях, то может пойти речь о кохлеарном имплантате [1].
Отосклероз. Женщины болеют в 2 раза чаще, чем мужчины. Процесс, как правило, двусторонний. У 50 % пациентов наследственность отягощена по данному заболеванию. Симптомы появляются
еще в молодом возрасте, во время беременности течение заболевания усугубляется.
Патология: при этом васкуляризированная губчатая кость заменяет нормальную кость вокруг овального окна (улитки), к которому непосредственно прилежит основание стремени. Развивается кондук-тивная глухота (больной слышит лучше на фоне общего шума), иногда бывают также шум в ушах (в ухе) и головокружение. Стапед-эктомия с заменой стремени имплантатом эффективна у 90 % больных.
Пресбиакузис (старческая глухота), или старческая тугоухость. Потеря остроты восприятия и высокочастотных звуков начинается уже с 30-летнего возраста и в последующем прогрессирует. Так что старческая глухота, или тугоухость, развивается очень медленно и обычно незаметно для больных, пока не нарушается слышимость более низкочастотных звуков человеческой речи. Особенно резко слух нарушается на шумовом фоне. Никакого другого лечения, помимо вспомогательных слуховых аппаратов, нет.
Шум в ушахШум в ушах — это ощущение шума в ушах при отсутствии внешнего источника шума. Примерно 15% взрослого населения в то или ииое время испытывали шум в ушах, 0,5—2 % сильно страдают от этого. Хотя и дети также иногда ощущают шум в ушах, у них ои быстро проходит и они не обращают иа это внимания. Чаще всего шум в ушах начинается в возрасте 50—60 лет.
Причины. Оии более чем многообразны: сериая пробка в наружном слуховом проходе, вирусная инфекция, сосудистые нарушения, пресбиакузис, акустическая травма, хронический гнойный средний отит, состояние после удаления стремеии, болезнь Меньера, травмы головы, прием ототоксичных препаратов, неврома слухового нерва, аиемия, гипертензия, «вколоченный» (ретеиированиый) зуб мудрости, прием аспирина.
У 20 % лиц, жалующихся на шум в ушах, выявляют также и некоторое ослабление слуха. Механизм возникновения заболевания в большинстве случаев неизвестен. Исключением являются лица с «объективным» шумом в ушах, но таковые встречаются редко. Такие больные могут слышать сами (их также слышат окружающие) различные звуки, происходящие в результате непроизвольных движений мягкого иеба, мышцы, напрягающей барабанную перепонку, или сокращения мышц стремеии. Другими причинами «объективного» шума в ушах могут быть сосудистые мальформации и атероматозные шумы в сосудах.
Другая группа лиц, страдающих от шума в ушах, воспринимает его, когда дышит через иос, но этот шум исчезает при дыхании через рот. При отоскопии у таких больных можно видеть, как барабанная перепонка двигается при дыхательных движениях грудной клетки. Причина этого скорее всего кроется в том, что евстахиева труба «открыта», поэтому больные испытывают облегчение после применения раствора нитрата серебра иа область устий евстахиевых труб или после субмукозиого введения Teflon (эти меры позволяют сузить евстахиеву трубу).
История заболевания у таких больных. При сборе анамнеза у таких больных необходимо выяснить целый ряд вопросов: где локализуется поражение, рождающее шум, — в ухе или в мозговых центрах? Каков характер шума? Что усиливает, а что ослабляет шум? Имеет ли место оталгия, течь из уха? Бывают ли головокружения? Было ли повреждение головы в прошлом? Отягощена ли наследственность в отношении глухоты или шума в ушах? Каков сон? Каково социальное окружение (шум усиливается у изолированных лиц и лиц, находящихся в депрессии)? Какие лекарственные препараты принимает пациент?
Осмотр и обследование больного. Необходимы отоскопия для выявления заболевания среднего уха, тестирование слуха (с камертоном и аудиометрия), тимпаиография для исследования функции среднего уха и порогов стременного рефлекса.
Оксфордский справочник для клиницистов
Лечение. После исключения серьезных причин шума в ушах поста-райтесь убедить больного, что шум в ушах никоим образом не свидетельствует о мозговых расстройствах или вообще о каком-нибудь серьезном заболевании и что тот небольшой шум, который он ощущает, не должен усилиться. Рекомендуйте больному вступить в общество самоподцержки [1]. Лекарственная терапия неэффективна. Транквилизаторы не показаны, хотя снотворные на ночь могут быть полезными. Карбамазепин не оправдал надежд; бетагистин помогает лишь некоторым пациентам, страдающим болезнью Меньера. Лицам, у которых заболевание привело к развитию депрессии, могут оказаться полезными антидепрессанты.
Ношение специальной маски хотя и не излечивает заболевания, но может принести облегчение больному. Ночью тихо играющая музыка может как бы подавить шум в ушах, ие нарушая сна супруга (супруги). Используется также шумовой генератор, производящий мягкий индифферентный шум; его иосят за ухом. Эти вспомогательные слуховые аппараты обычно помогают больным с потерей слуха. Тем больным, которых шум в ушах иивалидизирует, может помочь (в 25 % случаев) перерезка нерва улитки, однако после этого развивается глухота.
Головокружен иеГоловокружение — это ощущение мнимого движения собственного тела или окружающих предметов. При несистемном головокружении в отличие от системного нет ощущения движения тела или предметов. Системное головокружение (вертиго) может быть периферического (вестибулярного) или центрального происхождения (VIII пара черепных нервов или ствол мозга, его вестибулярные ядра, медиальный продолговатый пучок, мозжечок, преддверно-спинно-мозговой путь). Вертиго вестибулярного происхождения, часто носит очень резкий характер. Оно может сопровождаться тошнотой и рвотой, потерей слуха или шумом в ушах, а также нистагмом (обычно горизонтальным). При вертиго центрального происхождения, которое обычно проявляется не столь резко, потеря слуха и шум в ушах отмечаются реже. Нистагм может быть горизонтальным или вертикальным.
Причины. Они многообразны: болезнь Меньера, вестибулярный нейронит, доброкачественное постуральное вертиго, вертебробази-лярная ишемия, влияние ототоксичных препаратов, лабиринтит, деструктивные поражения среднего уха (холестеатома), неврома слухового нерва, герпетическая инфекция, обструкция евстахиевой трубы, сифилис.
Осмотр больного. Тщательно следует осмотреть голову, шею и проверить состояние черепных нервов. Необходимо выполнить тесты на сохранность мозжечковой функции, проверить сухожильные рефлексы, произвести тест Ромберга (положительный, если равновесие ухудшается при закрытых глазах, что может свидетельствовать о патологическом позиционном чувстве в суставах, исходящем из суставов или связанном с вестибулярными расстройствами). Необ-ходимо проверить, нет ли нистагма.
Тесты. Это аудиометрия, электронистагмография, стволовые слуховые вызванные реакции (потенциалы), калориметрическая проба, КТ-исследования, электроэнцефалография и люмбальная пункция.
Доброкачественное позиционное вертиго. Оно провоцируется движением головы (часто это бывает, когда больной поворачивает голову лежа в постели) и длится в течение нескольких секунд. Это состояние зачастую наблюдается после травмы головы, что может быть обусловлено повреждением эллиптического мешочка («маточ-ки») в вестибулярном аппарате. Провокационный тест: посадите больного на кушетку, попросите его повернуть голову в сторону по направлению к врачу. При сохранении такого положения головы быстро положите больного на спину, при этом голова удерживается на 30 ° ниже уровня кушетки и остается в таком положении в течение 30 с. Нистагм при доброкачественном позиционном вертиго носит круговой характер, и его движения «бьют» в направлении уха, на котором лежит голова больного. Нистагм начинается после латентного периода, длящегося в течение нескольких секунд, и останавливается через 5—20 с; нистагм становится слабее при повторе-
Оксфордский справочник для клиницистов
нии теста, но сопровождается вертиго. Если какой-нибудь из признаков отсутствует, ищите центральную причину головокружения. Заболевание это относится к самолимитирующимся.
Вестибулярный нейронит. Заболевание возникает после лихорадочного состояния у взрослых, как правило, зимой, и, вероятно, связано с вирусной инфекцией. В таких случаях внезапное вертиго, рвота и прострация вызываются движением головы. Лечение симптоматическое (например, циклизин 50 мг каждые 8 ч). Выздоровление наступает через 2—3 нед. Заболевание это трудно дифференцировать от вирусного лабиринтита.
Болезнь Меньера. В основе заболевания лежит расширение эндо-лимфатических пространств перепончатого лабиринта, что приводит к пароксизмам вертиго продолжительностью до 12 ч с прострацией, тошнотой и рвотой. Атаки заболевания имеют тенденцию случаться как бы «пучками» с полной ремиссией между ними. Бывают шум в ушах и прогрессирующая сенсорно-невральная глухота. Острый приступ вертиго в таких случаях купируют симптоматически (циклизин по 50 мг каждые 8 ч). Бетагистин по 8—16 мг каждые 8 ч внутрь дает менее предсказуемые результаты, но его также следует попробовать назначить больному. Оперативная декомпрессия эндолимфатического мешка может избавить от вертиго, предотвратить прогрессирование заболевания и сохранить способность слышать. Лабиринтэктомия освобождает от вертиго, но вызывает полную двустороннюю глухоту.
Заложенность носаЗаложенность носа — хорошо известный симптом для всех, кто страдал вирусной инфекцией верхних дыхательных путей. Ниже рассматриваются причины хронической заложенности носа.
Причины. У детей: аденоиды больших размеров; ринит; атрезия хоан; опухоли, локализующиеся в задней половине носовой полости (в носоглоточном пространстве), например ангиофибромы; инородные тела.
У взрослых: дефекты носовой перегородки, ринит, полипы, хронический синусит, гранулематозные поражения (туберкулез, сифилис, лепра), ятрогенные влияния (применение местных сосудосуживающих препаратов, резерпина, трициклических соединений).
Диагноз. Прежде всего необходимо тщательно собрать анамнез: насколько вариабельны симптомы, характер обструкции ноздрей, влияние заложенности носа на прием пищи, речь и сон (храп). При осмотре больного следует обратить внимание на любые нарушения со стороны носа, его искривление, обе ли ноздри полностью закрыты (для этого следует подержать носовое зеркало поочередно под каждой ноздрей и понаблюдать запотевание зеркала); с помощью зеркала осматривают носоглоточное пространство (у детей оно лучше визуализируется на латеральном рентгеновском снимке).
Ятрогенная обструкция носа (медикаментозный ринит). Лекарственные препараты (капли и спрей), уменьшающие застойные явления в слизистой оболочке носа благодаря сужению сосудов, могут приводить к повреждению слизистой оболочки вследствие гипоксии. При этом часто возникает «рикошетный феномен», проявляющийся застоем крови в слизистой оболочке, что приводит к еще большему отеку, заставляющему больного усилить применение препарата. Слизистая оболочка носа при этом становится отечной и красной. Заметьте: такие деконгестанты нельзя применять длительнее 1 нед.
Аллергический ринит. Он может носить сезонный характер или длиться круглый год. Симптомы: чиханье, ощущение зуда в носу и ринорея. Носовые раковины отечные, а слизистая оболочка бледная или розовато-лиловая. Нередко встречаются полипы носа. Аллерген может быть идентифицирован с помощью кожных тестов. Лечебные курсы инъекций десенсибилизирующих препаратов могут помочь 70 % больных с сезонным аллергическим ринитом, ио только 50 % больных, страдающих аллергией к клещам домашней пыли. Данное лечение может вызвать и фатальную анафилаксию, поэтому такие больные нуждаются во врачебном наблюдении в течение некоторого времени после каждой десенсибилизирующей инъекции, а под рукой должно находиться все необходимое для кардиопульмональной реанимации. К другим лечебным мероприятиям относятся применение антигистаминных препаратов [иапример, терфенадина (Terfenadine) 60 мг каждые 12 ч внутрь], общих деконгестантов [например, псевдоэфедрина (Pseudoephedrin) 60 мг каждые 12 ч внутрь,
Оксфордский справочник для клиницистов
побочные эффекты — гипертензия, гипертиреоз, обострение ИБС; противопоказано одновременное применение ингибиторов МАО]; спреев (например, 2 % раствора натрия хромогликата, 2 «выхлопа» по 2,6 мг каждые 4—6 ч) или проведение назальной стероидной терапии (например, беклометазона дипропионатом, 8 ингаляций по 50 мкг в течение суток).
Примечание: стероидные носовые ингаляторы могут применяться постоянно, но стероидные капли легко абсорбируются и оказывают общее действие на организм, так что их можио применять не дольше 1 мес на 1 курс лечения, проводя не более 6 курсов лечения в год [1].
Вазомоторный ринит. Он также вызывает назальную обструкцию и/или ринорею. Установить аллерген обычно бывает трудно. При риноскопии видны набухшие и отечные носовые раковины, отмечается избыточная продукция слизи. Лечение: обычные меры, предпринимаемые при аллергическом рините, оказываются неэффективными. Ринорея купируется ипратропиумом в виде носового аэрозоля (2 ингаляции по 20 мкг в каждую ноздрю через каждые 6 ч) [2]. Заложенность носа можно снять прижиганием или хирургическим уменьшением объема нижней носовой раковины.
Носовые полипы. Носовые полипы обычно встречаются в ассоциации с аллергическим ринитом, хроническим этмоидитом и кистозным фиброзом. Таким больным можно рекомендовать аэрозоль беклометазона дипропионата, например % «выхлопов» в сутки (один «выхлоп» = 50 мкг). В противном случае необходима полипэктомия.
Искривление носовой перегородки. У детей оно встречается редко, а у взрослых поражает до 20 % населения. Искривление носовой перегородки может быть вторичным по отношению к травме носа. Деформация устраняется хирургическим иссечением полоски кости и хряща в носовой перегородке, так называемая субмукозная резекция (СМР).
1. Drug. Ther. Bui., 1989, 27, 70.
2. Drug. Ther. Bui., 1990, 28f 54.
Повреждения носа и инородные тела в немПерелом костей носа. Верхняя треть носа имеет костную основу, а нижняя треть и носовая перегородка состоят из хряща. При непосредственном ударе по носу может произойти перелом костей носа. У такого больного необходимо выяснить следующее: когда произошла травма, не было ли раньше травм носа, было ли носовое кровотечение, имеется ли обструкция носа, нет ли истечения из носа цереброспинальной жидкости. Спросите также, не терял ли пострадавший сознания. Обратите внимание, нет ли переломов других лицевых костей (перелом в области скуловой кости и верхней челюсти может вызвать нарушение прикусу и нарушить нормальное открывание рта). Если имеет место быстрое развитие отечности травмированных тканей, может возникнуть диплопия. Тщательно про-пальпируйте края орбиты для исключения «ступеиек» по их краям. Рентгеновский снимок лицевого скелета ие всегда бывает информативным, так как на ием могут быть обнаружены старые повреждения, а повреждения хряща не выявляются, ио их, как правило, следует иметь в виду из некоторых, хотя и не очень определенных, судебно-медицинских соображений (с. 670).
Опухание мягких тканей при первом осмотре пострадавшего может скрывать истинную деформацию лицевого скелета — в таких случаях следует повторно осмотреть больного через 5—7 дией (особенно это касается детей). Репозиция отломков костей производится под общим наркозом в первые 10—14 дней (переломы костей лицевого черепа обычно полностью срастаются примерно через
3 нед). Скуловая кость и верхняя челюсть срастаются довольно быстро, и поэтому такие пострадавшие должны быть немедленно проконсультированы у специалиста по челюстно-лицевой хирургии. После операции пострадавшим рекомендуют держать лед в области хирургического вмешательства в течение 12 ч; спать они должны с приподнятой головой, чихать только через рот; они должны воздерживаться от сморкания и резких движений. Такие больные должны повторно пройти врачебный осмотр через 2 иед и 2 мес после операции. А через несколько месяцев может быть выполнена субмукоз-ная резекция по поводу искривления носовой перегородки.
Ринорея цереброспинальной жидкостью. Переломы кости в области крыши лабиринта решетчатой кости могут повести к вытеканию цереброспинальной жидкости. При этом жидкость, истекшая из носа, содержит глюкозу (в таких случаях «Clinistix»-TecT подтверждается лабораторным исследованием на сахар). Такая утечка ЦСЖ обычно прекращается сама по себе, но если этого ие происходит, то может быть выполнено нейрохирургическое закрытие отверстия в твердой мозговой оболочке. Для предупреждения менингита в таких случаях следует сделать тампоном посевы из носа и начинать лечение флуклоксациллином и ампициллином — и тот и другой по 250 мг каждые 6 ч внутрь, не дожидаясь, пока больной «впадет в интоксикацию».
^ Держите связь с нейрохирургами.
Оксфордский справочник для клиницистов
Гематома в области перегородки носа. Она может возникнуть после травмы и вызвать обструкцию носа; при риноскопии видна резкая припухлость с обеих сторон перегородки. Сгустки крови должны быть немедленно удалены под местной анестезией посредством надрезов, а внутрь для профилактики инфекции должны быть даны антибиотики (например, амоксициллин по 250 мг каждые 8 ч). Если гематому перегородки носа оставить без внимания, то возникает риск некроза хряща носовой перегородки или «коллапса» носа.
Инородные тела в носу. Чаще всего они вводятся в нос детьми намеренно. Если это органический материал, то вскоре появляется гнойное отделяемое из носа, неорганические вещества могут долго оставаться в носу инертными, т.е. не вызывая никакой ответной реакции со стороны окружающих тканей. Если с ребенком удается вступить в контакт и он станет коммуникабельным, то иногда удается пинцетом захватить инородное тело и вытащить его. Можно также использовать 2,5 % аэрозоль кокаина, после чего отек слизистой оболочки носа уменьшается, что позволяет отсосать инородное тело из носа с помощью отсоса. Если понадобится общий наркоз, то необходима защита дыхательных путей.
Причины перфорации носовой перегородки. Они многообразны: послеоперационная (субмукозная резекция, с. 684), травма, форсированное ковыряние в носу, ингаляция солей хрома, нюхание кокаина, наличие разъедающий язвы (вид базалиомы иоса), злокачественная гранулема, туберкулез, сифилис. Область перфорации перегородки носа постоянно беспокоит больного, в этом участке образуются сухие корки, язва часто кровоточит. Лечение симптоматическое. Хирургическое закрытие перфорации трудновыполнимо.
Носовое кровотечение (epistaxis)Большинство носовых кровотечений происходит из сосудов, расположенных на носовой перегородке. У относительно молодых лиц (моложе 35 лет) кровотечение может происходить из вены, расположенной за колумеллой (перегородкой) преддверия носа. У пожилых людей носовое кровотечение часто бывает артериальным из области Литтла, где сходятся передняя решетчатая артерия, перегородочные ветви основно-небной артерии, верхняя губная артерия и большая небная артерия.
Причины. Часто носовые кровотечения являются идиопатически-ми. У пожилых людей носовые кровотечения, как правило, обусловлены дегенеративными изменениями артерий и гипертензией. Локальными причинами могут быть атрофический ринит, наследственная телеангиэктазия, опухоли носа и синусов. Конечно, не следует забывать, что носовое кровотечение может быть проявлением геморрагического диатеза.
Лечение. Прежде всего необходимо выполнить три условия: вовремя распознать шоковое состояние и произвести при необходимости заместительное переливание крови, идентифицировать источник кровотечения и остановить само кровотечение. У пожилых лиц при носовом кровотечении нередко возникает шоковое состояние, которое может быть фатальным. Если у больного имеются признаки шока, его необходимо госпитализировать и начать переливание крови. Обычно лиц с носовыми кровотечениями усаживают на стул (это уменьшает венозное давление) и в таком положении оказывают помощь. Если же больной находится в шоковом состоянии, его следует уложить, чтобы максимально увеличить перфузию мозга. Если шока нет или его удалось купировать, то основное врачебное внимание должно быть направлено на борьбу с кровотечением. Прежде всего сдавите ноздрю большим и указательным пальцами и держите так по крайней мере в течение 10 мин; при этом желательно на епинке носа поместить мешочек со льдом и попросить пациента зажать зубами, например, пробку от бутылки (винной) — этого может быть вполне достаточно для остановки носового кровотечения. Если описанным выше способом остановить носовое кровотечение не удается, то следует удалить из носа кровяной сгусток пинцетом Люка или отсосом. Слизистую оболочку носа нужно обработать аэрозолем 2,5—10 % раствора кокаина — это ее анестезирует и уменьшит приток крови к ней за счет сокращения кровеносных сосудов. Любую кровоточащую точку следует прижечь.
Если же кровоточащей точки обнаружить не удается, а кровотечение продолжается, затампонируйте нос полоской марли шириной в 1 или 2,5 см, пропитанной пастой из парафина и йодоформа. Тампон вставляют специальными щипцами (Tilley). После того как вы проведете переднюю тампонаду носа, кровотечение останавливается и больного можно отпустить домой. Тампон не следует вынимать в течение 3 дней. Если кровотечение из носа продолжается, несмотря на переднюю тампонаду, необходима задняя тампонада носа. Ее
Оксфордский справочник для клиницистов
выполняют следующим образом: после удаления из носа переднего тампона через ноздрю проводят катетер Фолея, при этом его 30-миллилитровый баллон располагается в носоглоточном пространстве, затем баллон раздувают и потягивают катетер кпереди. После этого тампонируют переднюю часть носа. Заднюю тампонаду носа осуществляют на 24 ч, в течение которых больной должен находиться в стационаре. Если кровотечение все-таки продолжается, необходимо повторное тампонирование носа, но это очень болезненная процедура, и обычно она деморализует пациента. В редких случаях приходится прибегать к лигированию артерий [подход к верхнечелюстной артерии при кровотечении из большой небной артерии и основно-небных артерий осуществляют через верхнечелюстную (гайморову) пазуху; к передней решетчатой артерии — через орбиту]. Для прекращения продолжающегося кровотечение иногда приходится лигировать наружную сонную артерию.
Придаточные пазухи носаПридаточные пазухи носа (околоносовые пазухи) — это заполненные воздухом полости в костях, окружающих нос. Уже при рождении у ребенка присутствуют рудиментарные верхнечелюстные (гайморовы) и клиновидные пазухи; остальные же появляются приблизительно к 8 годам и получают полное развитие в подростковом возрасте. Ниже каждой носовой раковины имеются соответствующие отверстия. Носослезный проток открывается в нижнее отверстие; лобная и верхнечелюстная пазухи и передние решетчатые ячейки открываются в среднее отверстие, и, наконец, задние решетчатые ячейки открываются в верхнее отверстие.
Реснитчатые эпителиальные клетки, выстилающие синусы, направляют слизь в полость носа, сами же пазухи остаются свободными. В результате вирусной инфекции активность реснитчатого эпителия угнетается, что вызывает отек ткани в области отверстий, тем самым способствуя скоплению слизи в околоносовых пазухах, где она застаивается и вторично инфицируется. Смесь гноя со слизью сама по себе угнетает активность реснитчатого эпителия. Наличие полипов, искривление носовой перегородки, а также набухание слизистой оболочки — все это способствует ухудшению дренажа, а следовательно, развитию синусита.
Острый синусит. Очень часто после вирусной инфекции начинается вторичный бактериальный инфекционный процесс. Около 10 % случаев гайморита обусловлено вторичным инфицированием из корней зубов (2-го премоляра и моляров), так как их корни лежат непосредственно в «полу» этой пазухи. Фронтит также может возникать вторично вследствие попадания в лобную пазуху инфицированного секрета.
Клинические проявления. Выделения из носа становятся желтыми или зелеными. Повышается температура тела, в области пораженного синуса появляется боль (особенно при наклоне головы вперед), пальпация в области пораженного синуса становится болезненной. Воспаление в области верхнечелюстной (гайморовой) пазухи может сопровождаться зубной болью, боль также может иррадиировать в область лба.
> Острый синусит не вызывает припухлости щеки; причиной этого обычно служат инфекция в корнях зубов или карцинома верхнечелюстной пазухи.
Лечение. Больному следует назначить анальгетики, паровые ингаляции, в нос закапывать теплые капли (например, 1 % раствор эфедрина, по 2 капли в каждую ноздрю каждые 6 ч, противопоказание — ингибиторы МАО) для уменьшения кровенаполнения слизистой оболочки и улучшения дренажа, а также антибиотики: взрослым — доксициклин, 200 мг вначале, затем по 100 мг каждые 24 ч в течение 7 дней, детям — ко-тримоксазол в виде сиропа (240 мг/5 мл), детям в возрасте от 6 нед до 6 мес — 2,5 мл каждые 12 ч; от 6 мес до
5 лет — 5 мл каждые 12 ч; от 6 до 12 лет— 10 мл каждые 12 ч.
Хронический синусит. Симптомы: затекание слизи в носоглоточное пространство, неприятный вкус во рту, заложенность носа, боли над спинкой носа или в области моляров из-за давления средней носовой раковины на носовую перегородку. При риноскопии: застойные явления в раковинах, инфицированная слизь; могут быть полипы. Эти изменения характерны как для хронического инфекционного синусита (довольно редко встречающегося), так и для хронического гиперпластического синусита, представляющего собой форму аллергического ринита, который следует лечить как таковой (с. 684) [1].
Хронический инфекционный синусит. Прежде всего следует купировать инфекционный процесс в верхнечелюстной области, чтобы предупредить его распространение. На первом плане при этом стоит антральный лаваж (промывание гайморовой пазухи). Это осуществляют через канюлю, входящую в гайморову пазуху из-под нижней носовой раковины. Если сделать это не удается, следует выполнить антростомию (дренажное отверстие от антрума к носу). В случае неэффективности предпринятых мер выполняют операцию Колдуэлла—Люка), при этом слизистую оболочку удаляют и производят антростомию. Этмоидэктомия помогает решить проблемы в области решетчатой кости. Фронтальный дренаж следует несколько расширить, иначе возможна облитерация синуса.
Осложнения синусита. Встречаются, как правило, редко. Этмои-дит может вызвать орбитальный целлюлит (с. 604), а фронтит — привести к менингиту, абсцессу мозга или остеомиелиту лобной кости.
Инфекционные поражения глоткиВ прошлом общепрактикующие врачи охотно назначали антибиотики при любом «простудном фарингите», опасаясь того, что он мог быть вызван р-гемолитическим стрептококком и, следовательно, осложниться ревматизмом. Однако в настоящее время ревматизм редко встречается в западных странах (с. 252). Кроме того, есть данные, что лица, у которых после фарингита развился ревматизм, чаще и лечились именно антибиотиками, так что они не предотвращали развития ревматизма [I]. Поэтому в настоящее время общепрактикующие врачи не рекомендуют при простом фарингите (который в большинстве случаев имеет вирусную этиологию) принимать антибиотики.
Тонзиллит. У детей младшего возраста тонзиллит часто сопровождается болью в области живота. У детей более старшего возраста отмечают саднение в горле, повышение температуры тела, общую слабость, боль при глотании и болезненность шейных лимфатических узлов. Если через 48 ч на шее и верхней части грудной клетки появляется мелкая сыпь, быстро распространяющаяся на живот и конечности, то следует предположить скарлатину. Такая сыпь щадит область рта, что создает по контрасту бледность вокруг губ. При скарлатине язык покрывается белым налетом; если его счистить, обнаруживаются выступающие сосочки языка («малиновый язык»).
Скарлатину вызывают стрептококки группы А. По поводу применения антибиотиков при тонзиллите существуют разногласия, поскольку в 50 % случаев его причиной служит вирусная инфекция, так что применение антибиотиков вряд ли целесообразно. На самом же деле, решая вопрос о назначении такому больному антибиотика, врач должен учесть целый ряд дополнительных моментов. Из антибиотиков обычно выбирают пенициллин в дозе 250 мг каждые 6 ч внутрь в течение 10 дней, это же является лечением выбора при скарлатине. Избегайте применения ампициллина и амоксициллина, которые способствуют образованию сыпи у больных с инфекционным мононуклеозом.
Локальные осложнения тонзиллита. Ретрофарингеальный абсцесс возникает редко. Одним из признаков является отказ ребенка, жалующегося на плохое самочувствие, от еды и питья. На боковом рентгеновском снимке шеи бывает видна опухоль из мягких тканей. Лечение состоит в инцизии под общим наркозом, при этом осуществляется дренаж гноя. Во время проведения процедуры голова ребенка должна быть опущена, чтобы предупредить аспирацию гноя.
Перитонзиллярный абсцесс обычно возникает у взрослых. Лечение глоточного целлюлита высокими дозами пенициллина может предотвратить это осложнение. Если же абсцесс развивается, то при осмотре пораженная миндалина не видна из-за отечности мягкого неба. Больной отмечает затруднения при глотании и тризм. Такой абсцесс или вскрывают под местной анестезией или выполняют «абс-цессную тонзиллэктомию» под общим наркозом.
Тонзиллэктомия. За последние 20 лет показания к тонзиллэктомии горячо дискутировались, а число оперативных методов уменьшилось. Рецидивирующий тонзиллит все еще является показанием для тонзиллэктомии, а контролируемые исследования свидетельствуют
об уменьшении числа рецидивов заболевания после тонзиллэктомии. Тонзиллэктомию обычно выполняют после перитонзиллярно-го абсцесса для предупреждения рецидива заболевания и в тех редких случаях, когда миндалины оказываются настолько гипертрофированными, что способствуют возникновению легочного сердца или обструктивного апноэ во время сна. Осложнением операции может быть очень редкая, но реальная смерть из-за кровотечения и в связи с поведенческими проблемами у детей.
Тонзиллярные опухоли. Они чаще встречаются у лиц пожилого возраста и проявляются саднением в глотке, дисфагией и оталгией. Одностороннее увеличение миндалины позволяет заподозрить наличие опухоли и служит достаточным основанием для эксцизион-ной биопсии.
Патологические изменения: сквамозная карцинома (70 %), ретикуло-клеточная саркома, лимфосаркома.
Лечение: радиотерапия, хирургическое удаление опухоли, лечение цитотоксическими препаратами — все это применимо в зависимости от типа опухоли.
Название «Стридор» дано своеобразным дыхательным шумам, возникающим при прохождении вдыхаемого воздуха через суженную гортань или трахею. У детей обструкция дыхательных путей возникает гораздо легче, чем у взрослых. Стридор может сопровождаться затруднениями при глотании, цианозом, бледностью, сокращением вспомогательных дыхательных мышц, погружением трахеи вглубь в процессе вдоха — и все это довольно мрачные признаки стридороз-ного состояния. Стридор может случиться и у взрослых, но не так часто, так как заболевания гортани у них сопровождаются охриплостью голоса. Причина стридора может быть установлена при прямой визуализации гортани или трахеи.
Причины стридора у детей. Они очень разнообразны: врожденные аномалии гортани (ларингомаляция, ларингеальный стеноз; редко встречающиеся опухоли, такие как папилломы, гемангиомы), сдавления гортани или трахеи извне опухолями средостения, аномальными кровеносными сосудами, удвоенной дугой аорты; различные воспалительные процессы (острый ларингит, острый эпиглоттит, ларинготрахеобронхит); неврологическая патология (паралич блуждающего или возвратного гортанного нерва); травма гортани; инородные тела; отек гортани.
Ларинготрахеобронхит (круп). Он встречается значительно чаще, чем острый эпиглоттит. Стридор и кашель в этом случае обычно следуют за симптомами респираторной инфекции верхних дыхательных путей. Если имеется цианоз или втяжение при вдохе межребер-ных промежутков, больного следует госпитализировать.
Острый эпиглоттит. Это заболевание относится к ургентной медицине, так как может повлечь за собой полную обструкцию дыхания. Если возможно, больного следует госпитализировать (в сопровождении поликлинического врача) (с. 386). Не осматривайте глотку до поступления больного в стационар, поскольку это само по себе может усугубить обструкцию дыхательных путей. У взрослых с острым эпиглоттитом также может наступить обструкция дыхательных путей, и тогда может потребоваться интубация.
Лечение > с. 386.
Ларингомаляция (врожденный ларингеальный стридор). Свободно свисающие складки слизистой оболочки около черпаловидных хрящей и язык увеличивают нормальную тенденцию гортани к спадению во время вдоха у младенцев с данным заболеванием. Стридор при этом может быть наиболее заметным во время сна, возбуждения или когда ребенок раздражен. Обычно лечения не требуется, но проблемы могут возникнуть при сопутствующей ларингеальной инфекции. Симптомы заболевания обычно смягчаются к 2-летнему возрасту, но могут рецидивировать во время инфекций.
Ларингеальный паралич. Примерно 25 % младенцев со стр и до-ром страдают врожденным ларингеальным параличом. Полагают, что это связано с перерастяжением блуждающего нерва во время родов. Заболевание может сочетаться с затруднениями при вскармливании ребенка. Специфического лечения нет.
Острая обструкция дыхательных путей. В некоторых случаях она может быть купирована умелым интубированием (например, при эпнглоттнте). Ургентная трахеостомия представляет собой трудновыполнимую процедуру, сопровождающуюся высокой смертностью. У некоторых больных купировать обструкцию верхних дыхательных путей удается с помощью иглы широкого диаметра, которую вставляют непосредственно в дыхательные пути.
У взрослых больных ларинготомию с разрезом по верхней части эластического конуса гортани и последующим введением в разрез резиновой трубки выполнить легче, чем трахеостомию.
Госпитализация показана лицам, которые, вероятно, вдохнули в верхние дыхательные пути инородное тело (для уточнения диагноза и удаления инородного тела); детям с отеком гортани (при этом может быть также и отек других тканей).
Охриплость голосаПри охриплости голоса, продолжающейся более 3 нед, больному требуется срочное ургентное обследование для исключения рака гортани (с. 698). Охриплость голоса возникает тогда, когда в норме очень гладкие голосовые связки по тем или иным причинам не смыкаются друг с другом. Причины могут быть разные — неврологические, мышечные (при этом возникает паралич голосовых связок), но в этом могут быть повинны и сами голосовые связки как таковые. Ларингеальные проблемы обычно возникают у взрослых больных в связи с охриплостью голоса, но это может быть также причиной нарушения дыхания.
Причины. Острые: ларингит, ангионевротеческий отек, ларингеальный абсцесс, травма (резкий крик, кашель, рвота, вдыхание вредных веществ); хронические (в этом случае охриплость голоса продолжается более трех недель): ларингит, гранулематозные поражения гортани (сифилис, туберкулез, саркоидоз, гранулематоз Вегенера); паралич голосовых связок; рак гортани (с. 698); эндокринные нарушения (акромегалия, аддисонова болезнь, микседема); функциональные нарушения; сухой синдром (при этом отмечается плохая любри-кация голосовых связок).
Осмотр больного. Прежде всего необходимо произвести ларингоскопию для того, чтобы пронаблюдать подвижность голосовых связок, оценить состояние слизистой оболочки и исключить локальные причины.
Ларингит. Чаще это вирусное самолимитирующееся заболевание. Но причиной может служить и вторичная стрептококковая или стафилококковая инфекция. Помимо охриплости голоса, при ларингите больные обычно предъявляют жалобы на плохое самочувствие, быструю утомляемость и повышение температуры тела. Могут быть также болевые ощущения в нижнем отделе глотки, дисфагия и боли при фонации. При прямой ларингоскопии виден отек. В случае необходимости целесообразно назначить пенициллин-фау по 500 мг каждые 6 ч в течение недели.
Ларингеальный абсцесс (абсцесс гортани). Это редко встречающееся заболевание, возникающее вторично в ответ на травму (например, после эндотрахеальной интубации). При этом отмечаются резкая боль, повышение температуры тела, боль при глотании (дисфагия), иногда респираторный дистресс. Могут увеличиваться шейные лимфатические узлы. Попытка слегка сдвинуть гортань в латеральную сторону вызывает резкую боль. На боковом рентгеновском снимке шеи могут быть обнаружены «уровень» (граница между жидкостью и воздухом) и деформация гортани. С помощью фиброоптической ларингоскопии оценивают размеры входа в гортань и определяют необходимость проведения трахеостомии. Заболевание обычно вызывается Pseudomonas, Proteus, стафилококком, так что лечение должно быть направлено на подавление именно их роста. Назначают нетилмицин из расчета 2—3 мг/кг каждые 12 ч внутривенно (при этом необходимо следить за концентрацией препарата в крови) и флуклоксациллин по 500 мг через 6 ч внутривенно. Если через 24 ч улучшения не наступает, следует подумать о хирургическом дренаже.
Узелки Зингера. Они являются следствием речевой (вокальной) перегрузки. Это небольшие фиброзные узелки, возникающие на месте соединения передней и задних 2/3 голосовых связок. Узелки могут быть удалены.
Функциональные нарушения. Речь идет о функциональном истерическом параличе мышц-аддукторов (приводящих мышц) обеих голосовых связок при фонации. Данное состояние обычно возникает у молодых женщин во время эмоционального стресса. При этом голос может исчезать совершенно (возникает афония). Чаще же такой больной начинает разговаривать шепотом. Но голосовые связки все же смыкаются при кашле, так что пациенты обычно не способны говорить, но могут кашлять. Наиболее целесообразно в подобных случаях поговорить с больным и успокоить его.
Паралич гортанного нерва. При этом действует закон Семена: в случае поражения возвратного гортанного нерва сначала парализуются абдукторы, а затем аддукторы.
Причины: в 30 % случаев паралич бывает идиопатическим, в І0 % — центрального происхождения (например, вследствие полиомиелита, сирингомиелии); рак щитовидной железы; травма (тиреоидэкто-мия); канкрозные шейные лимфатические узлы, рак пищевода, гипо-фаринкса или бронха; туберкулез; аневризма аорты; неврит.
При частичном параличе возвратного гортанного нерва голосовые связки фиксированы по средней линии; при полном параличе они фиксированы на «полпути».
Рак гортани. Как правило, это чешуйчато-клеточная карцинома, чаще возникающая у мужчин, что, возможно, обусловлено курением. Опухоль локализуется над голосовой щелью, в области голосовой щели, под голосовой щелью. Если опухоль располагается на голосовых связках, прогноз более благоприятный, так как симптомы (охриплость голоса) появляется достаточно рано, а распространяется на шейные лимфатические узлы она позже, чем рак гортани другой локализации. Рак гортани проявляется упорной и прогрессирующей охриплостью голоса. В более поздних стадиях могут появиться стридор, затруднение или боль при глотании, боль в ухе, если в опухолевый рост бывает вовлечена глотка. Диагноз устанавливается при ларингоскопии и подтверждается биопсией. Лечение — или лучевая терапия, или тотальная ларингэктомия ± блокирующее рассечение шейных лимфатических узлов. После ларингэктомии больные постоянно носят трахеостомическую трубку и вынуждены обучаться «пищеводной» речи.
Злокачественные новообразования в области носоглотки. Оничаще встречаются в южном Китае, чем в Великобритании (25 % всех злокачественных новообразований против 1 %).
Степень распространенности заболевания в Китае определяется тремя факторами.
• Генетически детерминированная предрасположенность (аномальный HLA-профиль).
• Раннее инфицирование вирусом Эпштейна—Барр.
• Младенцев после отнятия от груди вскармливают соленой рыбой (? N-нитрозо-канцерогены).
Опухоли могут быть карциномами, лимфоэпителиомами или лим-фосаркомами. Довольно рано опухоли распространяются лимфогенно на глубокие шейные лимфатические узлы (между сосцевидным отростком и нижней челюстью). При распространении опухоли через «рваное отверстие» или через яремное отверстие в патологический процесс могут быть вовлечены черепные нервы. У больного отмечаются следующие симптомы: носовое кровотечение, двоение в глазах, заложенность носа, увеличение шейных лимфатических узлов, кондуктивная глухота (при поражении евстахиевых труб), патология со стороны черепных нервов (могут быть поражены все, кроме I, VII и VIII). Диагноз устанавливается при задней риноскопии, инспективной пальпации, биопсии носоглотки, которая проводится под общим наркозом, а также при рентгенологическом исследовании основания черепа. Лечение: лучевая терапия. Прогноз часто неблагоприятный.
Опухоли верхнечелюстной (гайморовой) пазухи. Это сквамоз-ные карциномы, развивающиеся в среднем или пожилом возрасте. Подозрителен в этом отношении хронический синусит, возникающий впервые в пожилом возрасте. Первыми симптомами могут быть окрашенные кровью выделения из носа и заложенность носа. Позже появляются припухлость щеки на стороне поражения, припухлость
Оксфордский справочник для клиницистов
и изъязвление щечно-альвеолярной площадки или неба, ретенцион-ное слезотечение вследствие блокады носослезного канала, птоз и диплопия, когда в патологический процесс вовлекается дно орбиты, а также боли по ходу второй ветви V черепного иерва. Опухоль может распространяться на щеку, небо, в полость носа, орбиту, на крылонебную ямку. Рентгенологическое исследование и томография выявляют эрозию костных стенок полости. Материал для гистологического диагноза берут через доступ Колдуэлла—Люка. Лечение: лучевая терапия, радикальное хирургическое удаление опухоли и применение цитотоксических препаратов.
Неврома слухового нерва. Это медленно растущая нейрофиброма (шваннома), берущая начало из точки вестибулярного разделения слухового нерва. Опухоль может проявляться шумом в ухе на стороне поражения, ипсилатеральной сенсорно-невральной потерей слуха. При больших опухолях наблюдаются ипсилатеральные мозжечковые знаки или симптомы, обусловленные повышением внутричерепного давления. Больные часто жалуются на нерезкое головокружение; системное головокружение (вертиго) бывает редко. Сдавление тройничного нерва выше опухоли может вызвать онемение лица. Иногда в патологический процесс вовлекаются и расположенные рядом черепные нервы (обычно V, VI и VII). На рентгеновском снимке виден увеличенный канал слухового нерва. Иногда возможно хирургическое удаление опухоли.
Дисфагия — это затруднение при проглатываний пищи или жидкости. Если она не обусловлена катаром в связи с простудным заболеванием, то это серьезный симптом, который вполне оправдывает дальнейшее обследование больного (эндоскопическое) для исключения неоплазии. Если же больной жалуется на ощущение непрогло-ченного комка в горле вне периода глотания пищи, то диагноз, скорее всего, состояние тревоги — то, что называют globus hystericus.
Причины. Среди причин дисфагии называют новообразования, неврологические и другие факторы.
Злокачественные
Неврологические причины Другие Бульбарный паралич Доброкачественные Рак пищевода (болезнь моторного стриктуры
новообразования
Рак желудка нейрона) Дивертикул глотки
Рак глотки Латеральный медулляр- Ахалазия (см. ниже)
Давление извне ный синдром Системный склероз
(например, «Myasthenia gravis» Эзофагит
рак легкого) Сирингомиелия
«Ключ к диагнозу», получаемый из анамнеза. Если больной в состоянии выпивать жидкость так же легко и быстро, как и обычно (за исключением таких ситуаций, когда плотная пища налипла на слизистую оболочку пищевода), это свидетельствует о стриктурах, если же нет — предположите нарушения двигательной функции пищевода (ахалазия, неврологические случаи). Если же больному трудно делать собственно глотательные движения, следует заподозрить бульбарный паралич. Если дисфагия носит постоянный характер или очень болезненна, нельзя исключить стриктуры, обусловленные злокачественным новообразованием. Если во время приема жидкости из горла больного слышатся булькающие звуки, а на шее появляется выпячивание, то следует думать о наличии «глоточного кармана» (пища из него может регургитировать, забрасываться обратно в верхний отдел глотки).
Обследование больных. Полный клинический анализ крови, определение СОЭ, рентгеноскопия с глотком бария; эндоскопия с биопсией; исследование сократительной способности пищевода (при этом больной должен проглотить катетер со специальным датчиком).
Глоточный «карман», или жаберный мешок. Это грыжевое выпячивание слизистой оболочки в «участке обнажения Киллиана» нижнего констриктора. При этом могут быть неприятный запах изо рта, регургитация пищи и видимый на шее выпячивающийся мешок (обычно слева). Диагноз устанавливается при проглатывании бария во время рентгеноскопии. Лечение хирургическое.
Рак глотки. Пациенты с орофарингеальными опухолями обращаются к врачу лишь тогда, когда болезнь уже находится в далеко зашедшей стадии. Симптомы: дискомфорт в глотке, ощущение комка в горле, иррадиирующие боли в ухо (оталгия) и местное раздражение глотки горячей или холодной пищей. Гипофарингеальные опухоли проявляются дисфагией, изменением голоса, оталгией, стри-дором и болями в глотке. Лечение обычно комбинированное — хирургическое, химиотерапевтическое и лучевое.
Рак пищевода. Рак пищевода часто сопровождается ахалазией, язвой Баррета, омозолением слизистой оболочки пищевода (состояние, при котором имеет место эксфолиация кожи); синдромом Пламмера—Винсона (см. ниже); больные раком пищевода, как правило, курят.
Дисфагия носит прогрессирующий характер. Вполне возможна хирургическая резекция (более чем 5-летняя выживаемость — большая редкость); в качестве паллиативной операции — интубация специальной трубкой (например, Celestin).
Доброкачественная стриктура пищевода. Причины: гастроэзофагеальный рефлюкс, проглатывание коррозивных веществ, наличие инородных тел в пищеводе, травма. Лечение: дилатация пищевода (эндоскопическая или бужами под наркозом).
Ахалазия. При этом отмечается нарушение перистальтики пищевода при недостаточном расслаблении нижнего пищеводного сфинктера. Больной способен проглотить и жидкость, и плотную пищу, но очень медленно. При проглатывании бария врач-рентгенолог видит раннее заполнение «ленты» пищевода, но расширение его наступает с запаздыванием. У таких больных могут быть дурной запах изо рта, а также повторные легочные инфекции в связи с ингаляцией патогенных микробов. После миомэктомии излечиваются до 75 % больных. Определенную помощь приносит и пневматическая дилатация пищевода.
Синдром Пламмера—Виисоиа. Это атрофия слизистой оболочки и разрастание особой соединительной ткани в пищеводе на фоне железодефицитной анемии, оно бывает также и при посткрикоидной (расположенной за перстневидным хрящом) карциноме.
Паралич лицевого нерваАнатомия. Лицевой нерв берет начало в продолговатом мозге, выходит из него, располагается между продолговатым мозгом и мостом, затем проходит в задней черепной ямке совсем рядом со средним ухом и появляется в области лица из-под околоушной железы, проходя через шилососцевидное отверстие. Поражения нерва могут локализоваться в любом участке его прохождения. Ветви лицевого нерва на височной кости: 1) большой поверхностный каменистый нерв (обусловливает слезотечение); 2) ветвь, идущая к стремени (поражения выше этого места вызывают гиперакузию, т.е. резкое усиление слуховых восприятий); 3) хорда барабанной полости обеспечивает вкусовые ощущения передних 2/3 языка.
Причины. Интракраниальные: опухоли ствола мозга, инсульт, полиомиелит, рассеянный склероз, поражения мостомозжечкового угла (акустическая неврома, менингит).
Интратемпоральные (внутри височной кости): средний отит, синдром Рамзая Ханта, холестеатома.
Инфратемпоральные (т.е. поражения на участке ниже височной кости): опухоли околоушной железы, травма.
Другие причины: саркоидоз, синдром Гийена—Барре, сахарный диабет, паралич Белла.
Осмотр больного и тесты. При поражениях верхнего мотонейрона возникает паралич нижней части лицевой мускулатуры, в то время как при поражении нижнего мотонейрона парализуются также и мышцы лба. Поражения на уровне ствола мозга вызывают лишь слабость мышц и могут сопровождаться параличом VI черепного нерва. Прекращение лакримации (см. тест Schirmer, с. 602), исчезновение стременного рефлекса и вкусовых ощущений (выявляется элек-трогастрометрией), а также уменьшение продукции слюны подчелюстными слюнными железами (для доказательства надо канюлиро-вать соответствующий слюнной проток) свидетельствуют о поражении нерва проксимальнеє начала соответствующих ветвей. Необходимо тщательно осмотреть уши (чтобы исключить средний отит, инфекцию Herpes zoster и холестеатому) и околоушные железы. Не помешает и рентгеновский снимок височной кости. Электромиография выявляет степень поражения.
Инфекция. При остром среднем отите, если он сопровождается параличом лицевого нерва, должна быть выполнена миринготомия. При холестеатоме показана срочная эксплоративная операция. Если же причиной служит редкий некротизирующий наружный отит, то необходимы внутривенное введение антибиотиков, например тикар-циллина, а также тщательный туалет наружного уха.
Синдром Рамзая Ханта (Herpes zoster oticus) — с. 932.
Паралич Белла. В настоящее время причина заболевания неизвестна, но многие считают его частичным проявлением вирусной поли-
Оксфордский справочник для клиницистов
невропатии с демиелинизацией; при этом поражаются также нервы V, X и С,. Начало обычно внезапное, может появляться боль. Рот перекошен, отмечается непроизвольное вытекание слюны, вкусовые ощущения нарушены, глаза либо слезятся, либо сухие. Такой больной не может наморщить лоб, сильно подуть ртом, свистеть или надуть щеки.
Лечение. Глаза следует защищать темными очками. Если предполагается, что выздоровление займет несколько месяцев, то нужно подумать о латеральной тарзорафии (частичное ушивание краев век). Если в глазах отмечается даже малейшая сухость, необходимо регулярно вводить искусственные слезы. Результаты лечения преднизо-лоном противоречивы. Его целесообразно назначать на ранних стадиях заболевания (по 20 мг через 6 ч в течение 5 дней с постепенным уменьшением дозы в последующие 5 дней). Неплохие косметические результаты дает использование специальных «крючочков» и защечных вкладышей. Если при электромиографии выявляется тотальная дегенерация нерва, то следует предпринять эксплоративное хирургическое вмешательство для того, чтобы уточнить сохранность нерва на его протяжении. При выявлении «брешей» в нерве их заменяют трансплантатами (например, наружным кожным нервом бед-ра).
Опухолевидные образования в области шеи> Не производите биопсию подобных образований до тех пор, пока хирургом-отоларингологом не будут исключены опухоли в пределах головы и шеи. При биопсии любого лимфатического узла на шее и голове осуществите посев на микобактерии туберкулеза, до этих пор не кладите биоптат в формалин.
В таких случаях следует прежде всего тщательно осмотреть голову и шею — этого иногда достаточно для установления причины. Может оказаться полезным и УЗИ этих опухолевидных образований — оно позволяет определить их состав, КТ-исследование уточняет топографическое взаимоотношение этих образований с окружающими тканями. Иногда производят аспирационную биопсию опухолевидного образования, но интерпретировать биоптат должен высококвалифицированный специалист-патоморфолог.
Причины. Чаще всего это: сальные кисты, липома, лимфатические узлы, железы — слюнные, щитовидная. Другие причины: мышечные опухоли, нейрофиброма, хемодектома, аневризмы сонной артерии, ларингоцеле, глоточный (жабериый) карман, туберкулезный абсцесс, пре-СПИД, токсоплазмоз, актиномикоз, кисты щитовидно-язычно-го протока или бранхиогенные кисты, кистозная гигрома.
Причины лимфаденопатии: тонзиллит, инфекционный мононуклеоз, бруцеллез, туберкулез, пре-СПИД, токсоплазмоз, актиномикоз, саркоидоз, болезнь от кошачьих царапин, сифилис, лимфома, другие злокачественные новообразования. При наличии хронической лимфаденопатии следует подумать также о злокачественных новообразованиях.
Бранхиогенные кисты — это кисты, заполненные жидкостью (они, как бутылка, наполовину заполненная горячей водой) и имеющие вид опухоли, выступающей из-под переднего края грудино-ключично-сосцевидной мышцы в области каротидного треугольника. Они возникают в связи с неисчезновением цервикального синуса (жаберной щели), где вторая жаберная дуга нарастает иа третью и четвертую. Такая киста выстлана сквамозным эпителием, в ее жидкости содержатся кристаллы холестерина. Лечение; эксцизия.
Киста щитовидно-язычного протока. Развивается из остатков клеток щитовидной железы по пути ее эмбриональной миграции. Имеет вид флюктуирующей припухлости по средней линии шеи, двигается при высовывании языка. Лечение: хирургическое удаление.
Кистозная гигрома. Она возникает из яремного лимфатического мешка, расположенного на шее. Обнаруживается уже при рождении или в младенческом возрасте. Опухоль эта прозрачная и светло окрашена. Излечивается или гипертоническим солевым склерози-рующим раствором, или хирургически.
Опухоль из каротидного тельца (хемодектома). Это медленно увеличивающаяся опухоль, косо растущая из места бифуркации сонной артерии. Обычно она плотная, но иногда бывает мягкой и пульсирующей. Как правило, она ие вызывает образования сосудистого шума. Опухоль может быть двусторонней, семейиой злокачественной (5 %). Эту опухоль следует заподозрить, если припухлость располагается как раз кпереди от верхней трети грудино-ключично-сосцевидной мышцы. Диагностируется она с помощью цифровой компьютерной ангиографии. Лечение: экстирпация (операцию должен проводить специалист по сосудистой хирургии).
Заболевания слюнных желез — с. 706.Слюнные железыНаряду с многочисленными мелкими слюнными железами имеется 3 пары больших слюнных желез (околоушная, поднижнечелюстная и подъязычная).
Особенности анамнеза. Больного следует расспросить, не было ли у него припухлостей в области слюнных желез, их набухания в зависимости от приема пищи, болезненности в них, изменений вкуса, сухости в глазах.
Осмотр больного. При этом обращают внимание на видимые припухлости в области головы и шеи, на секреторную способность слюнных желез (прежде всего во рту); проводят бимануальную пальпацию с целью обнаружения камней в слюнных железах и их протоках, исследуют VII пару черепных нервов и регионарные лимфатические узлы.
Воспаление. Воспаление в слюнных железах обычно возникает в ответ на инфицирование или обструкцию протока железы слюнным камнем (фосфаты и карбонаты кальция скапливаются вокруг центра из отдельных клеток или микроорганизмов). При этом полезно выяснить у больного, каким является поражение — односторонним или двусторонним, острым или хроническим.
Острые симптомы двустороннего поражения обычно бывают связаны с эпидемическим паротитом (с. 284). Обычно болеют дети, у них выявляют двустороннее припухание околоушных желез.
Острые симптомы одностороннего поражения также часто бывают обусловлены эпидемическим паротитом, но острый паротит может возникнуть и в связи с восходящей инфекцией из полости рта. Это наблюдается в послеоперационном периоде, но в настоящее время достаточно редко. Исключение составляют только больные с дегидратацией тяжелой степени и при плохом уходе за полостью рта. Лечение: прежде всего — гигиена полости рта, гидратация и антибиотики (что зависит от определения чувствительности бактериальной флоры к антибиотикам). Если отток слюны по протоку прекращается, боли усиливаются, количество отделяемого гноя увеличивается параллельно с температурой тела, возникает угроза формирования абсцесса. В таких случаях необходимо наладить дренаж через разрез в коже.
Рецидивирующая односторонняя симптоматика нередко бывает обусловлена наличием слюнного камня. Чаще всего это возникает в поднижнечелюстной слюнной железе (80 %), и тогда больной, как правило, рассказывает о возникновении боли и припухлости в слюнной железе во время еды. Слюнная железа может быть покрасневшей, припухшей и болезненной при дотрагивании, даже в том случае, если нет инфекции. Камень в слюнной железе и ее протоке может быть виден на обычном рентгеновском снимке или при сиа-лографии. Дистальные камни обычно удаляют через полость рта, но если камни находятся в самой слюнной железе, может потребоваться ее удаление.
Хроническая двусторонняя симптоматика нередко сочетается с сухостью в глазах и в полости рта на фоне других аутоиммунных заболеваний — см. синдромы Микулича и Шегрена. Лечение затруднено. Если причиной является хроническая инфекция, то простой курс антибиотиков обычно неэффективен — необходимо длительное лечение окситетрациклином по 250 мг каждые 12 ч за 1 ч до еды внутрь.
Фиксированная припухлость (слюнной железы) может быть или идиопатической, или обусловленной саркоидозом.
Опухоли. До 80 % опухолей локализуется в околоушной железе, причем 80 % из них являются плейоморфными аденомами; 80 % последних располагается в поверхностной доле. ^ Любую опухшую слюнную железу, если ее увеличение продолжается более 1 мес, нужно удалить и провести ее патоморфологическую оценку. Если отмечается слабость VII черепного нерва, следует предположить злокачественное новообразование.
Поскольку такие опухоли растут «почкованием» и не имеют капсул, то удаление опухоли всей массой ведет обычно к ее рассеиванию по организму. Вот почему в таких случаях показана поверхностная паротидэктомия.
Заметьте: сиалограммы с КТ-исследованием (+ костные фильтры) могут быть очень информативными предоперационными тестами.
Доброкачественная Промежуточная Злокачественная
(обычно)
Плейоморфная аденома Мукоэпидермоид Сквамозный рак Цистаденолимфома Ацинозноклеточная Аденокарцинома Аденокистозная (апокриновая) = «цилиндрома»
Плейоморфная аденома. Поражает лиц среднего возраста, растет медленно. Лечение: поверхностная паротидэктомия или энуклеация, лучевая терапия.
Аденолимфома. Чаще болеют мужчины пожилого возраста. Опухоль мягкая на ощупь. Лечение: энуклеация.
Карцинома отличается быстрым ростом. Имеет вид плотной фиксированной массы. Характерны боль и паралич VII черепного нерва. Лечение: комбинированное — хирургическое и лучевая терапия.
Осложнения после хирургического вмешательства. 1. Паралич VII черепного нерва, часто преходящий. 2. Слюнная фистула часто закрывается спонтанно. 3. Синдром Frey — потливость, связанная со вкусовыми ощущениями. В таких случаях может помочь тимпани-ческая нейрэктомия.
Некоторые заболевания зубов и периодонта> В случае появления в полости рта любой язвочки (язвы), которая не заживает в течение 3 нед, больной должен быть осмотрен специалистом. При этом необходимо выполнить биопсию для исключения злокачественного новообразования.
Кариес. Несмотря на некоторое снижение частоты этого заболевания в странах Запада, что связано в первую очередь с широким практическим применением фторидов (соединений фтора), оно существенно участилось в странах «третьего мира». Этиологическими факторами являются бактерии (особенно S. mutans), некоторые субстраты (сахара) и подверженная повреждению поверхность зубов. У здорового человека кариес — это вполне предупреждаемое заболевание.
Безудержный кариес — это вариант заболевания, встречающийся у детей, которые потребляют чрезмерно большое количество сахарозы в виде очень популярных в настоящее время карамелей, «Напитков здоровья», а также в виде прописываемых врачами подслащенных детских лекарств.
Радиационный кариес наблюдается у лиц, прошедших курс лучевой терапии на область головы или шеи, при этом как сама болезнь, так и лечение по ее поводу могут привести к возникновению остеоради-ационного некроза нижней челюсти.
Осложнения: боль и локальная инфекция. Зубную боль при этом ¦щцмрк лучше всего успокаивают нестероидные противовоспалительные ННУшй препараты, например ибупрофен по 200—400 мг каждые 8 ч внутрь во время еды (больные должны покупать эти препараты в аптеке). При инфекционных процессах применяют пенициллин и метрони-дазол. Однако лекарственное лечение в данном случае не является окончательным, и больной должен обратиться к стоматологу.
Заболевания периодонта. Это одно из самых распространенных заболеваний человечества (по данным ВОЗ). И действительно, все человечество планеты, имеющее зубы, страдает гингивитом в области околозубной десны, вызванным бактериями и полисахаридными комплексами и известный как зубной налет. Конечно, с ним можно бороться, тщательно чистя зубы. Воспаление же десен может быть вызвано и острой герпесной и стрептококковой (редко) инфекцией. Острый язвенный гингивит (ангина Венсана) характеризуется появлением в ротовой полости чрезвычайно болезненных и дурно пахнущих изъязвлений, вызывается анаэробами (Fusobacteria) и спирохетами (ВогеІІіа vincentii). Это заболевание нередко ассоциируется со стрессом, сопутствующими заболеваниями и курением. Лечение: пенициллин (по 250 мг каждые 6 ч внутрь) и метронидазол (по 400 мг каждые 8 ч внутрь).
Припухлость десен может быть также связана с обострением воспаления при иммунодефицитном состоянии, при дефиците витамина С, сахарном диабете и, наконец, обусловлена обострением лейкоза. Фиброзная гиперплазия десен может наблюдаться как врож-
Оксфордский справочник для клиницистов
денная патология или же она вызвана такими препаратами, как фенитоин, циклоспорин А и нифедипин.
При периодонтите отмечается распространение локализованного воспаления с десен на связку, поддерживающую зубы. Как правило, это ассоциируется с анаэробной инфекцией, кальцификацией бактериальных депозитов, образованием зубного камня и недостаточной гигиеной полости рта. В таких случаях необходимо лечение у семейного дантиста. Ювенильный периодонтит возникает в более молодом возрасте, и вызывают его микроорганизмы, на которые можно воздействовать локальным или общим применением антибиотиков.
Аномалии прикуса. Неправильный прикус или даже неправильное расположение верхней и нижней челюстей по отношению друг к другу распространены очень широко. Лица с выдающейся верхней челюстью особенно подвержены травматизму, так же как дети из группы риска (иапример, страдающие припадками эпилепсии) или дети, занимающиеся контактными видами спорта — все они должны находиться под наблюдением врача-ортодонта. Дети же (и взрослые) с резко выраженным несоответствием лица в целом и челюсти, что сопровождается затруднениями при жевании или тяжелым психологическим конфликтом, вызванным дефектом лица, могут подумать о хирургической коррекции, обратившись к специалисту в области челюстно-лицевой хирургии.
Зубы мудрости. В западных странах на иих следует смотреть, как на аппендикс, как на рудиментарный орган. Эти зубы представляют собой причину большого числа госпитализации больных, нуждающихся в оперативном вмешательстве, причем ежегодно. Если зубы мудрости не болят и ие подвергаются инфицированию со стороны полости рта, удалять их обычно не требуется. Послеоперационный период часто осложняется болью и припухлостью: боль при этом легко купируется нестероидными противовоспалительными средствами и плохо — опиатами, особенно дегидрокодеином. Инфекционные осложнения развиваются почти у 30 % лиц, не получавших антибиотиков. В таких случаях всегда наготове необходимо иметь пенициллин и метронидазол (дозы см. выше).
Прорезывание зубов. Острые катаральные изменения в ротовой полости во время прорезывания зубов часто обусловлены вирусной (герпетической) инфекцией. Начало прорезывания первых молочных зубов совпадает по времени с окончанием действия переданных от матери антител.
Глава 8. Кожные болезниОпрос и осмотр больного 712 Дифференциальная диагностика 714 Кожные проявления системных заболеваний 718 Специфические заболевания и их кожные проявления 718 Кожные заболевания, которые должны быть диагностированы своевременно 720 Родинка или меланома? 722 Псориаз 724 Экзема (или «дерматит») 726 Предупреждение экземы у младенцев 728 Инфекционные поражения кожи 730 Бородавки 732 Угри обыкновенные 732 Различные жалобы больного на состояние кожи 734 Трофические язвы нижних конечностей вследствие нарушения венозного оттока («гравитационные» язвы) 738 Эластичные чулки, выполняющие поддерживающую функцию 740 Паразитарные заболевания кожи 742
Заметьте: предполагается, что читатель уже имеет доступ к дерматологическим больным в поликлинике, так что с состояниями, рассматриваемыми в данной главе, он может встретиться в своей повседневной практике. Если это не так, то мы рекомендуем, чтобы параллельно с чтением текста пользоваться хорошим дерматологическим атласом, каким, например, является работа L. Fry, 1984, Dermatology: An Illustrated Guide, Butterworths.
Основной источник: L. Fry, M. Cornell, 1985, Dermatology, MTP, Lancaster.
Кожные болезни
Оксфордский справочник для клиницистов
Опрос и осмотр больногоОпрос. В процессе опроса пациента с заболеванием кожи необходимо выяснить следующие вопросы: заболевание врожденное или приобретенное, профессия (имеется ли контакт с промышленными химическими агентами, с сельскохозяйственными животными на ферме и т.д.), что является провоцирующим фактором: жара, холод, солнечное облучение; имеют ли место симптомы атопии (экзема в детстве, сенная лихорадка, бронхиальная астма); какие лекарственные препараты принимает больной; когда имели место последние стрессы, каковы особенности личности; имеется ли кожный зуд; нет ли подобных заболеваний (в частности, атопии) в семье или среди близких родственников.
Осмотр больного. Необходимо осмотреть кожу всего тела.
Распределение патологических элементов по коже. Оно обширно и симметрично (при системных заболеваниях); в местах соприкосновения с одеждой или ювелирными украшениями (контактный дерматит); на участках, хорошо освещаемых солнцем, например на лице, кистях рук (при чувствительности к свету); в типичных местах для псориаза: на скальпе, локтях, коленях; в соответствии с дерматомами может свидетельствовать об инфекции Herpes zoster.
Тип высыпания. В виде колец, линий и т.д. (с. 714).
Описание кожных поражений. Поражения на коже причудливой формы заставляют предполагать воздействие внешнего агента (например, обжигающей жидкости, самоповреждение). Грибковое поражение кожи характеризуется медленным ростом, гладкими очертаниями пораженного участка, активными краями при заживающем центре и симметрией — с. 730.
Терминология, используемая при описании кожных поражений.Макула — округлые участки кожи с измененным цветом, диаметром менее 1 см.
Пятно — это макула, диаметр которой более 1 см.
Папула — приподнятое над поверхностью кожи пальпируемое образование диаметром менее 1 см.
Макуло-папула — приподнятые над поверхностью кожи образования, отличающиеся по цвету от окружающей кожи.
Бляшка — как бы собранные вместе папулы довольно больших размеров, приподнятые над кожей плоские участки.
Узелок — плотное дермальное или гиподермальное поражение диаметром до 1 см.
Пузырек (везикула)—небольшое заполненное жидкостью образование диаметром менее 1 см.
Пузырь (булла, блистер) — это пузырь диаметром более 1 см.
Пустула — округлое заполненное гноем образование.
Киста — выстланная эпителием полость, заполненная жидкостью или густым содержимым.
Чешуйка — это «хлопья» или чешуйки плотной (роговой) части кожи.
Трещина (фиссура) — это нарушение целостности эпидермиса кожи.
Лихенизация — это участок утолщенной розовато-синюшной кожи с подчеркнутыми кожными линиями (складками), подобно марокканской коже.
Атрофия — истончение кожи с утратой волос и потовых желез.
Рубец — замена ткани кожи соединительной тканью.
Язва — нарушение целостности кожного эпителия неправильной формы.
Эритема — участок покрасневшей кожи, бледнеющей при надавливании.
Феномен Кебнера — участки поражения кожи в местах внешних повреждений, поражения эти вызваны псориазом, плоским лишаем, вирусными бородавками, витилиго.
Алопеция (облысение) — это просто потеря волос.
Индурация — плотная и утолщенная кожа.
Поражения в виде колец. • Псориаз: покраснения, посыпанные
серебристыми чешуйками, с. 724.
• Грибковые поражения {часто асимметричные и распространяющиеся из одного участка, с. 730).
• Дискоидная экзема (если в форме монет, то ее называют монетовидной, нуммулярной).
• Многоформная эритема: мишеневидные формы с пузырьком или геморрагией в центре, с. 718.
• Аннулярная гранулема: пурпурные пятна, например, на тыльной поверхности кистей. Поверхность кожи при этом практически не изменена, что отличает ее от грибковых инфекций. (Наблюдается у больных сахарным диабетом.)
• Базально-клеточная карцинома: на периферии белые перламутровые узелки, с. 720.
• Крапивница выглядит как красно-белая макулопапулезная сыпь, возникающая после ожога крапивой, но появляющаяся в ответ на воздействие аллергенов или холода.
• Крапивница — это ограниченный отек кожи или слизистой оболочки в ответ на высвобождение вазоактивных агентов (например, гистамина).
• Розовый питириаз (с. 734); плоский лишай (с. 734).
• Ожоги (если у ребенка, то подумайте о дурном обращении с ним).
• Лепра (внутри кольца расположен безболезненный, почти бесцветный участок) или вторичный сифилис.
Поражения, имеющие линейную форму: • Феномен Кебнера,
(с. 712)—псориаз или плоский лишай.
• Линейная крапивница — в результате расчесов возникает дерматография.
• Искусственно вызванный дерматит (больной сам себе нанес повреждения кожи и скрывает это от врача).
• Импетиго: это папулезно-пустулезная сыпь, вызываемая стафилококком (± стрептококк), которая распространяется по ходу расчесов. Поражение начинается вокруг рта и носа, где сыпь обычно не носит линейного характера. Элементы эти обычно покрыты корками медового цвета. Лечение: флуклоксациллин — 125 мг (ребенку), 250 мг (взрослому) каждые 6 ч внутрь или нанесение в течение дня 0,5 % неомициновой мази.
• Herpes zoster: высыпания имеют линейный характер, если край дерматома имеет также линейную форму.
Белые пятна на коже. • Себорейная экзема: поствоспалительные
пятна на коже лица ребенка.
• Отрубевидный (разноцветный) лишай: грибковое поражение, коричневые и белые, напоминающие дождевые капли очаги поражения (с. 730).
• Витилиго: поражения обычно симметричны, возможен зуд; границы очагов часто гиперпигментированы, с. 718.
• Редко — альбинизм (с рождения, с прядью белых волос на лбу) или лепра.
Коричневые пятна. • Веснушки (обычно на участках кожи, подверженных солнечному освещению) или родинки — это самое обычное явление.
• Лентиго — пигментные пятна, подобные веснушкам, несколько более темного цвета, не подвержены влиянию солнечного света.
• Старческое лентиго: отдельные родинки на щеках: могут озлока-чествиться.
• Пятнышки и точки цвета «кофе с молоком»: небольшие и вялые элементы, расположены неравномерно. Если их насчитывается более пяти, подумайте о нейрофиброматозе.
• Себорейные бородавки: коричневые «сального» вида папулы. Это не истинные бородавки, они не злокачественны.
• Базально-клеточная карцинома, меланома и солнечный кератоз (с. 720).
• Изменения кожи при системных заболеваниях (например, при ге-мохроматозе, аддисоновой болезни).
Подкожные узелки: ревматоидные узелки, узелки при ревматической лихорадке, узелки при узелковом периартериите, ксантоматозе, ту берозном склерозе, нейрофиброме, саркоидозе, кольцевидной (ану-лярной) гранулеме.
Кожный зуд: если в результате образуются папулы, то говорят о пруриго (почесухе), если кожа при этом принимает вид марокканской кожи, то говорят о лихенизации.
Вопросы, которые необходимо задать больному: появляется ли одновременно с зудом крапивница, имеются ли одновременно и кожный зуд и жжение (герпетиформный дерматит); усиливается ли зуд ночью (чесотка); что провоцирует кожный зуд? Если кожный зуд возникает после теплой ванны, то следует предположить полиците-мию или аквагенную крапивницу. Не соприкасается ли пациент с животными или фиброоптическим волокном (атопическая экзема)? Каков возраст пациента (если он пожилого возраста, то можно предположить кожный зуд старческого возраста)?
Затем надо обратить внимание, нет ли локальных признаков конкретного кожного заболевания: при чесотке — ходы чесоточного клеіца в межпальцевых складках; при осмотре на вшивость надо просмотреть волосы по всей их длине (с. 742); наличие пузырей на локтях и коленях может свидетельствовать о герпетиформном дерматите, который встречается, например, при целиакии; сетка Уик-хема — симптом плоского лишая, с. 734.
Причиной изменений со стороны кожных покровов могут быть и общие заболевания: увеличение лимфатических узлов (лимфо-ма)у койлонихия и бледная конъюнктива (железодефицитная анемия); признаки гипотиреоза или гипертиреоза\ признаки хронического заболевания печени (особенно первичного билиарного цирроза печени) и почечной недостаточности; наличие массивных образо-ваннй в брюшной полости (беременность, злокачественные новообразования).
Необходимое обследование больного: исследование эритроцитов и определение уровня гемоглобина (анемия), остаточного азота и других шлаков (уремия), исследование крови на сахар (исключение гипергликемии), печеночные функциональные тесты, содержание в крови Т4, рентгенография грудной клетки, исследование кала на скрытую кровь. Необходимо также провести провокационные тесты в отношении дерматографии и аквагенного зуда.
Лечение — предупредить высыхание кожи (следует увлажнять окружающий больного воздух, избегать употребления мыла, ношения шерстяной одежды и вообще перегрева); необходимо применить мягчительные средства и увлажнители кожи, кожу следует держать в прохладе, полезно применять кремы на водорастворимой основе (± 0,5 % ментол), наносить которые нужно очень часто; в воду для ванны целесообразно добавить растительное масло (например, Aveeno®) и дать больному тримепразин (10—20 мг через 8 ч внутрь).
Кожные болезни
Оксфордский справочник для клиницистов
Узловатая эритема. Это болезненные эритематозные узлы на передней поверхности голеней. Причины: саркоидоз, прием некоторых лекарственных препаратов (сульфаниламидов, дапсона); бактериальная инфекция (стрептококк, туберкулез, лепра). Реже встречающиеся сочетания: болезнь Крона, неспецифический язвенный колит, вакцинация БЦЖ, лептоспироз, различные вирусные и грибковые инфекции.
Мультиформная эритема. Это мишеневидные поражения с симметричным распределением по коже, как правило, циркулярные, с наличием пузыря в центре. Локализуется, как правило, на конечностях. Часто образуются язвы на слизистой оболочке рта, половых органов и конъюнктиве, что сопровождается лихорадкой (синдром Стивенса—Джонсона). Нередко возникает как реакция на прием лекарственных препаратов (барбитураты, сульфаниламиды), а также при системных инфекциях (особенно вирусных); может быть проявлением витаминной недостаточности (особенно витаминов РР, А и С); при коллагенозах.
Ревматическая эритема, или erythema marginatum. Появление розовых колец на коже туловища (они то появляются, то исчезают), часто сопровождающее острый ревматизм с лихорадкой.
Мигрирующая хроническая эритема. Появление небольшой папулы, которая постепенно увеличивается до большого кольца красного цвета, в поперечнике достигающего 50 см, с приподнятыми краями, бледнеющего в центральной части. Продолжительность существования этого элемента от 2 дней до 3 мес; очаги могут быть множественными. Причина: болезнь Lyme.
Витилиго. Это симметричные двусторонние белые пятна на коже, иногда с гиперпигментированными краями. После облучения на солнце эти пятна могут зудеть. Ассоциации: аутоиммунные заболевания (нарушения со стороны щитовидной железы, сахарный диабет, гнездная алопеция, аддисонова болезнь).
Специфические заболевания и их кожные проявленияНеспецифический язвенный колит/болезнь Крона. Характерны узловатая эритема, гангренозная пиодерма: язвы с синеватыми краями на спине, бедрах и ягодицах.
Сахарный диабет. Характерны инфекции: язвы, липоидный некробиоз — на голенях желтоватые участки кожи с телеангиэктазиями; кольцевидная (анулярная) гранулема (с. 714), жировой некроз в местах инъекций инсулина.
Глютеновая энтеропатия (целиакия). Герпетиформный дерматит (зудящие волдыри на коленях, локтях и на скальпе). Полагают, что глютен способствует циркуляции иммунных комплексов, которые реагируют с элементами дермы. Зуд при этом бывает очень сильным, иногда доводящим больных до самоубийства. Эффективно применение дапсона (100—200 мг каждые 24 ч внутрь в течение 48 ч), это можно также использовать в качестве диагностического теста. Поддерживающая доза небольшая — 50 мг в неделю. У 30 % больных лечение длительное, несмотря на употребление пищи, не содержащей глютена. Побочные действия (дозозависимые): гемолиз, гепатит, агранулоцитоз.
Мальабсорбция. Сухость кожи, образование на ней синяков, выпадение волос, лейконихия.
Гипертиреоз. Претибиальная микседема (красная отечная припухлость выше латеральной лодыжки, которая прогрессирует до плотного огека ноги и стопы); тиреоидная акропахидермия (утолщение кожи на дистальных участках).
Новообразования. В связи с этим следует назвать acanthosis nigricans: утолщение и пигментация кожи в аксиллярной и паховой областях с тенденцией к образованию бородавок, часто ассоциируется с раком желудка. Дерматомиозит, метастазы в кожу, приобретенный ихтиоз: сухая шелушащаяся кожа часто наблюдается на фоне лимфом; мигрирующий тромбофлебит: последовательное образование болезненных узлов и узелков по ходу сосудов по всему телу; часто отмечается при раке поджелудочной железы (особенно при поражении ее тела и хвоста, а не головки).
Болезни печени. Красные ладони (пальмарная эритема), сосудистые «звездочки-паучки», гинекомастия, уменьшение оволосения как вторичного полового признака, желтуха, склонность к образованию синяков на коже, следы расчесов на коже.
Кожные заболевания, которые должны быть диагностированы своевременноМеланома, с. 722; саркома Калоши при СПИДе.
Сквамозно-клеточная карцинома. Как правило, она имеет вид язвенного поражения с плотными приподнятыми краями. Заболевание может начинаться как солнечный кератоз (см. ниже) или быть обнаружено на губах курильщика или на фоне хронических трофических язв нижних конечностей вследствие нарушения венозного оттока. Метастазы встречаются редко, но местная деструкция может быть очень резко выраженной. Лечение: тотальная эксцизия. Заметьте: это заболевание следует дифференцировать от керато-акантомы — быстро растущей доброкачественной и самолимитиру-ющейся папулы, заполненной кератином.
Базально-клеточная карцинома. Эта эпителиома обладает злокачественным потенциалом, хотя и безболезненна. Без соответствующего лечения может произойти выраженная местная деструкция. У представителей европеоидной расы, которые длительно пребывают на солнце, риск по этому заболеванию повышен. Поражение имеет вид изъязвившегося узелка с приподнятыми и слегка перламутровыми краями. Появляется он чаще на лице, выше линии, соединяющей подбородок с мочкой уха. Раннее ее удаление, например, с помощью кюретажа обычно полностью излечивает заболевание. Альтернативой является криотерапия. Лучевая терапия может быть рекомендована пожилым больным, но ее следует избегать у лиц молодого возраста из-за образования рубца и телеангиэктазии.
Интраэпидермальная эпителиома. Болезнь Боуэна (карцинома in situ). Болезнь начинается с появления медленно растущей, не инва-зирующей, покрытой чешуйками красной бляшки, которая позже может превратиться в сквамозно-клеточную эпителиому. Диагноз подтверждается биопсией. Лечение: эксцизия, каутеризация, криохирургическое вмешательство, лучевая терапия — окклюзивная повязка с 5-фторурацилом (см. ниже).
Болезнь Педжета молочной железы. Это интраэпидермальная инт-радуктальная карцинома. Любое красное шелушащееся поражение около соска и вокруг него должно навести врача на мысль
о возможности болезни Педжета; в таких случаях показана биопсия. > Никогда не диагностируйте экзему соска, не проведя биопсии. Лечение: мастэктомия.
Эритроплазия Кейра: болезнь Боуэна полового члена. Для очага поражения характерна бархатистость.
Старческий кератоз. Он проявляется возникновением на открытых (подвергаемых воздействию солнечных лучей) участках кожи крошащихся желто-белых корочек. Возможно карциноматозное перерождение.
Лечение: каутеризация; криотерапия; крем, содержащий 5 % 5-фтор-урацила, который применяют 2 раза в день [1], при этом происходят следующие морфологические изменения: эритема везикуля-
ция -> эрозия изъязвление некроз -* эпителизация выздоровление. Здоровая кожа при этом не повреждается. Лечение обычно проводят в течение 4 нед, ио оно может быть и более продолжительным. Поражения на кистях и на предплечьях заживают медленнее. Как правило, общей абсорбции препарата не отмечается, если площадь лечения не превышает 500 см2. Избегайте проводить лечение во время беременности. После употребления крема необходимо тщательно мыть руки.
Вторичная карцинома. Чаще всего метастазирует в кожу рак молочной железы, почек и легких. Поражения имеют вид плотных узелков, чаще всего в области скальпа. См. acanthosis nigricans (с. 718).
Фунгоидный микоз (лимфома кожи). Это зудящие круглые красные бляшки.
Лейкоплакия. Характеризуется появлением белых пятен (иногда с трещинами) на слизистой оболочке полости рта и половых органов. Возможно карциноматозное перерождение.
Лепра. Болезнь следует заподозрить в случае любого кожного поражения, сопровождающегося потерей чувствительности пораженного участка и гипопигментацией.
Сифилис. Врач должен считать любую язву на половых органах сифилитической, пока не будет доказан иной диагноз. Вторичный сифилис: папулезная сыпь, в том числе и на ладонях.
Родинка или меланома?Злокачественная меланома. Женщины болеют в 1,5 раза чаще, чем мужчины. Ежегодно в Великобритании регистрируют 3,5 тыс. случаев заболевания, 800 больных умирают. В последнее десятилетие заболеваемость возросла на 80 %. Важной причиной данной патологии служит избыточное облучение солнечными лучами (это болезнь богатых людей). Некоторые меланомы начинают расти из предсуществующих родинок. Заподозрить меланому следует, когда пигментное поражение: • начинает быстро увеличиваться в размерах; • начинает кровоточить; • возрастает и становится неоднородной его пигментация — особенно сине-черной или серой; • изъязвляется; • границы его становятся изъеденными или нечеткими;
• становится постоянно зудящим; • вокруг основного поражения появляются маленькие поражения — сателлиты. Пигментные пятна гладкие, правильной формы, с четкой демаркационной линией, отделяющей их от здоровой кожи, скорее всего не являются меланомой.
Лечение: быстрая эксцизия в широких пределах, традиционная граница в 5 см — это вдвое больше, чем необходимо. Простая эксцизи-онная биопсия с несколько задержанной по времени расширенной эксцизией (после получения данных гистологического исследования) так же безопасна, как и первичная широкая эксцизия [4]. Прогноз зависит от толщины опухоли (ориентируются на правило Бреслау): например, 5-летняя выживаемость более 90%, если толщина опухоли менее 0,75 мм; 80 % — при толщине 1,51—3 мм; 60 % — при толщине более 3 мм. У мужчин опухоли бывают большей толщины.
Родимые пятна. Обычное приобретенное родимое пятно, или «не-вус». При рождении родимых пятен нет, они появляются в раннем детстве. Постепенно к среднему возрасту их число увеличивается. Родинки обычно располагаются на участках кожи, подверженных инсоляции. Обычно у человека среднего возраста их бывает около 40. Родинки, как правило, имеют округлую или овальную форму, границы их ровные и имеют четкую демаркационную линию с нормальной кожей. Все они обычно одинакового коричневого цвета, но могут быть и чуть «пунктирными». Эти родинки развиваются в течение многих лет [2]. Сначала они имеют вид маленьких, с булавочную головку, пятнышек коричневого или черного цвета, но постепенно увеличиваются в размерах до 6 мм. На этой стадии мела-ноциты располагаются на месте дермально-эпидермального соединения (junctional naevi). Когда латеральный рост невуса прекращается, его клетки опускаются в дерму, в результате чего возникает пигментная папула или узелок, и тогда это уже называется сложный невус (compound naevus). Он редко бывает черного цвета, пожалуй, только у лиц с очень сильной пигментацией. По мере продолжения «опускания» в глубь меланоцитов родинки теряют свою пигментацию и приобретают телесную окраску — теперь такая родинка называется дермальным невусом. Перед тем как такая родинка достигнет своей конечной стадии («линьки»), у нее могут образоваться
«ножки». Каждая родинка может остановиться в своем развитии на любой стадии. Так что если врач встречает больного с родинками, то главным вопросом для него должен быть следующий: могут ли все они быть приписаны к какой-нибудь стадии их нормального развития? Если нет, то правомерен диагноз «диспластического неву-са», при этом показанной является эксцизионная биопсия.
Диспластические родинки. Эти предраковые поражения обнаруживаются более чем у 30 % лиц со злокачественными меланомами. Некоторые семьи генетически предрасположены к возникновению меланом из диспластических невусов (аутосомно-доминантное наследование). Диаметр этих невусов колеблется от 6 до 15 мм. Их число увеличивается в течение всей взрослой жизни, и в отличие от обычных родинок они широко распространяются по всему телу, включая скальп. Границы у диспластических невусов не очень ровные, а цвет их весьма случайный и смешанный. Их края постепенно переходят в окружающую кожу. Почти всегда они сохраняют макулярный воротничок, что дало повод сравнивать их с «жареными яйцами». Если подобный невус имеет черную пигментацию, то он может развиться в меланому и, следовательно, должен лечиться как таковая. Кожные покровы у таких больных необходимо исследовать дважды в год с целью возможного обнаружения неоплазии, а пациента следует предупредить, чтобы он избегал пребывания на солнце.
Злокачественное лентиго. При этом пролиферирующие мелано-циты замещают базальный слой кожи. Чаще это встречается у женщин пожилого возраста; метастазы образуются редко. Следует поторопиться с биопсией и удалением данной опухоли.
1-М. Landthaler, 1989, Cancer, 64, 1612—1616,
2. М. Greene, 1985, NEJM, 312, 91.
ПсориазПсориаз — это часто встречающееся хроническое (с волнообразным течением) папулосквамозное пролиферативное воспалительное заболевание кожи, при котором время жизненного цикла эпидермальной клетки резко укорочено (примерно с 311 до 36 ч) [1]. Данной болезнью поражено по крайней мере 2% населения. Гистологически обнаруживается удлинение сетчатой структуры отростков и сосочков (с их отеком); отсутствие гранулярного слоя, паракератоз и формирование микроабсцессов Манро в результате миграции нейт-рофилов из расширенных папиллярных капилляров («разбрызгивающие сосочки»).
Клинические проявления. Заболевание может начаться в любом возрасте (например, в виде сыпи у младенца в области подгузника), но средний возраст начала заболевания — 28 лет. Характерным поражением считается красная бляшка в области волосяного покрова, покрытая серебристыми чешуйками. Бляшки могут быть круглыми, каплевидными (как капли дождя), кольцевидными, в виде «географической карты». В паховой и подмышечной областях (т.е. в местах повышенного трения складок кожи) бляшки могут не приподниматься над поверхностью кожи — это иногда называют «перевернутым псориазом». Часто поражается кожа на разгибательной поверхности локтей и коленей. Если поражаются кисти и стопы, то там образуются стерильные пустулы (пальмарный пустулез) и трещииы кожи, что может резко инвалидизировать больного. Пустулез может возникнуть как проявление болезни (de novo) или в области предсуществующих бляшек. При этом состояние больного резко ухудшается, у него повышается температура тела, в периферической крови появляются лейкоцитоз и лимфопения. Примерно в 30 % случаев возникновение пустулеза бывает связано с отменой системного приема кортикостероидов. Резкое обострение псориаза может повести к тотальной эритродерме.
Признаки феномена Кебнера: физическая травма (например, ранки, давление от шляпы, солнечные ожоги, расчесы) вызывает образование псориатических бляшек линейной формы.
Признак Ауспитца: если чешуйку отковырнуть от псориатической бляшки, то показывается капелька крови, как после укола булавкой.
Псориаз вне кожи. Внекожные поражения при псориазе — серонегативная артропатия, образование неровностей и углублений на ногтях, формирование узелков на роговице, отеки, повреждение печени.
Факторы, способствующие началу болезни: стресс, травма, инфекция, прием хлорохина, р-6локаторов и препаратов лития.
Дифференциальный диагноз. Псориаз нужно дифференцировать от грибковой инфекции (с. 730), плоского лишая (в этом случае папулы имеют тенденцию возникать на сгибательных поверхностях, на них могут быть небольшие полоски, стрии); от грибовидного микоза (для дифференциальной диагностики может понадобиться биопсия), себорейного дерматита [при этом нет отдельных бляшек, однако возможен феномен накладывания («оверлап»), когда у некоторых больных поражение кожи начинается как типичный себорейный дерматит, который в последующем превращается в псориаз] [2].
Лечение. Прежде всего необходимо разъяснить больному [3] суть заболевания, составить рациональный режим труда и отдыха и устранить триггерные причины (если это возможно). Местно применяют кортикостероиды в комбинации с каменноугольной смолой (или дегтем), иапример, в виде препарата «Альфазил НС»® (Alphosyl НС®) — крема, содержащего 0,5 % гидрокортизона и 5 % каменноугольной смолы. Так как смола оставляет трудно отстирываемые следы на одежде и белье больного, а длительное использование стероидного крема может вызвать атрофию кожи, особенно при применении на лицо или на сгибательные поверхности конечностей, препарат наносят только на типичные псориатические бляшки параллельно с кратковременным использованием дитранола (Dithra-hol): 0,1 % крем дитранола осторожно накладывают на очаг поражения, а сверху покрывают марлевой салфеткой для того, чтобы дитраноловый крем находился в контакте с очагом поражения в течение 1 ч, затем крем смывают. Крем применяется таким образом ежедневно в течение 4 нед. Концентрация его постепенно увеличивается каждые 48 ч (0,25 % — 0,5 % — 1 %). В результате такой методики применения не возникает ни жжения, ни раздражения кожи. Предостережение: не наносите на кожу лица и сгибательных поверхностей или на участки воспаленной кожи. Тщательно обмывайте ванночку, чтобы не запачкаться.
Облучение длинноволновыми ультрафиолетовыми лучами (после приема псоралена или использования коротковолновых ультрафиолетовых лучей, но уже без приема псоралена) — оба метода лечения могут оказаться весьма полезными, однако при этом в дальнейшем нельзя игнорировать проблемы старения кожи и тенденции к нео-плазии. Данное лечение особенно показано больным с тяжелым псориазом в возрасте старше 45 лет [1].
Цитотоксические препараты: псориаз, приводящий к инвалидиза-ции больного, может быть показанием для применения метотрексата в дозе 10—25 мг еженедельно внутрь (будьте бдительны в отношении его взаимодействия с ко-тримоксазолом и нестероидными противовоспалительными препаратами; при таком лечении ежегодно нужно производить биопсию печени, чтобы выявить те 5 % больных, длительно употребляющих данный препарат, у которых развивается цирроз печени); может также развиться гидроксурия. Необходимо следить за лейкоцитарной формулой.
Экзема (или «дерматит»)Атопическая экзема. Это заболевание часто начинается в первые месяцы жизни ребенка, и почти у 90 % из них она сама до себе проходит к 12 годам. Грудное вскармливание может предотвратить развитие атопической экземы. Шелушащаяся сыпь при этом сим-метрична, она часто бывает на лице и на сгибательных поверхностях тела (и на разгибательных поверхностях у лиц негроидной расы). Лечение направлено на то, чтобы сделать кожу мягкой и эластичной (и предотвратить возникновение на ней трещин), а также препятствовать испарению с ее поверхности. Для этого больной должен беречь пораженные участки кожи от переохлаждения и ветра, вместо мыла следует пользоваться эмульгирующими мазями и добавлять в ванну растительные масла. После ванны (ванночки) следует пользоваться водосодержащим кремом, накладывая его обильно. Лицо и мокнущие и трущиеся поверхности следует смазывать 1 % гцдрокортизоновой мазью. На участки с толстой кожей, на кожу ладоней иногда следует накладывать местно сильные стероидные мази, например 0,05 % мазь с клобетазолом, 2 раза в день в течение не более 3 нед. Совершенно безопасно проведение повторного курса лечения по истечении более 2 мес. Если высокоактивные стероиды используются чаще, чем указано выше, может случиться следующее: > необратимое истончение кожи, ее эритема, возникновение стрий, подавление функции надпочечников, остановка роста у детей.
Кожный зуд можно уменьшить с помощью гидроксизина гидрохлорида (Hydroxyzine hydrochloride), который дают по 25 мг каждые 8 ч внутрь, и цинковой мази или пасты с добавлением 1 % их-таммола (Ichthammol). Мазь (или пасту) намазывают, как масло, на коленкор или старую наволочку и накладывают на всю ночь поверх стероидного крема. Другое проверенное десятилетиями средство от хронической экземы — это смесь 3 % каменноугольной смолы с 15 % окиси цинка в виде импрегнированного пастой бандажа (повязки) [«Колтапаст®» (Coltapaste®)], накладываемого на ночь, а сверху прикрываемого эластичным трубчатым бинтом. Утром пасту удаляют ватным шариком, смоченным арахисовым маслом.
Экзогенная экзема, вызванная ирритантами (раздражающими веществами). При этом часто бывают поражены кисти рук, на коже отмечаются эритема, пузырьковая сыпь, трещины. К ирритантам относятся (в домашних условиях) детергенты (моющие средства), отбеливатели, мыла и (на производстве) технические масла, кислоты, щелочи и растворители. Положительная реакция на испытуемый ирритант (проба на образование пятна) помогает подтвердить диагноз.
Лечебные мероприятия. Прежде всего желательно избегать контакта с ирритантом, а после соприкосновения с ним кожу следует тут же обмыть водой. Помогают защитные кремы, больным следует носить резиновые перчатки (± хлопчатобумажные перчатки внутри них). Местное применение стероидов эффективно при сухой и шелуша
щейся экземе (например, бетаметазона валерианат 0,1 %). Если выражена пузырьковая сыпь, то могут помочь примочки из перманганата калия (1:8000), прикладываемые на 15 мин через каждые 8 ч. Если присоединяется инфекция, используйте антибиотики, например эритромицин по 250 мг каждые 8 ч внутрь.
Аллергическая контактная экзема. В отличие от простых ирри-тантов «пятновое тестирование» с аллергеном вызывает резкую и очень продолжительную реакцию даже в том случае, если аллерген был разведен.
Наиболее часто встречающиеся аллергены: основа различных мазей, краски, никель (в ювелирных украшениях, пуговицах, булавках), хроматы (цемент, кожа), ланолин (входящий в косметику и мази); смолы (различные клеящие вещества); растения (часто примулы); местно применяемые антибиотики, антигистаминные препараты и антисептики. Характер экземы зависит от участка, где кожа контактирует с аллергеном. Границы такой экземы нередко бывают резко очерчены — ее нет там, где контакт с аллергеном отсутствует, но в других случаях она как бы расползается на другие участки по принципу аутосенсибилизации. Тонкая и влажная кожа оказывается особенно ранимой. При резко выраженной и распространенной экземе может возникнуть необходимость в пероральном приеме кортикостероидов (например, начинают с 30 мг преднизолона, быстро уменьшая дозу). Эффективна 1 % гидрокортизоновая мазь (в виде крема при влажной экземе; в виде мази — при сухой), применяемая местно 3 раза в день.
Себорейная экзема. При этом шелушащаяся сыпь с образованием корочек поражает области с большим числом сальных железок: грущиеся нежные складки кожи, лицо, сгибы конечностей и скальп («колыбельная шапочка» у новорожденных). Для удаления «колыбельной шапочки» показаны мягкие кератолитики (1 % серы и 1 % салициловой кислоты в виде крема на водорастворимой основе). Их накладывают 3 раза в неделю на ночь, а на следующее утро смывают с шампунем. Взрослые могут пользоваться более «сильными» препаратами (5 %). Для смазывания поражений вне области скальпа целесообразно использовать «слабые» местные стероиды.
Предупреждение экземы у младенцевРекомендации по ведению младенцев, у которых можно ожидать
возникновение экземы (при четком семейном анамнезе):
• Пропагандируйте вскармливание молоком матери.
• Ограничьте поступление аллергенов с молоком матери, для чего женщина не должна употреблять молочные продукты, яйца, рыбу, арахис и соевые бобы [1]. Кормящая мать ежедневно должна дополнительно получать кальций (4 г внутрь). Убедите ее, что в целом эта диета вполне адекватна.
• Если грудное вскармливание по какой-либо причине невозможно, многие пытаются использовать соевое молоко (например, Wysoy®), но это не всегда целесообразно [1]. Наиболее тщательно проведенные «слепые» контрольные испытания показали, что значительно лучшей альтернативой в таких случаях является молоко, в котором протеин (казеин) гидролизован (например, Nutramigen®) [1].
Кожные болезни
Оксфордский справочник для клиницистов
Инфекционные поражения кожиПоверхностные грибковые инфекции. Грибы относятся к эукариотам (они имеют более одной хромосомы) с дифференцированным ядром и ригидной полисахаридной клеточной оболочкой. Они гетеротрофы (расходуют в процессе жизнедеятельности органические субстанции) и не обладают способностью к фотосинтезу. Клетки грибов образуют гифы, из которых формируется мицелий. В результате фрагментации гифов получаются артроспоры. С точки зрения возникновения микозов наибольший интерес представляют 5 родов грибов: Microsporum, Epidermophyton, Trichophyton, Candida и Malassezia. Первые три вида грибов — это плесневые грибы, они ответственны за 90 % всех грибковых кожных инфекций, которые иногда называют дерматомикозом или дерматофитией (или tinea). Наличие протеолитических ферментов позволяет грибам инвазиро-вать кожу, волосы и ногти. Грибковые инфекции чаще всего поражают следующие области: паховые (tinea crusis), стопы (tinea pedis), ногти (tinea unguinum), голову (tinea capitis — в Великобритании встречается редко). Microsporum canis (в основном распространяется кошками) инфицирует любые участки кожи человека и является зоофильной формой, обычно вызывает более острые инфекции, чем другие дерматофиты, например Т. rubrum (поражает все области); Т. mentagrophytes (стопы и ногти), Т. violaceum и S. verrucosum (скальп); Е. floccosum (пах и стопы) и М. audoninii (скальп). Пораженные зоны представляют собой четко ограниченные красные участки кожи с нежными чешуйками, они имеют тенденцию «очищаться» в центре, в результате чего образуются характерные кольцевидной формы очаги поражения.
Дрожжи — это одноклеточные грибы, которые размножаются почкованием. Дрожжи диморфны, вот почему они также могут продуцировать гифы (что зависит от окружающих условий). Pityrosporum orbiculase (также называемые Malassexia furfur) — это липофильные дрожжи, которые вызывают отрубевидный (разноцветный) лишай. При этом на коже туловища образуются слегка шелушащиеся пятна красно-коричневого цвета. Очаги поражения нередко бывают белого цвета на коже представителей негроидной расы и коричневыми — на коже лиц белой расы. Candida albicans является оппортунистом кожи: всегда присутствует на ее поверхности и всегда готова к агрессии. Излюбленные места для роста этого вида дрожжей — слизистая оболочка полости рта, влагалища, околоногтевое ложе (это проявляется хроническим паронихием), межпальцевые складки, а также под молочными железами. Поражения имеют красный цвет, склонны к образованию чешуек и сателлитных папул.
При эпидермофитии стопы пораженные участки сильно зудят, кожа между пальцами мацерирована, покрыта трещинами. Заболевание может быть вызвано не только грибами рода Candida, но также и Т. mentagrophytes или Т. rubrum наряду с участием различной бактериальной флоры (главным образом грамположительной).
Диагноз. При микроскопии кожных соскобов и при культивировании обнаруживают гифы гриба. Кератин в мазке растворяется, если выдержать последний в 20 % растворе КОН в течение 15 мин (раствор можно слегка подогреть). Мазок можно окрасить обычными чернилами. Во всяком случае это наилучший способ демонстрации М. furfur.
Лечение. При многих грибковых инфекциях эффективна мазь, содержащая 6 % бензойной и 3 % салициловой кислоты, но в настоящее время она вытесняется местно применяемыми имидазолами (например, 1 % клотримазол в виде крема). Гризеофульвин активен лишь против дерматофитов. При поражении ногтей его назначают по 500 мг/сут внутрь в течение не менее 6 мес (взрослым). Если ногти деформированы и болезненны, то может быть применен крем на водорастворимой основе, содержащий 40 % мочевины; при наложении окклюзивной повязки сроком на 10 дней удается безболезненно удалить пораженные ногти. Ключевой фактор в лечении парони-хия — это содержание очага поражения в сухом виде.
Бактериальные инфекции. Corynebacterium minutissimum вызывает специфическое поражение паховых областей (эритразма), сходное с таковым, обусловленным tinea cruris, но участки поражения при этом не приподняты и без пузырьковых элементов. Поражение проходит после недельного применения эритромицина (например, по 250 мг каждые 6 ч внутрь в течение 1 нед).
Фолликулит. Характеризуется возникновением отдельных пустул в волосяных фолликулах. Заболевание может быть вызвано как бактериями, так и химическими агентами. В таких случаях следует попробовать эритромицин по 250 мг каждые 6 ч внутрь (взрослым).
Фурункулез. В результате инфицирования стафилококком в волосяных фолликулах образуются фурункулы, которые сливаясь, формируют карбункул.
Лечебные мероприятия: прежде всего необходимо исключить сахарный диабет; гной нужно удалять.
Рожистое воспаление. Этот стрептококковый целлюлит часто локализуется на лице, вызывая лихорадку и гриппоподобные симптомы. Пораженная кожа при этом красная и отечная («кожура апельсина»). В таких случаях начинайте лечение пенициллином — один флакон «Триплопена®» (Triplopen®) внутримышечно, затем можно назначить пенициллин V по 500 мг каждые 4 ч внутрь (взрослым). В отношении импетиго см. с. 714.
Вирусные инфекции: Herpes zoster (с. 604); контагиозный моллюск (это скопления «перламутровых» папул с втяжением в центре; заболевание вызывается ДНК-содержащим вирусом, лечение: проколоть палочкой для коктейля с небольшим количествам фенола на ее конце); бородавки.
БородавкиОни возникают в результате инфицирования эпидермальных клеток вирусом человеческой папилломы (HPV), попадающим на кожу. Источником заражения могут служить теплые влажные полы или полотенца. Обычные бородавки (HPV-2) — это круглые папулы с неровной «роговой» поверхностью. Простые бородавки (HPV-3) меньших размеров, плоско расположены в коже. Бородавки иа подошвенной поверхности стопы еще известны как verrucas (HPV-4 или HPV-1) — это глубокие болезненные подошвенные бородавки, иногда называемые также «мирмецией». Многочисленные бородавки могут объединяться, образуя мозаичную бородавку (HPV-2). Генитальные бородавки (HPV-6, И, 16, 18), называемые остроконечными кондиломами, часто располагаются иа ножках. Многие бородавки регрессируют спонтанно (благодаря механизмам клеточного иммунитета), и у 20 % людей они исчезают в течение 3 мес. Так что многие пациенты с бородавками не нуждаются ни в каком лечении. У больных с саркоидозом или аутоиммунными заболеваниями бородавки сохраняются гораздо дольше.
Лечение может понадобиться лишь в том случае, если бородавки не подвергаются обратному развитию. Эффективно применение салициловой кислоты, например, в виде 12 % коллодия. Его следует применять с осторожностью, чтобы не повредить окружающую здоровую кожу. Цель лечения при этом состоит в удалении поверхностных ороговевших слоев кожи и разрушении лежащего под ними эпидермиса. Альтернативными методами лечения являются воздействие лазером, криотерапия, кюретаж и электрокоагуляция, но вряд ли они более эффективны. Хирургического иссечения бородавок следует избегать, так как впоследствии на коже остаются рубцы. В отношении аногенитальных бородавок — с. 48. Простые бородавки лучше не трогать, в то время как при мозаичных бородавках часто требуется продолжительное лечение, но даже после этого могут оказаться рефракторными к общепринятой терапии. При резистентных к лечению бородавках показано использование ретиноида (один из кератолитических препаратов) или введение внутрь бородавки интерферона или блеомицина (это может делать только специалист).
Угри обыкновенныеУгри обыкновенные (aene vulgaris) это папулопустулезные очажки воспаления, локализующиеся на лице и туловище. Они очень распространены среди подростков (поражаются до 90 % подростков). Угри возникают вследствие гиперпродукции кожного сала и блокады протоков сальных желез. Характерный внешний вид первичного поражения при угрях — комедона (черный угорь) — наличие черной головки, объясняется присутствием меланина, а не грязи. Акне андрогенозависимы. Колонизация Propionibacterium acnes, по-видимому, является важным фактором в их развитии. Заживление может происходить с образованием рубцов и рубчиков, но могут появ-ляться даже келлоидные рубцы (т.е. рубцы с избыточной соединительной тканью), что порой очень портит лицо. А если учесть, в каком молодом возрасте возникают угри, то очевидно, что даже сравнительно небольшие косметические нарушения со стороны лица могут стать большой помехой в жизни больного. Такие пациенты нуждаются в понимающем и сочувственном отношении к ним лечащего врача. Контакт врача с больным хорошо начать с рассеивания некоторых мифов, которые образовались вокруг акне: например, что появление угрей обусловлено грязью и отсутствием гигиенических навыков, что такие больные редко моются и что им не следует употреблять шоколад или жирную пищу.
Нерезко выраженные угри можно лечить аппликациями 5—10 % геля или крема бензоилпероксида или 2 % крема с салициловой кислотой. В более тяжелых случаях можно попытаться провести 6-ме-сячный курс лечения окситетрациклином (по 250 мг каждые 12 ч внутрь) или эритромицином (по 250 мг каждые 12 ч также внутрь). Антиандрогены могут оказаться полезными у женщин (например, ципротерон-ацетат— 2 мг/сут внутрь с 5-го по 26-й день менструального цикла) в комбинации с этииилэстрадиолом по 35 мкг в виде препарата «Дианетт»® (Dianett®). Больных с тяжелыми кистозными акне целесообразно госпитализировать для лечения изотретиноином (при условии, что печеночные функциональные тесты и содержание липидов крови в норме). Изотретиноин оказывает тератогенное действие.
кожиПлоский лишай (lichen planus). Поражение представляет собой зудящую папулу неизвестного происхождения, которая может возникнуть в любом возрасте (однако заболевание редко встречается у очень молодых или очень пожилых людей). В типичных случаях это фиолетово-розоватая папула диаметром 2—5 мм, с плоской верхушкой, на которой бывают видны белые полоски, известные как стрии Уикхема. Поражение может локализоваться на запястьях, сгибательных поверхностях предплечий, половых органах, в области поясницы, на щиколотках. Поражение может иметь линейную форму, располагаясь по следу линейной травмы (феномен Кебнера). На головке полового члена эти поражения выглядят как кольцевидные образования белого цвета, а на слизистой оболочке полости рта — как кружевные полоски с гладкой поверхностью. Заболевание это обычно само по себе проходит в течение года. Если больному по какой-либо причине необходимо лечение, можно попробовать крем с бетам етаз она валерианатом (или соответствующие таблетки).
Гемангиомы. Пиогенная гранулема — это приобретенная гемангио-ма, имеющая вид красной папулы, очень легко кровоточащая. Лечение: электрокоагуляция. Неву с в форме малины — это гемангиома, появляющаяся вскоре после рождения. Она может достигать довольно значительных размеров. Лечения не требуется, так как эта гемангиома регрессирует сама по себе.
Розовый лишай. Поражения в виде розовой сыпи овальной формы возникают у лиц молодого возраста на коже грудной клетки весной или осенью. По направлению к центру в этих элементах обнаруживается шелушение, а длинные оси элементов сыпи направлены в одну сторону, т.е. они как бы выстроены в линию. Диагноз подтверждает рассказ больного, что заболевание началось с появления отдельного пятна, которое начало шелушиться и уплотняться. Иногда это пятно называют геральдическим (т.е. возвещающим начало), а настоящая сыпь появляется примерно через 2 нед. Заболевание проходит само по себе, этиология его, возможно, вирусная.
Угри розовые. Это синдром гипертрофированных сальных желез с расширением кожных кровеносных сосудов, поражается только лицо. Заболевание может начаться с коротких приступов покраснения лица. Затем возникают симметричные телеангиэктазии, папулы и пустулы. Они не имеют формы акне. Причина заболевания неизвестна. У мужчин кожа часто утолщается, это может вызвать грубые разрастания в области носа (ринофима), что иногда требует удаления участка кожи лица. Могут иметь место также блефарит, конъюнктивит и васкуляризация роговицы.
Лечение. Окситетрациклин (250 мг каждые 12—24 ч внутрь за час до еды) в течение многих месяцев. Можно применить и метронидазол по 200 мг каждые 12 ч внутрь — это альтернативный метод лечения (при этом надо избегать употребления алкоголя).
Выпадение волос (алопеция). Тотальная алопеция означает потерю всех волос в данной специфической области (например, на скальпе). Общая алопеция — это потеря волос на коже всего тела. Если кожа нормальная, то причиной может быть гнездная алопеция (выпадение волос на скальпе отдельными участками). Характерны короткие и ломкие волосы (они становятся похожими на восклицательный знак). При этом в дальнейшем рост волос начинается спонтанно. Другие причины; возникновение нормальной лысины у мужчин (если то же происходит у женщин, то следует подумать о повышении в крови концентрации андрогенов, например, при болезни Кушинга, опухолях надпочечников или поликистозе яичников), заболевания щитовидной железы, пернициозная анемия, гипопитуи-таризм, стрессы, применение цитотоксических препаратов, антикоагулянтов; дефицит железа в организме.
Если кожа при этом белая и атрофичная (алопеция с рубцеванием), то следует подумать о системной красной волчанке, плоском лишае, локализованной склеродермии, травме, облучении.
Удовлетворительного лечения нет. Были попытки применения 2 % раствора миноксидила, но при этом начинал расти лишь легкий пушок, а не настоящие волосы, да и рост пушка прекращался при прекращении лечения [1].
Пузыри (буллы, волдыри). Буллы — это большие пузыри (диаметром более Ї см).
Причины • Укусы насекомых (при этом обратите внимание на целые группы пузырей, в центре каждого из которых имеется точечка).
• Лекарственно-опосредованная фоточувствительность (фенотиазины, сульфаниламиды, тиазиды).
• Фиксированные реакции на лекарственные препараты (такой пузырь всегда находится в той же стадии развития при возникновении реакции на лекарственный препарат, например реакция на салицилаты, барбитураты или хинидин).
• Дисгидроз (зудящий дерматит с образованием пузырьков на ладонной поверхности кистей — протекает доброкачественно).
• Герпетиформный дерматит (резкий кожный зуд, пузыри группируются на коленях, локтях, скальпе, плечах). Часто наблюдается на фоне целиакии. Лечение: дапсон.
• Синдром Стивенса—Джонсона — образование пузырей на слизистых оболочках в сочетании с мишеневидными поражениями ладоней с буллой в центре. Как правило, это генерализованное системное заболевание; для лечения может потребоваться перо-ральный прием кортикостероидов. Причины: вирусные инфекции, прием сульфаниламидов.
• Пузырчатка (pemphigus) — при этом аутоиммунном заболевании образуются антитела к мембране эпидермальных клеток. Пузыри поверхностные и легко разрываются. Часто присоединяется вторичная инфекция. Необходима помощь специалиста. Лечение; преднизолон (100 мг/сут внутрь).
кожи• Пузырчатка неакантолитическая (pemphigoid) — при этом заболевании антитела направлены против базальной мембраны. Буллы глубокие и менее подвержены разрывам. Лечение: преднизолон (60 мг/сут).
• Другие причины: ожоги, обморожения, мозоли от трения, контактный дерматит.
Кожные болезни
Оксфордский справочник для клиницистов
Трофические язвы нижних конечностей вследствие нарушения венозного оттока («гравитационные» язвы)«Гравитационные» язвы нижних конечностей развиваются вторично, в ответ на повышенное венозное давление, что в свою очередь связано с недостаточностью «мышечного насоса» в голенях. При этом фибриноген диффундирует из кровеносных сосудов и окутывает их как бы манжеткой, тем самым препятствуя адекватной окси-генации тканей. Сначала появляется воспалительное красное пятно, оно начинает чесаться, шелушиться, становится сальным и пигментированным гемосидерином. Затем его поверхность трескается и образуется язва. В случае заживления такая язва проходит стадию образования грануляционной ткани. Она красна, блестяща, имеет неровную поверхность и образована макрофагами, фибробластами и сосудами. Затем начинается рост новой кожи. Такие язвы встречаются примерно у 1 % населения. «Гравитационные язвы» обычно локализуются в области медиальных лодыжек и характеризуются хроническим течением: по истечении года остаются незаживающими 40% таких язв, а по истечении более 5 лет — около 10%.
Другие причины язв голеней. К таким причинам могут быть отнесены заболевания артерий, серповидно-клеточная анемия, сква-мозно-клеточный рак (с. 720), тропическая гранулема, узелковый пе-риартериит, лекарственные сыпи.
Мероприятия общего порядка. Прежде всего следует уменьшить гипостаз путем мышечной нагрузки на голень, а при отдыхе ногу следует держать в приподнятом положении (при этом пятка должна находиться выше бедра). Помогают также эластичные чулки (с. 740). Язва должна пребывать во влажной атмосфере — это ускоряет ее заживление (она должна быть под повязкой, однако при этом надо избегать возникновения мацерации и целлюлитов, что достигается частой сменой повязки, например каждые 12—24 ч). Если использовать проницаемые повязки, которые допускают испарение, менять их можно реже. Экссудат, находящийся в ложе язвы, способствует ее заживлению. К сожалению, как правило, происходит бактериальная колонизация, но это не мешает заживлению, если только бактериальным агентом не является Pseudomonas aeruginosa. Подтверждений тому, что пропитывание повязки антисептиком способствует лучшему заживлению язвы, мало, а повязки с гипохлоритом могут быть даже противопоказаны. При очищении поверхности язвы во время перевязок надо стараться не повреждать новый эпителий.
Повязки. • Простая абсорбирующая повязка (например, «неприлипающая» повязка Melolin® — накладывается блестящей стороной вниз) — это основа лечения таких язв, по крайней мере до тех пор, пока в литературе не появятся сообщения о преимуществах новых, но более дорогостоящих повязок, которые мы рассматривали ниже.
• Окллюзивная повязка ± с абсорбирующей и очищающей способностью, например Geliperm® (это полиакриламидный гидрогель, проницаемый для солей и белка, но не для бактерий); Synthaderm® (это полиуретановая пена, гидрофильная с одной стороны и гидрофобная с другой, через нее происходит испарение; считается, что она препятствует инфицированию язвы, и, кроме того, она не прилипает.
• Полупроницаемая повязка (например, Op Site®)— это полиуретановая повязка, причем обратная ее сторона прилипает к нормальной окружающей коже. Такая повязка проницаема для газов, но не для бактерий. Под ней, однако, скапливается экссудат.
• Полупроницаемая окклюзивная повязка с добавлением медикаментов («Calaband®», Viscopaste РВ7®) содержит антисептики. Используется с эластичным чулком нужного размера.
• Санирующие агенты, например декстраномер (Debrisan®). После очищения раны положите марлевую салфетку на ложе язвы и прикройте сверху слоем шариков декстраномера, а сверху положите повязку. Такую повязку следует сменить до того, как шарики декстраномера полностью пропитаются выделениями из раны. Эти «шарики» удаляют бактерии и экссудат из раны по принципу капилляров. В контролируемых исследованиях такая повязка оказалась лучше других.
• Повязки Тулле, импрегнированные парафином (Jelonet®), или антисептиком (Bactigras®), или антибиотиком (Fucidin intertulle®). Такие повязки не прилипают, не высыхают, но их требуется часто менять. Использование повязок, импрегнированных антибиотиками, может повести к образованию в ране резистентных к антибиотикам бактерий.
Кожные трансплантаты «на кончике иглы». После местной анестезии передней поверхности кожи бедра кончиком иглы, надетой на шприц, приподнимают участки кожи диаметром 0,2—0,5 см и отделяют их скальпелем. Кусочки этой кожи затем переносят на поверхность язвы и покрывают неприлипающей повязкой.
Эластичные чулки, выполняющие поддерживающую функциюВ настоящее время в Великобритании эластичные чулки выписываются врачами в соответствии не с видом пряжи, а с выработкой. По этому признаку их можно разделить на 3 класса [I].
Класс I (старое название: легкая эластичная пряжа). Компрессия на уровне щиколоток равна 14—17 мм рт.ст.; в середине голени — менее 80 % от этой величины; на бедре — менее 85 % таковой на уровне голени. Таким образом, компрессия является градуированной. Такие чулки применяют при венозной недостаточности. Цель: вернуть венозную кровь путем компрессии поверхностной системы вен в кровоток системы глубоких вен.
Показания: варикозное расширение вен на ранней стадии развития, а также при беременности.
Виды чулок: с захватом бедра (Т); ниже колена (К); с вязаной пяткой и открытыми пальцами стопы (О); с закрытыми пальцами стопы (С); с открытыми пятками — их нет в продаже.
Расцветка: «Tan»™0: Duomed®; норкового цвета, медового цвета или черные; <<TKC>>Lastosheer Class I Stocking®; цвета утренней зари: <<TO>)Lastofme®.
Класс II (давление на уровне щиколоток 18—24 мм рт.ст.; на уровне голени — менее 70% такового на уровне щиколоток; на уровне бедра — менее 90 % такового на уровне голени).
Показания: варикозное расширение вен средней тяжести; при лечении язв нижних конечностей, не очень выраженные отеки, варикозное расширение вен при беременности.
Виды чулок: закрывающие бедро («Т»), ниже колена («К»), с открытыми пальцами стопы («О»); с закрытыми пальцами стопы («С»).
Расцветка: цвета зари, меда или черные: ttTKC>>Lastosheer Class II Stocking®; бежевые: *TOwLastoyarn Men’s Thgh®; телесного, персикового цвета, серые: *ТСь Supreme Comfort N 414®.
Класс III (давление на уровне лодыжек 25—35 мм рт.ст.; на уровне середины голени — менее 70 % такового на уровне лодыжек, на бедре — менее 70 % такового на уровне голени).
Показания: резко выраженное варикозное расширение вен, посттром-ботическая венозная недостаточность, сильно выраженные отеки; язвы голеней.
Виды чулок: закрывающие бедро, ниже колена с вывязанной пяткой, с открытыми («О») или закрытыми («С») пальцами стопы. Пятка может быть открытой (0) или закрытой (¦).
Расцветка: Tan0*: «Duomed»; светлые: °*Eesilite®; нейтральный: 00Lastotread®. Все эти эластичные чулки могут быть длиной как до паха, так и до колена.
Проведение необходимых измерений. Измерьте сантиметровой лентой самую тонкую часть у щиколоток, самую полную часть на середине голени и окружность середины бедра. Почти 80 % пациентов можно подобрать чулки в соответствии с таблицей, приведенной ниже.
Показатели основных размеров эластичных чулок (Duomed®; Medi UK).
Лодыжка Голень Бедро Лодыжка Голень Бедро
Малый размер, см Самый большой размер, см
25—27 36—42 54—68
Сверхбольшой размер, см 28—30 40—46 60—74
19—21 28—34 42—56
Средний размер, см
22—24 32—38 48—62
Нужно произвести все эти измерения для того, чтобы приобрести соответствующие чулки всех трех классов (и только так необходимо поступить при «прописывании» чулок I и II класса с открытой пят-
кой [2]).
Выписывание врачом эластичных чулок. Врач обозначает длину и число чулок (не пар!) и их класс. Прочие варианты могут быть оставлены на усмотрение пациента. Работник аптеки может также произвести соответствующие измерения.
Проблемы, возникающие при этом. Надевать чулок довольно трудно. Если предварительно надеть резиновые перчатки, то справиться с чулком станет легче, как это бывает при первом надевании нейлонового чулка. Эластичные чулки следует 2 раза в неделю мыть теплой, но не горячей водой: это продлевает жизнь чулка (но не выжимайте их выкручиванием!).
> Наличие ишемии конечности служит противопоказанием для использования эластичных трикотажных чулок.
Чесотка. Вызывается клещом (Sarcoptes scabei), принадлежащим к паукообразным насекомым (он имеет восемь ножек). Характерные зудящие «ходы» в коже прорывает лишь самка. Размеры самки клеща примерно З х 4 мм, и за день она «прорывает» ход длиной 2 мм (личиночные формы внедряются в кожу, но ходов не делают). В прорытый в течение 4 дней ход самка откладывает яйца. Довольно часто заболевание распространяется среди женщин (при этом частота вторичных, повторных атак заболевания составляет примерно 38 %). Наиболее подвержены заболеванию лица моложе 45 лет. Ведущими симптомами являются ночной кожный зуд и появление папулезной сыпи (например, на коже живота, медиальной поверхности бедра) и наличие «ходов».
Инкубационный период составляет около 6 нед (за это время возникает сенсибилизация к выделениям клещей или их слюне). Излюбленными местами для прорывания клещами ходов являются меж-пальцевые складки кожи и сгибательная поверхность запястий (это отмечается более чем в 85 % случаев). Поражения на половом члене имеют вид красных узелков. Здесь ходы не имеют линейной формы и достигают в длину 3—15 мм. Они при этом лучше прощупываются, чем просматриваются [1].
Диагноз. Попытка раздразнить клеща с использованием иглы для микроскопических исследований (х |0), чтобы он выбежал из своего хода, часто оказывается неудачной, но если на участок поражения капнуть растительное масло, то с помощью нескольких скребущих движений скальпелем можно получить микроскопически видимые частицы каловых масс и яйца клеща.
Дифференциальный диагноз. Любой зудящий дерматоз (с. 714).
Лечение [2]. > Необходимо лечить «всю квартиру», где проживает такой больной. Членов семьи следует снабдить письменной инструкцией, например, такого содержания. • Все должны принимать теплую ванну, при этом повсеместно намыливая кожу.
• Ногти и межпальцевые промежутки тереть жесткой щеткой. После ванны тщательно вытирать полотенцем все тело.
• Следует применять 0,5 % жидкость с малатионом (Melathion), например Derbac-M®, а при беременности сроком менее 6 мес 25 % моносульфирам в метилированном спирте (1 часть этой жидкости разводится в 3 частях воды). Обрабатывать кожу следует, начиная с шеи и до стоп (а у детей моложе 2 лет надо обрабатывать и голову). Помните, что надо «выкрасить» все участки тела, включая подошвы.
• Через 24 ч надо все смыть. Если вы вымыли руки до этого времени, то снова намажьте те участки, которые вы мыли.
• Используйте по возможности новые наволочки и простыни.
• В процессе лечения в течение 2 нед кожный зуд может усиливаться, так что пользуйтесь успокаивающими примочками.
• Некоторые предупреждения: > следите, чтобы брызги жидкости не попадали в глаза; V жидкость с моносульфирамом легко воспламеняется; > во время применения моносульфирама нельзя употреблять алкоголь.
Другие методы лечения: применение линданового раствора или крем (1 % гамма-бензенгексахлорид). Противопоказания: не применять детям моложе 1 мес и беременным женщинам.
Головные вши (Pediculosis humonus capitis). Это кровососущая вошь длиной около 3 мм, прикрепляется к основанию волос. Гниды (маленькие контейнеры, содержащие яйца вшей, плотно приклеены к волосам). Вторичная инфекция может вызвать импетиго или фурункулез.
Лечение. Применяются примочка с малатионом (0,5 % раствор в алкоголе). Ее втирают в сухие волосы, расчесывают их, просушивают, а через 12 ч волосы моют.
Лобковые вши (Phthiriasis pubus). Вши могут селиться в волосах бровей, ресниц, подмышечной области и лобка. Эти вши могут передаваться при половых сношениях.
Лечение. Применяется описанная выше примочка с малатионом на все пораженные области, включая бороду и усы.
Укусы блох (Pulicidae). Блохи не только кусаются, но распространяют такие заболевания, как чума, тиф, Ку-лихорадка и листериоз. У наших любимых домашних животных, которые как раз и распространяют блох, может не быть зуда. Лечение: местно антипуритики и спрен, содержащие антихолинэстеразу (например, Nuvan Staykil®), для уничтожения блох в коврах и постельном белье.
Глава 9. Ортопедия и травмаТравмы у детей 827
Несчастные случаи и их предупреждение 828 Несчастные случаи — статистические данные 830
Осложнения, связанные с переломами 854 Травма плеча и руки 856 Переломы в области локтя и предплечья 858 Переломы и вывихи в области запястья 860 Повреждения кисти 862 Переломы кисти 864 Переломы костей таза 866 Повреждения тазобедренного сустава и бедренной кости 868 Повреждения нижней части ноги 870 Переломы и растяжения в области голеностопного сустава и стопы 872
> > Повреждения головы 874 У У Повреждения лица и
шеи 876
У^ Травмы живота 880
Повреждение нервов и артерий 882 Дерматомы 884 Повреждения плечевого сплетения 886 У У Повреждение спинного мозга —день первый 888 Повреждение спинного мозга — функциональная ана* томия 890 Повреждения спинного мозга и мочевой пузырь 892 Повреждение спинного моз-
Большая катастрофа
900
902
894 Утопление
Огнестрельные ранения и
проникающие поврееде-
896 ния
896
904
Укусы животных, насекомых и попадание инородных тел
га— физиотерапия и выхаживание больного
Нуледается ли пострадавший в рентгенологическом обследовании?
Обычные небольшие проце
906
дуры
898
См. также соответствующие страницы в других главах. Почти каждое заболевание общемедицинского или хирургического профиля, начиная от острого живота и заканчивая опоясывающим герпесом, может оказаться причиной обращения больного к врачу скорой помощи. Поэтому почти каждая страница в этой книге и в очень близком ей по характеру «Оксфордском справочнике по клинической медицине» имеет прямое отношение к врачу, оказывающему помощь пострадавшим.
Обратите внимание: об отравлении детей — с.330—334.
> В данной главе детально описаны вопросы лечения при многих заболеваниях, но мы предполагаем, что не очень опытный врач скорой помощи не станет предпринимать ответственного лечения без соответствующего присмотра более опытных специалистов. Начинающему врачу крайне важно заручиться такой поддержкой или тотчас же при первом обращении к нему больного, или, если позволяют обстоятельства, при посещении больным на следующий день соответствующей дежурной клиники. Значение такой взаимопомощи трудно переоценить.
Основы ортопедического обследования больногоОсмотр, сравнение, измерения, пальпация, исследование подвижности и рентгенологическое исследование
Два определения:
вальгусная деформация — часть конечности дистальнее деформации отклоняется под углом кнаружи от средней линии;
варусная деформация — часть конечности дистальнее деформации отклоняется под углом по направлению к средней линии.
ШеяОбследование. Необходимо обратить внимание на общее положение шеи и на болезненность ее костных образований. Важно исследовать подвижность шейного отдела: сгибание и разгибание (главным образом в атлантоокципитальном сочленении), ротацию (атлантоаксиальное сочленение) и латеральное сгибание (зависит от шейного отдела позвоночника в целом). Чаще всего нарушается ротация. Производится осмотр верхних конечностей для выявления в них мышечной слабости, зависящей от поражения нервных корешков [отведение плеча — С5; сгибание локтя —С5 6; разгибание локтя — С6 7; разгибание запястья — С6 7, сгибание запястья — С7 ^сжимание кисти в кулак и растопыривание (отведение пальцев с сопротивлением) — Т,]. Исследуются рефлексы: с бицепса — С5 6, с супинатора— С5 6; с трицепса — С7. Схема дерматомов представлена на с. 884. В случае подозрения на компрессию спинного мозга необходимо исследовать нижние конечности для выявления соответствующих симптомов (с. 748).
Спастическая кривошея. У взрослого человека спастическая кривошея может возникнуть внезапно. Появляется резкая боль в шее, она становится фиксированной в определенном положении, что обусловлено спазмом трапециевидной или грудино-ключично-сосцевид-ной мышцы. Обычно это состояние проходит само по себе, но облегчение могут принести тепло, осторожные манипуляции на шее, ношение жесткого воротника, мышечные релаксанты и аналгезия.
Кривошея младенцев. Это состояние является результатом повреждения во время родов грудино-ключично-сосцевидной мышцы. У маленьких детей в возрасте от 6 мес до 3 лет заболевание проявляется тем, что голова наклонена в сторону (на пораженной стороне ухо приближено к плечу). На пораженной же стороне рост лица замедляется, в результате чего отмечается некоторая асимметрия лица. На ранних стадиях в области пораженной мышцы обнаруживается опухолеподобное образование. Если эти признаки довольно устойчивы, то могут оказаться эффективными физиотерапевтические21 процедуры, направленные на удлинение пораженной мышцы. При лечении в более поздние сроки осуществляют рассечение (разделение) мышцы в ее нижнем конце.
Шейное ребро. Врожденное развитие реберного отростка VII шейного позвонка (CVII) часто протекает бессимптомно, но может вызвать сдавление верхней апертуры грудной клетки. Подобные же симптомы, но без демонстрации анатомических нарушений называются синдромом лестничной мышцы или синдромом первого ребра. При компрессии верхней апертуры грудной клетки сдавливаются самая нижняя ствола тела плечевого сплетения (с. 886) и подклю
чичная артерия. Пациент может ощущать боли и онемение в кисти и предплечье (часто на ульнарной стороне); отмечаются слабость в мышцах кисти и их атрофия (тенара или гипотенара). Пульс на лучевой артерии бывает ослабленным, а предплечье — цианотичным. При рентгенологическом исследовании устанавливается наличие шейного ребра. При артериографии находят сдавление подключичной артерии. С помощью физиотерапии (лечебной физкультуры) возможно увеличить силу мышц, поднимающих плечевой пояс, что смягчает симптоматику, но все же может потребоваться удаление шейного ребра.
Пролапс межпозвоночного диска. Чаще всего пролабируют диски между Cv—CVI и CVI—CVII. Протрузия (выпячивание) их в центральном направлении может вызвать симптомы сдавления спинного мозга (с. 748; необходима консультация нейрохирурга). Заднелатеральная протрузия может привести к фиксированности шеи, боли, иррадиирующей в руку, слабости мышц, соответствующих данному нервному корешку, и резкому снижению рефлексов. На рентгенограммах шейного отдела позвоночника отмечается уменьшение высоты пораженных дисков. Лечение осуществляется с помощью нестероидных противовоспалительных препаратов (НСПВП) и воротника, поддерживающего голову. По мере стихания болей с помощью физиотерапевтических мер можно восстановить подвижность шеи22.
Шея и компрессия спинного мозгаШейный спондилез. (Остеоартрит шейного отдела позвоночника.) Дегенеративные изменения в межпозвоночных дисках шейного отдела позвоночника обычно начинаются раньше, чем поражения задних межпозвоночных суставов. Чаще всего поражаются диски между Cv—Сур CVI—Cvu, С™—Тг Высота соответствующих дисков уменьшается. Остеофиты образуются в центральных и задних суставах позвонков с распространением выпячиваний в межпозвоночные отверстия (и, следовательно, с поражением шейных межпозвоночных нервов). Иногда центральные остеофиты могут сдавливать спинной мозг. Обычными симптомами при этом является боли в шее, тугоподвижность шеи, боли по ходу затылочного нерва с распространением на голову, боли в плече, парестезии в кистях. Мышечная слабость нехарактерна. При осмотре больного отмечается ограниченная подвижность шеи, сопровождающаяся хрустом; как правило, отмечается снижение соответствующего сухожильного рефлекса. Сенсорной и моторной недостаточности обычно не бывает. Изменения на соответствующих рентгенограммах довольно плохо коррелируют с жалобами больного. Лечение обычно консервативное, так как, несмотря на то что патологические изменения носят перманентный характер, выраженность субъективной симптоматики постепенно сама по себе ослабевает. Облегчение при этом могут принести НСПВП. Больному нужно рекомендовать носить жесткий воротник днем, а ночью подкладывать под шею свернутое полотенце — назначить физиотерапевтические процедуры (тепло, коротковолновая диатермия, осторожные тракции).
Шейный спондилолистез. Это спонтанное смещение, соскальзывание верхнего позвонка с позвонка, расположенного под ним. Причины. 1. Врожденное недостаточное срастание зубовидного отростка со II шейным позвонком или его перелом. При этом череп, I позвонок и зубовидный отросток соскальзывают вперед на II шейный позвонок. 2. Воспалительное размягчение поперечной связки
I шейного позвонка (например, в результате ревматоидного артрита или как осложнение носоглоточной инфекции, при этом С, соскальзывает вперед по Си). 3. Нестабильность в области указанных позвонков, связанная с травмой. Наиболее важным последствием указанного спондилолистеза является возможность сдавления спинного мозга. В лечении используются тракция, иммобилизация с помощью гипсового «жакета», артродез соответствующих позвонков.
Компрессия спинного мозга. Сдавление спинного мозга могут вызвать смещение или спонтанный перелом («оседание», коллапс) позвонка, пролапс диска, локальная опухоль или абсцесс. Корешковая боль (с. 758) и двигательные расстройства в нижележащем мотонейроне возникают обычно на уровне поражения с расстройствами вышележащего моторного нейрона и сенсорными расстройствами ниже уровня поражения (спастическая слабость, оживленные рефлексы, плантарное отклонение стоп кверху, потеря координации, нарушение позиционного чувства в суставах, нарушение вибраци-
Оксфордский справочник для клиницистовонного чувства, температурной и болевой чувствительности). Анатомические особенности спинного мозга таковы, что чувствительность его заднего столба (ощущение легкого прикосновения, позиционное чувство в суставах, вибрационное чувство) обычно нарушается на стороне поражения, а перерыв проведения в спиноталамическом тракте нарушает болевую и температурную чувствительность на противоположной стороне тела на 2—3 дерматома ниже уровня сенсорного поражения. В связи с тем, что спинной мозг оканчивается на уровне Lv компрессия на уровне этого позвонка приводит к нарушению передачи нервных импульсов (информации) в части спинного мозга нижележащего дерматома. Чтобы определить уровень поражения спинного мозга (СпМ), к номеру предполагаемого пораженного позвонка прибавьте мысленно число сегментов, соответствующее пораженным позвонкам: C„_VII: +1. T,._VI: +2. Туц-іх: +3- Тх соответствует уровень L, и Ln; Тх1—Lm и LIV, L, — сакральные и копчиковые сегменты. Поражение более низко расположенных поясничных позвонков может привести к сдавлению конского хвоста, что характеризуется мышечной болью, сенсорными расстройствами в пораженных дерматомах (если поражены нижние сакральные дерматомы, то наблюдаются анестезия половых органов, задержка мочи и нарушения дефекации). > При подобных симптомах необходима неотложная консультация невропатолога.
ПлечоОсмотр больного. Для оценки подвижности в плечевом суставе надо, придерживая нижнюю половину лопатки, определить степень ее ротации вокруг грудной клетки. По подвижности лопатки оценивается также и половина амплитуды отведения плеча. В целом от-ведение верхних конечностей оценивается по поднятию выпрямленных рук в стороны и смыканию их над головой, сгибание в плечевом суставе — по поднятию вытянутых вперед кистей вверх; разгибание — по движению локтей кзади; наружная ротация — исходное положение: локти согнуты под углом 90 ° и прижаты к туловищу, затем обе кисти двигаются в наружном направлении (норма — 80 °). Для оценки степени внутренней ротации производят следующее движение: тыл обеих кистей помещается на поясничный отдел позвоночника, после чего оба локтя движутся вперед.
Мышцы, участвующие в движении плечевого сустава.• Сгибание (движение вытянутых рук вперед): большая грудная мышца, дельтовидная, клювовидно-плечевая мышцы.
• Разгибание: дельтовидная (широчайшая мышца спины, большая грудная, большая круглая мышцы начинают разгибание, если оно совершается из положения сгибания).
• Отведение: надостная мышца (первые 15°), затем дельтовидная мышца.
• Приведение: большая грудная, широчайшая мышца спины, большая круглая, подлопаточная мышцы.
• Медиальная ротация: большая грудная, дельтовидная, широчайшая мышца спины, большая круглая, подлопаточная мышцы.
• Латеральная ротация: дельтовидная, большая, круглая, подостная мышцы.
При движении лопатки по грудной клетке участвуют мышцы.• Поднимание лопатки (пожимание плечами): мышца, поднимающая лопатку, трапециевидная.
• Опускание лопатки: передняя зубчатая, большая грудная мышцы.
• Движение лопаткой вперед (удар кулаком): передняя зубчатая, большая грудная мышцы.
• Ретракционное движение (обнять собственные плечи): трапециевидная, ромбовидная мышцы. Передняя зубчатая мышца препятствует «оттопыриванию» лопатки, если на вытянутые в стороны руки поместить груз.
Привычный вывих плеча. (О начальном вывихе плеча — на с. 856.) Обычно вывих происходит кпереди и бывает следствием травмы, даже незначительной. Подобный вывих могут вызвать также отведение и наружная ротация (например, при укладывании больного на кушетку). Капсула плечевого сустава прикрепляется к шейке лопатки, но отдалена от суставной губы. Иногда в головке плечевой кости имеется заднебоковой «зуб», который бывает виден на рентгенограмме, снятой в положении руки, ротированной медиально. Лечение: операция по Bankart (подшивают капсулу сустава к краю суставной ямки) или по Putti—Platt, при которой производят подтягивание, укорочение субкапсулярного сухожилия. Реже случается вывих кзади, при этом капсула сустава отрывается от задней поверхности шейки лопатки, зубчик головки плечевой кости располагается при этом верхнемедиально. Такой вывих плечевого сустава вызывают отведение плеча и его медиальная ротация. Лечение- подтягивание сухожилия подостной мышцы.
Следует помнить, что боль из шеи может иррадиировать по С5 в область дельтовидной мышцы, по С6, С7 и С8 — к верхнему краю лопатки, а по диафрагмальному нерву, через С3 — на ограниченный участок в области плеча.
Разрывы сухожильной манжетки (разрыв сухожилия надост-ной мышцы). Сухожилие надостной мышцы, а иногда также и расположенных рядом мышц — подлопаточной и подостной, может быть разорвано при внезапном толчке (например, при падении). Частичный его разрыв сопровождается болезненным «синдромом арки» (см. ниже). При полном разрыве отведение плеча ограничивается до 45—60 ° при условии ротации лопатки. Если же рука пассивно отводится более чем на 90 °, то в отведении начинает принимать участие дельтовидная мышца, которая и делает это возможным. Пассивно рука движется в полном объеме. Боль ощущается в верхушке лопатки и в верхней части руки. Отмечается также пальпа-торная болезненность под акромиальным отростком. Артрография выявляет сообщение между капсулой плечевого сустава и субакро-миальной бурсой. Лечение: восстановить целостность сухожилия удается лишь у лиц молодого возраста, у пожилых пациентов это получается не так успешно.
Болезненный «синдром арки». В данном случае боль возникает при отведении плеча в интервале 45—160 °. Причины болей при отведении плеча могут быть следующими. 1. Тендинит или частичный разрыв сухожилия надостной мышцы. Боль можно воспроизвести, надавливая на частично отведенную руку больного. Лечение включает в себя активные движения в плечевом суставе; прием противовоспалительных препаратов, например напроксена по 250 мг через 8 ч внутрь; инъекция стероидов, например триамцинолона ацетони-да (40 мг) и местных анестетиков в субакромиальную синовиальную сумку (бурсу).
2. Субакромиальный бурсит вызывает максимальную боль при отведении руки в интервале 30—60 °. Лечение: противовоспалительные препараты и введение в субакромиальную синовиальную сумку кортикостероидов.
3. Кальцификация манжетки сухожилия мышцы ротатора (обычно идет речь о сухожилии надостной мышцы лопатки) может вызвать болезненный «синдром арки», при этом боль может быть настолько сильной, что осмотр пораженного плеча становится невозможным. При рентгенологическом исследовании обнаруживается кальцификация манжетки ротатора. Чудодейственное освобождение от боли можно получить с помощью инъекции кортикостероидов в субакромиальную синовиальную сумку.
4. Резкий удар в область ниже акромиального отростка. Характерно усиление боли при отведении плеча в интервале 60—180 °. Облегчение могут принести НСПВП, локальные инъекции глюкокортикои-дов и физиотерапия.
5. Акромиоклавикулярный артрит. При этом возникает боль при отведении руки в интервале !20—! 80 °. При упорном течении следует подумать об эксцизии латеральной части ключицы.
Тендинит длинной головки двуглавой мышцы плеча. Боль ощущается в передней части плечевого сустава и, как правило, усиливается при форсированном сокращении двуглавой мышцы. При лечении используются НСПВП. Ослабление болей наступает также после инъекций глюкокортикоидов в сухожилие, но при этом имеется риск его разрыва.
Отрыв длинной головки двуглавой мышцы плеча. Дискомфорт появляется после поднятия тяжести или сильного толчка, при этом как будто «что-то обрывается». При сгибании руки в локте в области двуглавой мышцы возникает шаровидное образование. При сохранении функции двуглавой мышцы хирургическое вмешательство применяется редко.
Плечелопаточный периартрит («замороженное плечо»). У пожилых людей данное заболевание может возникнуть после небольшого повреждения. Боли бывают довольно сильными. Отмечается резкое уменьшение как пассивной, так и активной подвижности в плечевом суставе. Отведение руки на 90 ° невозможно. В лечении используют НСПВП, внутрисуставное введение глюкокортикоидов, физиотерапевтические процедуры, направленные на активизацию движений в плечевом суставе, и манипуляционные воздействия. Лечение может длиться 2—3 года.
ЛокотьНормальная степень разгибания и сгибания в локтевом суставе колеблется от 0 до 150 °. При согнутом локте супинация и ротация осуществляются на 90 °. Болевые ощущения в локтевом суставе и в середине наружной части руки могут быть иррадиационными, из области плечевого сустава.
Теннисный локоть. Это латеральный травматический эпиконди-лит, возникающий в результате перенапряжения сухожилия общего разгибателя, прикрепляющегося к латеральному надмыщелку плечевой кости. При этом может происходить разрыв волокон апоневроза. Боль резко усиливается при напряжении указанного сухожилия (сгибание запястья и пальцев при пронированном положении кисти). Боль ощущается на передней поверхности латерального над-мыщелка плечевой кости. Попросите больного разогнуть кисть, а затем слегка надавите на нее сверху — боль резко усиливается. Рентгенологически патологии не обнаруживают. Со временем боль обычно проходит, но инфильтрация гидрокортизона в начало сухожилия (с. 798) способствует более быстрому устранению боли и выздоровлению. Если данное мероприятие неэффективно, то целесообразно назначить больному физиотерапию. В тяжелых случаях, когда ничего не помогает, предпринимают хирургическое лечение: «отдирают» самое начало общего разгибания от кости и оставляют свободным на его должном месте — это может принести существенное облегчение больному.
«Студенческий локоть». В основе его лежит травматический бурсит, возникающий в результате давления на локти, например, при длительном чтении захватывающей книги. Возникают боль и припухлость ниже локтевого отростка. Другими его причинами могут быть септический или подагрический бурсит [в последнем случае следует искать подагрические тофи (узлы) в других местах]. Производят аспирацию жидкости из бурсы. При травматическом бурсите в полость синовиальной сумки вводят гидрокортизон. Септический бурсит должен быть дренирован.
Неврит локтевого нерва. Фиброз локтевого нерва и ульнарную (локтевую) невропатию могут вызвать остеоартритическое сужение локтевой бороздки, констрикция локтевого нерва в том месте, где он проходит позади медиального надмыщелка локтевой кости, и трение локтевого нерва в результате вальгусного локтя (часто последствия супракондилярных переломов в детстве). Больные часто испытывают неловкость при движении в кисти. Болевые ощущения часто ограниченно распространяются на мизинец и медиальную поверхность безымянного пальца. Возникает слабость мелких мышц кисти, иннервируемых локтевым нервом (мышцы, приводящей большой палец кисти; межкостных мышц; мышцы, отводящей мизинец кисти; мышцы, противопоставляющей мизинец кисти). Исследование проведения по нерву выявляет область его поражения. Лечение состоит в оперативном высвобождении ущемленного нерва и в помещении его в новый канал перед локтем.
«Вапьгусный локоть». Нормальная степень вальгусности («образующей угол») в локтевом суставе составляет 10 ° для мужчин и 15 ° для женщин. При переломах в иижнем конце плечевой кости или нарушениях ростовой площадки латерального эпифиза этот угол может увеличиться. В результате возникают локтевой неврит и остеоартрит локтевого сустава. Оба этих состояния требуют лечения.
«Варусный локоть». Эта деформация обычно возникает после неполного срастания супракондилярных переломов.
Остеоартрит локтевого сустава. Факторами риска для данного заболевания являются расслаивающий остеит и переломы с повреждением локтевого сустава. Обычно нарушены сгибание и разгибание в локтевом суставе, ротация же сохраняется. Оперативное вмешательство бывает показано редко, но если остаются болевые ощущения в латеральных отделах, то может быть произведена эксцизия головки лучевой кости. Если боли в суставе связаны с наличием «свободных тел» в полости сустава, которые к тому же временами могут блокировать сустав, то их удаляют.
Запястье и кистьКонтрактура Дюпюитрена. При этом происходят прогрессирующее утолщение и фиброз пальмарной (ладонной) фасций. Данное состояние бывает при семейной предрасположенности (аутосомно-доминантное наследование), алкоголизме, при приеме антиэпилеп-тических средств, при болезни Пейрони (фибропластической инду-рации полового члена) и при врожденной узловатости пальцев. Чаще всего поражаются безымянные пальцы и мизинцы. Как правило, контрактура Дюпюитрена двусторонняя и симметричная. Может быть поражена также и подошвенная фасция. При утолщении фас-цин возникает флексия в метакарпальных суставах. Если же в патологический процесс вовлекаются и межфаланговые суставы, функция кисти может быть совершенно нарушена. Целью хирургического вмешательства является удаление пораженной паль марной фас-цин и, следовательно, предупреждение прогрессирования заболевания. Отмечается тенденция к рецидиву заболевания и после операции. Сильно пораженные мизинцы могут быть ампутированы.
Ганглии. Эти мультилокальные припухлости (ганглий — выпячивание сухожильного влагалища) чаще всего возникают вокруг лучезапястного сустава. Они сообщаются либо с суставной капсулой, либо с сухожильным влагалищем и имеют вид гладких шарообразных припухлостей, содержащих вязкую прозрачную жидкость. Больным требуется лечение, так как ганглии вызывают местные симптомы сдавления (например, сдавливают срединный или локтевой нервы в области запястья или латеральный нерв надколенника в области коленного сустава). Сильный удар по такому образованию может его ликвидировать (традиционно ударяли семейной Библией). Оно может исчезнуть также после его аспирации иглой широкого диаметра. И, наконец, ганглии можно иссечь хирургически, однако довольно долго наблюдается их рецидив.
Синдром де Кервена. Боль ощущается над шиловидным отростком лучевой кости, там же отмечается утолщение сухожилий длинной мышцы, отводящей большой палец, и короткого разгибателя большого пальца. Боль усиливается при напряжении названных сухожилий (например, при поднимании чайника). Боль можно вызвать также форсированным сгибанием или отведением большого пальца кисти. Точная причина заболевания неизвестна, но оно часто возникает после усиленной нагрузки на указанные мышцы (например, после выжимания белья). Начальное лечение состоит в инъекции гидрокортизона вокруг этих сухожилий, а также в сухожильные влагалища. Если после лечения покоем и инъекцией гидрокортизона не наступает улучшения, то производят хирургическую декомпрессию указанных сухожилий путем «снятия крыши» с их сухожильных влагалищ с помощью длинного разреза.
Курковый палец. При этом констрикция у основания сухожильного влагалища вызывает сужение подлежащего сухожилия. Чаще всего поражаются безымянный и средний пальцы, а также и большой палец (особенно у младенцев). Полное разгибание указанных паль-
Оксфордский справочник для клиницистовцев не может быть достигнуто с помощью мышц кисти, а если при этом помогать другой рукой, то в момент достижения полного разгибания названных пальцев больным ощущается как бы «щелчок». В начальном периоде заболевания может быть применена инъекция гидрокортизона (с. 798). При хирургическом лечении производят расширение суженной части пораженного сухожильного влагалища мышц-сгибателей.
Ишемическая контрактура Фолькманна. Она возникает при нарушении проходимости плечевой артерии в области локтя (например, после над мыщелкового перелома плечевой кости, с. 858). Мышечный некроз (особенно длинного сгибателя большого пальца и глубокого сгибателя пальцев) вызывает сокращение соответствующих мышц и их фиброз, что ведет к сгибательной деформации в лучезапястном и локтевом суставах. Подозрение на данную патологию может возникнуть тогда, когда поврежденная рука цианотична, пульс на лучевой артерии не прощупывается, а разгибание пальцев болезненно. В таких случаях следует развести отломки кости, вызывающие констрнкцию артерин, согреть все конечности, что способствует вазодилатацни. Если пульс иа лучевой артерни не восстанавливается через 30 мин, необходимо произвести обследование плечевой артерии.
Особенности опроса больного. Известно, что наиболее распространенной причиной посещения врача-ортопеда является боль в спине. При сборе анамнеза особое внимание должно быть обращено на уточнение структуры боли: ее характер, что ее усиливает, а что облегчает, в связи с чем она возникла. Важно также уточнить, нет ли нарушений со стороны кишечника или мочевого пузыря. При болях в нижнем отделе спины довольно часто боль иррадиирует по ноге (ишиалгия): такая боль может сопровождаться корешковыми симптомами (см. ниже).
Осмотр больного с жалобами на боли в спине. Больной может оставаться в брюках с подтяжками — это не мешает осмотру и пальпации спины, определению кожной температуры и выявлению местной болезненности. Врач оценивает следующие движения: сгибание (больной наклоняется вперед и достает пальцами рук до кончиков пальцев ног с выпрямленными коленными суставами; при этом следует обратить внимание, какая часть этого движения происходит за счет спины, а какая — за счет сгибания в бедрах: при сгибании спины она имеет плавно закругленный контур), разгибание (дугообразное отклонение позвоночника назад), латеральное сгибание (больной наклоняется вбок, а кисть двигается по соответствующему бедру вниз) и ротацию (стопы фиксированы, а плечи совершают круговые движения по очереди в каждую сторону). Движения в ребернопозвонковых суставах оцениваются по разнице объема грудной клетки в момент максимального вдоха и максимального выдоха (в норме 5 см). Для оценки состояния крестцово-подвздошных сочленений врач кладет руки на гребешки подвздошных костей (больной лежит на спине) и давит на них с тем, чтобы шевельнуть кости в указанных сочленениях. Если что-то не в порядке, то в них возникает болезненность. Запомните: при полном сгибании туловища вперед линия, соединяющая точки, расположенные на 10 см выше и на 5 см ниже Ц должна удлиниться не менее чем на 5 см. Если удлинение меньше, то это достоверно свидетельствует об ограничении сгибания. Затем сравнивают мускулатуру на обеих ногах (необходимо измерить окружность бедер), оценивают мышечную силу, потерю чувствительности и выраженность рефлексов (коленный рефлекс зависит главным образом от L4, а ахиллов — от S,; при исследовании плантарного рефлекса стопа должна опускаться).
Поднимание прямой ноги. При жалобах на ишиас врач должен попросить больного лечь на кушетку, и поднять выпрямленную ногу (максимально разогнутую в коленном суставе). При этом седалищный нерв натягивается и в участке механического нарушения возникает корешковая боль характерного стреляющего характера, ирра-диирующая в соответствии с дерматомом и усиливающаяся при кашле и чиханье. Необходимо заметить угол, на который прямая нога может быть поднята до появления боли. Если он меньше 45 °, то говорят о положительном симптоме Ласега.
Другие части тела, которые могут быть осмотрены. Это под-Оксфордский справочник для клиницистоввздошные ямки (что было особенно важно во времена, когда часто встречался туберкулезный псоас-абсцесс), живот, таз, прямая кишка, а также крупные артерии. Следует помнить, что в кости обычно метастазируют опухоли из молочной железы, бронха, почек, щитовидной и предстательной желез. Следовательно, именно эти органы и должны быть обследованы.
Лабораторно-инструментальное обследование. В первую очередь определяют уровень гемоглобина, СОЭ (если она значительно повышена, следует подумать о возможности миеломной болезни), активность в сыворотке крови щелочной фосфатазы (как правило, она резко повышена при костных опухолях и болезни Педжета) и содержания кальция в крови. Производят рентгеновские снимки спины в переднезадней, боковой и косой проекциях (таз, поясничный отдел позвоночника). Затем проводят миелографию и магнитно-ядерную томографию, способные визуализировать конский хвост. При этом следует исключить протрузию межпозвоночного диска, опухоль и стеноз спинномозгового канала. В ЦСЖ, полученной при миелографии, необходимо определить содержание белка (оно повышено в ЦСЖ, взятой ниже уровня локализации опухоли спинного мозга). Спинномозговой канал хорошо визуализируется при УЗИ и КТ (компьютерная томография). Радио изотопное сканирование может выявить «горячие точки» опухоли или пиогенной инфекции. Электромиографию (ЭМГ) используют для подтверждения нарушения иннерваций по ходу поясничных или крестцовых нервов.
Сколиоз и кифозКифоз. Кифоз — это сгибательная деформация позвоночника. В норме шейный отдел позвоночника находится в состоянии легкого разгибания (лордоза), грудной — легкого сгибания и поясничный отдел — разгибания. Следовательно, причины, которые нарушают нормальную архитектуру позвоночного столба, могут оказаться причиной развития кифоза [например, возрастная недостаточность позвонка, остеохондрит Шейерманна или Кальве (с. 792, 794)], клиновидный перелом позвонка (при остеопорозе, метастатической карциноме, туберкулезе), анкилозирующий спондилит. При показаниях осуществляют лечение основного заболеваниях.
Сколиоз. Это латеральное искривление позвоночника, сопровождающееся ротацией позвонков и ребер.
Компенсаторный сколиоз. Его можно наблюдать у лиц, у которых одна нога короче другой, в результате чего для компенсации скошенного положения таза скашивается и весь позвоночник, при этом структурные деформации в позвоночнике отсутствуют.
Ишиасный сколиоз. Он возникает вследствие мышечного спазма и боли (как это наблюдается при поясничных дископатиях), что удерживает позвоночник в наклонном (в ту или другую сторону) положении.
Идиопатический сколиоз. При этом происходит боковое искривление грудного или поясничного отдела позвоночника. Как правило, торакальный сколиоз бывает более выраженным по сравнению с люмбальным. Искривление ребер при этом образует характерный горб на выпуклой стороне искривления, который становится видимым при наклоне больного вперед. Искривление увеличивается по мере роста ребенка; обычно чем раньше начинается данное заболевание, тем больше деформация. После введения в практику скринингового обследования населения сколиоз был выявлен у 4,6— 13,6 % подростков. Из них лишь у 2 % искривление превышало 10 °, а из последних только у 6 % заболевание прогрессировало. Лечение потребовалось лишь 2,75 на 1000 обследованных. Небольшое искривление позвоночника имеет лишь косметическое значение. Уже во взрослой жизни искривленные участки могут стать болезненными вследствие суставных изменений в позвоночнике. При резко выраженной деформации может возникнуть расстройство дыхательной функции грудной клетки. Если искривление невелико, больному просто требуется регулярное наблюдение. Если же степень искривления прогрессирует, то может быть предпринята попытка использования подтяжек с вытяжением по Milwaukee, пока ребенок не достигнет возраста, когда может быть осуществлен спондилодез (что бывает обычно к 10-летнему возрасту) с вставлением металлических пластин (круглых стерженьков) Harrington, которые заклинивают между позвонками на выпуклой стороне позвоночника с последующим телескопическим их удлинением для уменьшения искривления. Лечения при стабильной форме заболевания у взрослых не существует.
Вторичный структурный сколиоз. Деформация позвоночника в таких случаях является вторичной по отношению к той или иной структурной патологии: например, наличие полупозвонков (позвонки, недоразвитые с одной стороны), состояние после полиомиелита, когда парализованные мышцы оказывают неравную тягу на позвонки (при этом образуется вогнутое искривление по направлению к более сильной стороне) или осложненный неврофиброматоз.
> Если сколиоз вызывает боли у ребенка или подростка (особенно по ночам), то причиной такого сколиоза могут оказаться остеоидная остеома, остеобластом а, резко выраженный спондилолистез или опухоль позвоночника. Для исключения названных заболеваний должно быть проведено соответствующее обследование.
Боль в спине может быть результатом какого-либо ретроперитоне-ального заболевания (язвенная болезнь двенадцатиперстной кишки, аневризма аорты, рак поджелудочной железы; часто при этом боли локализуются в поясничном отделе спины, но движения в спине полные и не вызывают болезненности!). К другим причинам могут относиться опухоль позвоночника; инфекция; боль, связанная со спонди-лезом или вызванная механическими факторами; поражение межпозвоночных дисков, спондилоартрит, остеопороз, остеомаляция.
«Механическая» боль в спине. Позвоночный столб состоит из множества сложных суставов между позвонками; губкообразных дисков между их телами, которые служат для амортизаций толчков, а также из множества фасеточных суставов. Нарушение функции в любой части позвоночника может отразиться на его функции в целом, а спазм позвоночных мышц лишь усиливает боли. Поскольку большую часть времени человек пребывает в вертикальном положении, значительные силы воздействуют на позвоночник, особенно во время вставания; при этом могут происходить разрывы дисков (их фиброзных колец) у относительно молодых лиц и даже переломы позвонков — у более пожилых.
Пролапс диска. Чаще всего разрыв дисков происходит в поясничном отделе, особенно это касается последних двух дисков. В типичных случаях через несколько дней после большого напряжения мышц спины у человека внезапно возникает резкая боль (в пояснице) при кашле, чиханье или резком повороте (начало заболевания может быть и более постепенным). Боль может локализоваться в нижнем отделе поясницы (люмбаго), а может иррадиировать в ягодицы и вниз, по ноге (ногам) — тогда говорят об ишиасе, при этом прола-бированное ядро диска сдавливает нервный корешок.
Признаки: ограничение сгибания туловища вперед (с. 758), иногда также ограничение разгибания; боковое сгибание нарушается в меньшей степени, но если нарушается, то односторонне. При пролапсе диска Lv/Sj возникает корешковая боль по ходу S, с характерной болью в икроножной мышце, ослаблением подошвенного сгибания, уменьшением чувствительности (при покалывании иголкой) на подошвенной стороне стопы и задней поверхности голени, а также снижением ахиллова рефлекса. При пролапсе диска L]V/LV нарушается разгибание большого пальца, а также снижается чувствительность по наружной поверхности стопы. Если нижние поясничные диски пролабируют в центральном направлении, может возникнуть сдавление конского хвоста (с. 748).
В большинстве случаев больным показан покой, лежать рекомендуется на твердой поверхности, эффективны обезболивающие средства (с. 766). Миелография и магнитно-ядерная томография могут подтвердить диагноз, но их применяют тогда, когда планируется декомпрессия с помощью ламинэктомии (например, для декомпрессии конского хвоста) или когда консервативное лечение неэффективно, а симптомы заболевания резко выражены.
Тело\/ поясничного позвонка | ||
|---|---|---|
Внутренняя небольшая суставная поверхность (фасетка) Ltv Пластинка L,v Остистый отросток L, |  | Стенозированный латеральный рецессус (менее 2 мм) Ножка Lv Верхняя суставная фасетка L |
Рис. 34. Спинномозговой канал на уровне V поясничного позвонка (поперечное сечение). Виден стеноз латерального рецессуса [1] | ||
Нормальный латеральный рецессус (3-5 мм)
Спондилолистез. При этом обычно происходит смещение вышележащего позвонка по нижележащему. Причины: спондидолизис (дефект в межсуставной части нейрональной дуги); врожденное недоразвитие суставных отростков позвонков, остеоартрит задних фасеточных суставов (у лиц пожилого возраста). Боли часто начинаются еще в подростковом возрасте, они могут сопровождаться или не сопровождаться ишиалгией. Диагноз ставят по простым рентгенограммам. При лечении может быть использован корсет или высвобождение нерва из костного сращения.
Стеноз поясничного позвоночно-латерального рецессуса. Остеоартрит фасеточных суставов (единственные синовиальные суставы в области спины) может вызвать генерализованное сужение поясничного отдела спинномозгового канала или только его латеральных рецессусов (выпячиваний) [1]. В отличие от симптоматики пролапсов дисков в поясничном отделе позвоночника признаки этого сужения следующие.
• Боль усиливается при ходьбе, при этом ощущаются боли и тяжесть в одной или обеих ногах, что заставляет больного остановиться («позвоночная перемежающаяся хромота»).
• Боль возникает при разгибании позвоночника.
• Отрицательный симптом Ласега.
• Немногочисленные симптомы поражения ЦНС.
Подтверждение диагноза. Компьютерная (КТ) миелография и магнитно-ядерная томография позволяют визуализировать спинномозговой канал.
Лечение. Декомпрессия спинномозгового канала (удаляют его заднюю стенку) дает хорошие результаты, если неэффективны НСПВП, введение стероидов в эпидуральное пространство и ношение корсета (для предупреждения возрастания поясничного лордоза в положении стоя).
764
Ортопедия и травма
Оксфордский справочник для клиницистов
Лечение при болях в спинеБоли в спине — чрезвычайно широко распространенный симптом, встречающийся у 80 % населения Западной Европы в какой-либо период жизни. Из 1000 индустриальных рабочих 50 ежегодно бывают нетрудоспособны из-за болей в спине в тот или иной период времени. В Великобритании из-за данной патологии ежегодно теряется 11,5 млн рабочих дией. По этому поводу общепрактикующий врач ежегодно консультирует 20 человек из 1000, 10—15 % из которых приходится госпитализировать. И менее чем 10 % из госпитализированных подвергаются оперативному вмешательству.
В большинстве случаев боли в спине проходят сами: из числа больных, обратившихся к общепрактикующему врачу, у 70 % улучшение наступает спустя 3 нед, у 90 % — через 6 нед, причем это не зависит от получаемого больными лечения. Однако следует помнить, что боли в спине могут быть и проявлением тяжелого заболевания — злокачественного новообразования, локальной инфекции, сдавления спинного мозга или конского хвоста, и, конечно, такие случаи надо быстро диагностировать. Пожилой возраст больного заставляет отнестись к жалобам на боли в спине более серьезно. Так, по данным одного исследования, среди больных в возрасте от 20 до 55 лет, жалующихся на боли в спине, только у 3 % была выявлена так называемая спинальная патология (опухоль, инфекция, воспалительное заболевание), по сравнению с 11 % у лиц моложе 20 лет и с 19 % у лиц старше 55 лет [1].
Признаки, которые могут указывать на прогностически тяжелую патологию. (Причины — с.768.) Боль, вызванная физической активностью и исчезающая после отдыха, редко бывает злокачественной, и соответственно наоборот. Меняющаяся сторонами или двусторонняя ишиалгия, особенно если она сопровождается сенсорной симптоматикой или слабостью в нижних конечностях или стопах, заставляет предполагать поражение конского хвоста (в пользу этого говорит также расстройство мочеиспускания).
Тревожными симптомами могут считаться также обусловленное болями ограничение подвижности поясничного отдела позвоночника во всех направлениях, локальная пальпаторная болезненность кости, двустороннее неврологическое «выпадение», неврологические изменения, соответствующие уровням сразу нескольких спинномозговых корешков (особенно если вовлечены сакральные нервы), двусторонние симптомы натяжения спинномозговых корешков (например, по симптому подъема выпрямленной ноги). Ускорение СОЭ (более 25 мм/ч) является достаточно ценным скрининговым тестом для различной серьезной патологии.
Больные, в отношении которых возникает подозрение на компрессию спинного мозга или конского хвоста или у которых имеет место обострение односторонней симптоматики, должны быть направлены к специалисту немедленно (с. 748), а больные, у которых подозревается онкологическое или инфекционное поражение, должны быть безотлагательно направлены к специалисту.
Оксфордский справочник для клиницистовЛечение при «механической» боли в спине. Большинство лиц с болями в спине лечится консервативно. Больные должны соблюдать покой, находиться в горизонтальном положении или положении со слегка разогнутой спиной, предпочтительно на жестком матраце (под матрац можно подложить доску). Необходимо избегать напряжения в спине: пациент должен осторожно подниматься с постели, не должен наклоняться вперед, нагибаться, тянуться вверх, садиться на низкие стулья. Разорвать порочный круг — мышечная боль — спазм помогут анальгетики: например, парацетамол до 4 г/сут внутрь, НСПВП, такие как напроксен по 250 мг через каждые 8 ч внутрь после еды, однако в острых стадиях могут потребоваться опиоиды. Помогает также тепло. Если сохраняется спастическое сокращение мышц, то следует подумать о применении диазепама по 2 мг через 8 ч внутрь. Физиотерапия, примененная в острой фазе заболевания, может уменьшить боли и мышечный спазм. Выздоравливающему пациенту должны быть даны инструкции о том, как следует вставать и какие делать физические упражнения для усиления мышц спины. Многие больные предпочитают обращаться за помощью к специалистам по костной патологии или мануальным терапевтам, но те обычно прибегают к тем же методам лечения, что и физиотерапевты. Специальные наблюдения показывают, что мануальная терапия может сиять резко выраженные боли, но эффект этот обычно недолог. Если боль не покидает больного и по истечении 2 нед, то следует подумать о рентгенологическом исследовании, эпидураль-ной анестезии или о корсете. Позже, если боли все-таки не проходят, может возникнуть необходимость в консультации специалиста для уточнения диагноза, усиления эффективности лечебных мероприятий и для уверенности в собственных действиях.
Злокачественная боль в спинеПризнаки злокачественных болей в синие приведены иа с. 766.
Опухоли позвоночника. Это могут быть опухоли спинного мозга, его меииигеальиой оболочки, иервов или костей. Оии могут сдавливать спиииой мозг, вызывая следующую симптоматику: боли в плечевом поясе, если поражен грудной отдел позвоночника; боли в пояснице при более низком расположении опухоли, признаки поражения нижнего мотонейрона обычно соответствуют уровню поражения, а признаки поражения верхнего мотонейрона и сенсорный дефект бывают иа более низком уровне; расстройство функции кишечника и мочевого пузыря. Может нарушаться функция периферических нервов, что сопровождается болями по ходу пораженного нерва, слабостью мышц, иннервируемых данным нервом, угнетенными рефлексами и расстройствами чувствительности в областях, иннервируемых пораженными спинномозговыми корешками. При вовлечении в патологический процесс конского хвоста часто возникает задержка мочи и седловидная анестезия. Если же опухолевым процессом поражаются кости, то бывают прогрессирующая постоянная боль и локальная деструкция кости. Опухоли (особенно метастатические) имеют тенденцию поражать губчатую кость, ио мелкоочаговые поражения обычно не бывают видны иа рентгенограммах, пока не подвергается деструкции по крайней мере 50 % костной массы. Так как ножки дуг позвонков состоят из губчатой кости, то раииим рентгенологическим признаком опухоли в позвоночнике является симптом «исчезновения этих иожек». При этом часто бывают выражены мышечный спазм, а также локальная болезненность пораженной кости при перкуссии. В результате коллапса (спадения) кости может образоваться локальная деформация, что вызовет сдавление спинного мозга или иерва. Диагноз может быть подтвержден изотопным сканированием, биопсией кости и миелографией.
Пиогенная инфекция. Поставить подобный диагноз подчас бывает довольно трудно, поскольку никаких обычных признаков инфекции может и не быть (лихорадка, местная пальпаториая болезненность, лейкоцитоз периферической крови), одиако СОЭ часто повышена. Пиогеииая инфекция может быть вторичной по отношению к первичному септическому очагу. Вследствие мышечного спазма возникают боли и ограничение любого движения. Примерно половина указанных инфекций вызывается стафилококком, ио причиной могут служить также Proteus, E. coli, Salmonella typhi и микобактерии туберкулеза. На рентгенограммах позвоночника обнаруживаются разрежение или эрозия кости, сужение межсуставной щели (в том или ином суставе) и иногда новообразование кости под связкой. Наибольшей диагностической информативностью при дайной патологии обладает сканирование кости с технецием. Лечение: как и при остеомиелите (с. 766) плюс постельный режим, ношение корсета или гипсового «жакета».
Туберкулез позвоночника. В настоящее время данное заболевание довольно редко встречается в Западной Европе. Болеют чаще лица
Оксфордский справочник для клиницистовмолодого возраста. Возникают болезненность и ограничение всех движений в спине. СОЭ, как правило, повышена. При этом могут иметь место абсцесс и сдавление спинного мозга. Межпозвонковые диски поражаются изолированно или с вовлечением тел позвонков как с правой, так и с левой стороны, сначала обычно поражается передний край позвонка. На рентгенограммах отмечаются сужение пораженных дисков и локальный остеопороз позвонков, позже обнаруживается деструкция кости, что впоследствии приводит к клиновидному перелому позвонка. При поражении грудного отдела позвоночника иа рентгенограмме могут быть видны параспииаль-ные (паравертебральиые) абсцессы, а при осмотре больного выявляется и кифоз. В случае поражения иижиегрудиого или поясничного отделов абсцессы могут образоваться по бокам поясничной мышцы (псоас-абсцесс) или в подвздошной ямке. Лечение—противотуберкулезная химиотерапия с одновременным дренированием абсцесса.
Пролабирование (протрузия) диска в центральном направлении. Мысль о необходимости срочного нейрохирургического вмешательства должна возникать при двустороннем ишиасе, перинеальной или седловидной анестезии и при нарушении опорожнения кишечника и функции мочевого пузыря. > Для предотвращения паралича обеих йог необходима срочная декомпрессия.
При обследовании тазобедренного сустава (ТБС) необходимо проверить следующие движения: сгибание (больной лежит на спине; ухватитесь за гребешки подвздошных костей для исключения ротации таза), в норме оно составляет 120°; отведение — в норме 30— 40 0 (при этом держите руки на верхних подвздошных костях для исключения наклонения таза); отведете при одновременном сгибании — в норме 70 0 и приведение — в норме 30 ° (исследуется движением с перекрещиванием стоп). В норме латеральная и медиальная ротация равны 30
Измерение длины нижних конечностей. О видимом неравенстве длины ног (когда нижние конечности лежат параллельно и на одной линии с туловищем), называемом также явным укорочением (например, в связи с наклоном таза или фиксированной деформацией с приведением, что дает очевидное укорочение на стороне поражения), или о явном удлинении ноги (например, обусловленным фиксированным отведением бедра) говорят тогда, когда на самом деле не существует истинного неравенства длины ног, которую устанавливают измерением расстояния от верхней ости подвздошной кости до медиальной лодыжки на каждой стороне (таз при этом удерживают параллельно нижним конечностям, которые в свою очередь находятся в равном отведении или приведении).
Фиксированная деформация. При этом суставная или мышечная контрактура препятствует положению ног в нейтральной позиции. При фиксированной деформации приведения угол между конечностью и поперечной осью таза (линия между обеими верхними подвздошными остями) обычно менее 90 °, а при фиксированной деформации отведения он более 90 °.
Фиксированная деформация сгибания устанавливается с помощью приема Томаса. Прием Томаса. На стороне, где вы предполагаете наличие фиксированной деформации сгибания, прощупайте поясничный лордоз. Если вам это удалось, максимально согните здоровую сторону. При этом исчезает лордоз, а фиксированная сгибательная деформация становится совершенно очевидной на стороне поражения. Угол, на который удается поднять бедро, и есть фактический угол фиксированного сгибания.
Тест Тренделенбурга. С помощью этого теста уточняют стабильность ТБС и способность поддерживать таз в положении стоя на одной ноге. В этом положении в норме таз поднимается на стороне поднятой ноги. Данный тест считается положительным, когда таз опускается на стороне поднятой ноги. Причины этого следующие.
1. Паралич отводящей мышцы бедра (средняя и малая ягодичные мышцы). 2. Смещение кверху большого вертела (резко выраженная coxa vara или вывих ТБС). 3. Отсутствие стабильной точки опоры (например, не были соединены отломки при переломе шейки бедренной кости).
Походка. Лица с нестабильным или болезненным ТБС пользуются
палочкой, помещая ее на сторону, противоположную пораженной ноге (обратное положение имеет место при патологии коленного сустава).
При болях в ТБС надо поинтересоваться состоянием и других суставов. Болезненность в области ТБС может быть связана с патологией в поясничном отделе позвоночника, в крестцово-подвздошных сочленениях, в брюшной полости или полости таза.
Coxa vara (или искривленное внутрь бедро). Этот термин обозначает ТБС, в котором угол между шейкой бедра и диафизом кости (бедра) меньше нормального, равного 125°. Причины: врожденное состояние, соскользнувший верхний эпифиз бедра, перелом (вертельный с неправильным сращением); размягчение костей (рахит, остеомаляция, болезнь Педжета). Последствия — истинное укорочение конечности. «Тренделенбурговское припадание» во время ходьбы заставляет больного хромать.
Болезненные тазобедренные суставы у детей> Когда ребенок жалуется на боли в коленном суставе, обследуйте ТБС. > Нет ли лихорадки у ребенка? Если есть, срочно сделайте посев крови + диагностическую артротомию для исключения септического артрита (не полагайтесь только на аспирацию ТБС).
> Подумайте о соскальзывании эпифиза бедренной кости у подростка. Если у ребенка появляется необъяснимая болезненная хромота, то необходимо клинически и рентгенологически обследовать тазобедренные суставы. Обычно в таких случаях ребенка следует госпитализировать для наблюдения и соблюдения соответствующего режима (± тракция). Проводится также обследование для исключения туберкулезного поражения ТБС или болезни Пертеса. Если у больного имело место ограничение движений в одном ТБС, которое спонтанно прошло после нескольких дней отдыха (на постельном режиме), а рентгенологическая картина этого сустава нормальная, ретроспективно может быть поставлен диагноз преходящего сино-вита ТВС (известного еще под названием раздраженного ТБС — «irritable hip»). Если же отмечается поражение и других суставов, следует подумать о диагнозе ювенильного ревматоидного артрита (с. 936).
Болезнь Пертеса. Это остеохондрит головки бедренной кости, поражающий детей в возрасте от 3 до 11 лет (чаще 4—7 лет). В 10 % случаев он носит двусторонний характер, у мальчиков встречается в 4 раза чаще, чем у девочек. Болезнь Пертеса проявляется болями в ТБС или в колене и вызывает хромоту. При осмотре больного все движения в ТБС оказываются болезненными. На рентгенограмме ТБС в ранней стадии заболевания отмечается расширение межсуставной щели. В более поздних стадиях заболевания наблюдается уменьшение размеров ядра головки бедренной кости, ее плотность становится негомогенной. В еще более поздних стадиях могут произойти коллапс и деформация головки бедренной кости, а также новое костеобразование. Резкая деформация головки бедренной кости представляет собой фактор риска для раннего возникновения артрита. Чем больной моложе, тем более благоприятный прогноз. Для нерезко выраженных форм заболевания (поражено менее V2 головки бедренной кости по данным боковой рентгенограммы, и общая емкость полости сустава сохранена) лечение состоит в соблюдении постельного режима, пока не утихнет боль. В последующем необходимо рентгенологическое наблюдение. Для лиц с менее благоприятным прогнозом (поражена XL головки бедренной кости, межсуставная щель сужена) может быть рекомендована варусная остеотомия для отведения головки бедренной кости в вертлужную впадину.
Соскользнувший верхний эпифиз бедра. У мужчин это состояние встречается в 3 раза чаще, чем у женщин, причем страдают подростки в возрасте от 10 до 16 лет. В 20 % случаев поражение бывает двусторонним; 50 % больных страдают избыточной массой тела. Это смещение происходит по ростовой пластинке, эпифиз при этом со-
Оксфордский справочник для клиницистовскальзывает вниз и назад. Болезнь проявляется хромотой, спонтанной болью в паху и по передней поверхности бедра или колена. При исследовании больного нарушены сгибание, отведение и медиальная ротация, в положении больного лежа стопа бывает ротирована кнаружи. Диагноз устанавливается по боковой рентгенограмме (рентгенограмма в переднезадней проекции может быть нормальной). В нелеченых случаях может развиться аваскулярный некроз головки бедренной кости, возможно также неправильное срастание тканей, что располагает к развитию артрита. При соскальзывании меньшей степени может быть применен костный гвоздь для предупреждения дальнейшего соскальзывания, а при резко выраженных его степенях необходимы сложные реконструктивные операции.
Туберкулезный артрит тазобедренного сустава. В настоящее время он встречается редко. Чаще заболевают дети в возрасте 2—
5 лет и лица пожилого возраста. Основные симптомы — боли и хромота. Любые движения в ТБС вызывают болезненность и мышечный спазм. Ранним рентгенологическим признаком заболевания является разрежение кости. В последующем развиваются легкая неровность суставного края и сужение межсуставной щели. Еще позднее на рентгенограммах могут быть обнаружены костные эрозии. Такого пациента важно расспросить о контактах с больными туберкулезом. Необходимо определить СОЭ, выполнить рентгенограмму грудной клетки и реакцию Манту. Диагноз может быть подтвержден биопсией синовиальной оболочки. Лечение: покой и специфическая химиотерапия (с. 370); химиотерапию должен осуществлять опытный медперсонал. Если значительная деструкция ТБС уже произошла, может понадобиться артродез.
Примерно у 1,3 % новорожденных имеется нестабильность тазобедренных суставов, но лишь у 0,1 % — истинный вывих ТБС. У девочек это встречается в 6 раз чаще, чем у мальчиков, а левый ТВС подвергается вывиху в 4 раза чаще правого. Двусторонний вывих ТБС отмечается в 23/3 случаев. Врожденный вывих бедра (ВВБ) чаще происходит при родах с ягодичным предлежанием.
Диагноз. Надо сделать правилом обследование ТБС у всех новорожденных (первый раз — в первые несколько дней после родов, а второй — по истечении 6 нед). Естественно, что раннее выявление данной патологии обеспечивает и раннюю коррекцию. > Следует быть бдительным в отношении данной патологии и на протяжении всего детства (с. 272).
«Щелчковый» тест Ortolani [1]. Младенец лежит на спине, ноги в ТБС согнуты на 90 а в коленных суставах — полностью. Исследующий помещает средний палец руки над большим вертелом (бедренной кости), а большой палец — на внутренней поверхности бедра, напротив малого вертела. Диагноз врожденного вывиха бедра устанавливается в том случае, если при медленном отведении бедра возникает пальпаторно ощутимый (а иногда и слышимый) щелчок или толчок, что соответствует соскальзыванию головки бедра в вертлужную впадину.
Манипуляция Барлоу [1]. Зафиксируйте таз ребенка с помощью одной руки и произведите поочередное отведение бедер на 45 °. Если имеется ВВБ, при давлении среднего пальца, направленном вперед, головка бедренной кости соскальзывает обратно в вертлужную впадину. Если же она при этом переходит за задний край вертлужной впадины и устремляется обратно в нее при надавливании, оказываемом большим пальцем исследующего, то говорят о нестабильности ТБС (вывиха сустава нет, но склонность к нему есть). Целесообразно провести оба теста, но желательно не делать их повторно, так как это может привести и к нестабильности сустава, и к его вывиху. У детей старшего возраста симптомы заболевания могут проявиться лишь во время ходьбы, походка при этом становится ненормальной, вперевалку (пораженная нога обычно бывает короче), на бедре выявляются асимметричные складки (дополнительная складка на пораженной стороне), и ребенок не может полностью отвести пораженное бедро. При двустороннем поражении промежность кажется очень широкой, а поясничный лордоз бывает усилен.
Визуализация. В этом отношении УЗИ является методом выбора, поскольку оно неинвазивно и позволяет проследить картину в динамике. Пока неясно, должно ли УЗИ быть частью общего скринингового обследования. Так, в одной серии подобного обследования, охватившей 4617 человек, было выявлено 17 больных с ВВБ, нуждавшихся в лечении, причем у 5 из них при клиническом обследовании этот диагноз был пропущен. У 81 человека при УЗИ были обнаружены те или иные патологические отклонения в ТБС, не требовавшие лечения.
Лечение. Если при осмотре новорожденного заподозрен ВВБ или нестабильность тазобедренного сустава, то в течение 3 нед (до повторного подтверждения диагноза) рекомендуется проводить так называемое широкое пеленание. Если диагноз подтверждается и при осмотре через 3 нед, то младенца абдукционно шинируют на 3 мес (например, накладывается шина Von Rosen). Отведение должно быть нерезким, иначе может развиться аваскулярный некроз головки бедренной кости. В период от 6 до 18 мес можно попробовать осуществить закрытую репозицию, используя аппаратную репозицию или помочи + тракцию для постепенного отведения бедра до 80 °. Если эго приводит к полной репозиции, ноги шинируются в положении медиальной ротации и отведены. Если же это не удается, прибегают к оперативному лечению различного рода, целью которого является уменьшить избыточную антеверсию шейки бедренной кости (например ротационная остеотомия) и «улучшить» вертлужную впадину таким образом, чтобы головка бедренной кости лежала в ней более глубоко.
Подобные операции могут быть выполнены и в возрасте 7—10 лет (например, при высоко сидящих головках бедренной кости в ложных впадинах, хотя эти операции могут казаться не очень-то рекомендуемыми). Начиная с 11 лет операции производятся только в связи с болями, например, общее перемещение ТБС, низкая абдук-ционная остеотомия бедра или артродез.
КосолапостьВрожденная косолапость (talipes equinovarus) чаще встречается у мальчиков, чем у девочек. Деформация стопы состоит из следующих компонентов: 1) инверсия; 2) приведение передней части стопы по отношению к задней ее части и 3) подошвенное сгибание (конская стопа — pes equinus). При этом стопа не может быть пассивно вывернута и дорсальное сгибание в ней в обычном объеме не совершается. Лечение начинается уже с первой недели после рождения: еженедельно производится мануальное выправление стопы, причем между манипуляциями стопа фиксируется либо тугой повязкой, либо с помощью шины. Колено также шинируется в положении сгибания на 90 0 для того, чтобы младенец не подтягивал стопу кверху. Если такое лечение в течение 3 мес не выправляет положение стопы, то выполняется оперативное «вправление». Если раинее лечение оказалось неэффективным, в более поздние сроки (начиная с 2 лет) можно осуществить операцию (их разработано множество) на мягких тканях и/или костях стопы.
> Боль в колене может быть отраженной из бедра.
Осмотрите больного, лежащего на спине с вытянутыми ногами. Нет ли припухлости в области коленных суставов? (Причины ее: утолщение кости, накопление жидкости в полости сустава, утолщение синовии коленного сустава; в последнем случае при пальпации ощущается «трение».) Обратите внимание, нет ли атрофии четырехглавых мышц. Наличие жидкости в полости коленного сустава можно подтвердить таким приемом: положите ладонь одной кисти на надколенник, вернее, на область, расположенную как раз над ним, а большой и указательный пальцы другой руки — ниже надколенника. Изменяя степень надавливания на надколенник, исследующий вызывает перемещение жидкости в полости коленного сустава, что ощущает пальцами. Если в полости сустава находится 30—40 мл жидкости, то можно вызвать феномен баллотирования надколенника, при этом ощущаются его толчки об окружающие кости («постукивание надколенника»). Эти «постукивания» могут отсутствовать, если выпота очень небольшое количество или если он «напряженный», но его объем превышает 120 мл.
Степень сгибания и разгибания в коленных суставах варьирует у разных людей. Сгибание считается вполне достаточным, если пяткой человек может дотронуться до ягодицы. Сравните разгибание коленных суставов на больной и здоровой конечностях. Состояние медиальных и латеральных связок исследуется при почти полностью разогнутом коленном суставе. Одной рукой исследующий поднимает ногу больного, лежащего на кушетке, за лодыжку, а другой слегка фиксирует колено. Связки коленного сустава напрягаются в момент отведения — при этом пытаются произвести отведение, взявшись за щиколотку исследуемой ноги одной рукой, а другой рукой, находящейся под коленным суставом, подталкивают колено в медиальном направлении (это тест для медиальных связок). Обратная манипуляция с приведением в коленном суставе является тестом для латеральных связок. Если эти связки порваны, то коленный сустав «открывается» более широко при исследовании соответствующих связок (обязательно сравните коленные суставы на обеих конечностях).
Крестообразные связки исследуют, зафиксировав колено под углом в 90 °. Стопа исследуемой ноги находится на кушетке, причем на нее садится исследующий с тем, чтобы обездвижить большую берцовую кость. Обхватите колено кзади пальцами так, чтобы большие пальцы лежали на мыщелках бедренной кости. При расслабленной четырехглавой мышце бедра оценивают переднезадний переход большой берцовой костц на бедро (в норме ои примерно составляет 0,5 см), передняя крестообразная связка ограничивает соскальзывание бедра вперед, а задняя — назад. Избыточное соскальзывание в одном из направлений (обязательно сравните с коленом другой ноги) может свидетельствовать о повреждении соответствующей связки.
Оксфордский справочник для клиницистовРотационный тест Мак-Марри предназначен для выявления пе-дункулированных (т.е. с сохранением ножки) разрывов менисков. Колено сгибают, большеберцовую кость ротируют латерально на бедро, а затем колено разгибают при продолжении ротирования большеберцовой кости. Прием повторяют несколько раз при разных степенях сгибания в коленном суставе, а затем снова с ротированием большеберцовой кости на бедро. Цель данной манипуляции состоит в прижатии свободного конца педункулированного мениска внутри сустава. При выпрямлении колена прижатый свободный конец мениска высвобождается, и это сопровождается ощущением своеобразного щелчка (иногда слышимого), а больной при этом отмечает боль. Указанный прием не выявляет, однако, разрывов по типу «ведерной ручки» (с. 870). Помните: при движениях в нормальном коленном суставе обычно слышны пощелкивания надколенника.
Артроскопия. Артроскопия позволила исследовать внутренние структуры коленного сустава, что дает возможность установить точный диагноз, не вскрывая сустав. С помощью этого метода стало реальным в закрытом суставе осуществлять целый ряд оперативных вмешательств, что, несомненно, сокращает период реконвалес-ценции для лиц, подвергнутых артроскопической хирургии.
Чаще всего пациенты предъявляют жалобы иа боли в передней части колена. При этом нередко колено припухает. Причины болей в передней части колена многочисленны (см. ниже).
Хондромаляция надколенника. Чаще поражаются молодые жен-щииы. Боли в надколеннике отмечаются после долгого пребывания в положении сидя. Характерны при этом пальпаториая болезненность в медиальной задиепателляриой области и боли при надавливании иа надколенник и переднюю часть бедра.
Диагноз обычно устанавливается клинически, но если удается произвести артроскопию, то обнаруживают размягчение и/или фибриллярное подергивание пателлярного суставного хряща. В качестве лечебных мероприятий рекомендуют упражнения, направленные иа усиление широкой медиальной мышцы бедра, — лежание иа спине со стопой, ротированной кнаружи. Затем рекомендуется поднимать пятку иа 10 см над полом до 500 раз в течение суток, в промежутках следует производить расслабление мышц (сами по себе упражнения эти неприятны, но они снимают боли в 80 % случаев). Если симптомы заболевания продолжают беспокоить больного, несмотря иа выполнение вышеназванных упражнений в течение года, то можно попробовать артроскопическое высвобождение латеральной поддерживающей связки надколенника. Если же боли остаются и после этого, то следует подумать о пателлэктомии.
Синдром избыточного латерального давления. При этом пальпаториая чувствительность и болезненность отмечаются по «задней» поверхности надколенника и латерально. Боль усиливается при физической нагрузке. Специальные упражнения для широкой медиальной мышцы бедра редко приносят облегчение. При артроскопии надколенник выглядит нормальным. Высвобождение латеральной поддерживающей связки облегчает боль.
Раздвоенный надколенник. Обычно это состояние случайно выявляется при рентгенологическом исследовании, но может сопровождаться и болевыми ощущениями, если верхиелатеральный фрагмент надколенника оказывается подвижным. При этом болевые ощущения при пальпации отмечаются над участком соединения этого фрагмента с остальным надколенником. Хирургическая эксцизия названного фрагмента освобождает человека от болей.
Повторяющийся подвывих надколенника. При этом слишком тугая поддерживающая связка вызывает латеральный подвывих надколенника, что сопровождается болью в ее медиальном отделе и расслабляет коленный сустав. Это чаще бывает у девочек с вальгус-иыми коленными суставами. При осмотре отмечается увеличенная подвижность надколенника в латеральном направлении, что может сопровождаться болями и рефлекторным сокращением четырехглавой мышцы бедра (т.е. имеет место положительный тест блокирования надколенника). Если после выполнения специальных упражнений для широкой медиальной мышцы бедра повторение подвыви-
хов ие прекращается, то эффективным, как правило, оказывается высвобождение латеральной поддерживающей связки надколенника. Необходимость в перемещении сухожилия надколенника возникает редко.
Тендинит надколенника. Патологический процесс обычно начинается с маленького надрыва в любом участке сухожилия надколенника. Чаще всего это встречается у спортсменов (тендинит в месте прикрепления сухожилия надколенника; так называемое колено прыгуна). Лечение: покой и прием НСПВП. Для тех больных, которые не могут обеспечить постельный режим, целесообразно применить инъекции кортикостероидов вокруг сухожилия (не в него). В отношении болезни Осгуда—Шлаттера — с. 794.
Синдром илиотибиального (подвздошно-большеберцового)тракта. Синовиальная оболочка, глубоко проникающая по ходу илиотибиального тракта, при этом воспаляется в том месте, где она трется о латеральный мыщелок бедра. Это часто встречается у бегунов. Лечение: покой, прием НСПВП или местные инъекции глюкокортикоидов.
Синдром медиального шельфа. При этом воспаляется синовиальная складка над медиальным мениском бедра. Боли отмечаются в верхнемедиальиом отделе. Может возникать кратковременная блокада коленного сустава (что имитирует разрыв мениска). Диагноз: артроскопический. Лечение: покой, НСПВП, локальные инъекции стероидов или артроскопическое рассечение синовиальной складки.
Синдром жировой прокладки. Глубинная боль в сухожилии надколенника может быть связана с ущемлением жировой прокладки в большеберцово-бедреииом соединении. Эта боль проходит после отдыха.
Опухшие коленные суставыПрипухлость коленных суставов может быть проявлением артрита. Остеоартрит имеет тенденцию поражать заднюю часть надколенника и медиальный отдел коленного сустава, что нередко приводит к варусной деформации, течение обычно осуществляется с помощью НСПВП (с. 818) и мероприятий, направленных на снижение избыточной массы тела; иногда локально производят инъекции стероидов. Может оказаться необходимым и оперативное лечение. Варус-ную деформацию можно исправить с помощью остеотомии. Вопросы заместительной артропластики обсуждаются на с. 796. Коленный сустав может поражаться при ревматоидном артрите, подагре и септическом артрите.
Кисты менисков. При этом заболевании степень припухлости в области коленного сустава весьма варьирует, но боль локализуется над областью сустава. Чаще встречаются латеральные кисты, а не медиальные. Припухлость бывает наиболее заметна при сгибании в коленном суставе на 60—70 °, при полном сгибании она наименее заметна. Мениск при этом часто надрывается в необычном медиальном направлении, что может послужить причиной появления «щелчков» в коленном суставе и расслабления его связок. Боль проходит после удаления кисты и поврежденного мениска.
Разрывы связок, поражения менисков и смещения надколенника рассматриваются на с. 870.Расслаивающий остеохондрит. Суть заболевания состоит в локальном некрозе суставного хряща и подлежащей кости, что приводит к образованию свободных тел в полости сустава, отделяющихся от окружающей костной ткани. Причина неизвестна. Чаще поражается медиальный мыщелок бедренной кости. Заболевание начинается, как правило, в подростковом и юношеском возрасте, при этом после физической нагрузки возникают боли в коленном суставе, который иногда припухает. Случается и блокада сустава. На рентгенограмме обнаруживают дефекты на суставной поверхности. Так как может наступить спонтанное выздоровление, то с лечением не торопятся, особенно на ранних стадиях заболевания. Пораженный участок может быть удален хирургически (если в этом месте еще не случился его отрыв), что предупредит его отрыв, или он может быть закреплен на месте при помощи штифта. Данное состояние предрасполагает к развитию артрита.
Свободные тела (суставные мыши) в полости коленного сустава. Их наличие вызывает блокирование коленного сустава (при этом нарушены все движения в суставе в отличие от частичной блокады, наступающей при разрыве мениска, когда бывает резко ограничено лишь разгибание) с последующим припуханием из-за накопления выпота.
Причины: расслаивающий остеохондрит (в полости сустава находятся до 3 свободных тел), остеоартрит (не более 10 свободных тел), оскольчатые переломы суставной поверхности (не более 3 свобод-
Оксфордский справочник для клиницистовных тел) или синовиальный, хондроматоз (более 50 свободных тел). Если наличие свободных тел (суставных мышей, или артремфитов) в полости сустава вызывает его блокаду, то их следует удалить. Это может быть выполнено с помощью артроскопии.
Бурсит. Вокруг коленного сустава расположено 16 синовиальных сумок, или бурс. Наиболее часто поражается препателлярная бурса («колено горничной»). При этом наблюдается припухание над передненижней поверхностью надколенника, что обусловлено воспалением бурсы и накоплением в ней жидкости вследствие усиленного трения (выполнение работ стоя на коленках). Если воспаляется нижняя бурса надколенника, то говорят о «колене викария» (священнослужители также часто становятся на колени, но в более вертикальном положении). Может воспаляться также полуперепончатая бурса в подколенной ямке (это киста подколенной ямки, которая отличается от кисты Бейкера, расположенной там же и представляющей собой грыжевое выпячивание синовии из полости коленного сустава). Препателлярную бурсу можно аспирировать, можно в нее инъецировать гидрокортизон, сделав ее рецидивы более редкими, и, наконец, если она отличается упорным течением, возникает необходимость ее хирургического иссечения. С помощью диагностической аспирации бурсы можно дифференцировать асептический бурсит, возникающий в результате избыточного трения, от инфекционного, часто гнойного бурсита, при котором необходимы хирургическое дренирование и применение антибиотиков, например флуклоксацил-лина по 250 мг каждые 6 ч внутрь.
СтопаОсмотр и обследование голеностопного сустава. Нормальной амплитуда движений в голеностопном суставе считается, если разгибание (дорсальная флексия) 25°, а сгибание — 30°. Движения внутрь (инверсия) и выворот наружу (эверсия) происходят за счет движений в подтаранном и среднетарзальных суставах. Разгибание пальцев стопы должно совершаться в пределах 60—90 °. Обратите внимание на все мозоли, которые обнаружите на стопе. Проследите арки стопы. Обратите внимание, как пальцы стопы отрываются от пола и в каком они находятся положении, когда больной стоит на цыпочках. Пронаблюдайте походку больного и осмотрите его обувь (в норме подъем свода стопы расположен медиально, а вдавление от пятки — заднелатерально).
Плоскостопие (pes planus). При этом свод стопы низок. Одновременно могут наблюдаться также вальгусная деформация стопы и некоторый ее выворот наружу. Чаще состояние это протекает бессимптомно, но могут отмечаться и боли в стопе. Это бывает при так называемой перонеальной спастической плоской стопе, при которой пятка бывает несколько вывернута наружу, а медиальный край стопы плоско прижимается к полу. Попытка вывернуть кнутри заднюю часть стопы вызывает болезненный спазм малоберцовых мышц. В таких случаях могут помочь специальные упражнения, стимуляция стопы фарадическим током и медиальные супинаторы, вставляемые ближе к пяточному концу обуви. При спастическом типе плоскостопия для ликвидации боли может понадобиться артродез задней части стопы.
Вогнутая стопа (pes cavus). Подчеркнутые продольные арки стопы могут носить идиопатический характер, быть связанными со spina bifida или перенесенным полиомиелитом. При этом пальцы стопы могут стать когтеобразными, поскольку масса тела при ходьбе в основном ложится на головки плюсневых костей. Консервативное лечение состоит в подкладывании мягких прокладок под головки плюсневых костей для уменьшения давления на них. При оперативном лечении применяются рассечение мягких тканей с целью ликвидации натяжений (отъединяются некоторые связки от пяточной кости, формируется свод стопы, и она укладывается в гипс) или производится артродез для выпрямления пальцев стопы. Если причиной болей в стопе является остеоартрит плюсневых костей, то может быть предпринят артродез соответствующих суставов.
Молоткообразные пальцы. При этом пальцы разогнуты в плюс-нефаланговых суставах, сверхсогнуты в межфаланговых и разогнуты в дистальных межфаланговых. В наибольшей степени бывает поражен II палец. Артродез в межфаланговом суставе обычно выпрямляет такой палец, а рассечение сухожилия мышцы разгибателя позволяет ему плоско лежать на поверхности.
Когтеобразные пальцы. Такие пальцы разогнуты в плюснефалан-говых суставах и сильно согнуты в средних и дистальных межфалан-
Оксфордский справочник для клиницистовговых; такая деформация бывает обусловлена нарушением равновесия между сгибателями и разгибателями пальцев (например, после полиомиелита). Если пальцы еще сохраняют подвижность, то необходима операция Girdleston, при которой производят перекрестное перемещение сухожилий сгибателей и разгибателей.
Вальгусная деформация большого пальца стопы (hailus valgus). При этом происходит латеральная девиация большого пальца в плюс-нефаланговом суставе. По-видимому, такой деформации пальца способствует ношение остроносой обуви на каблуках. При этом происходит усиленное давление обуви на плюснефаланговый сустав большого пальца, что и способствует формированию бурсита в этой области. Артрит в названном суставе развивается уже вторично.
Боль могут облегчить мягкие прокладки в области бурсита и пластиковые «колышки», вставляемые между I и II пальцами стопы, однако резко выраженная деформация требует оперативного вмешательства. Применяются различные виды операций. Так, может быть урезана медиальная часть головки плюсневой кости или выполнена операция Keller, при которой удаляется проксимальная половина проксимальной фаланги (эксцизионная артропластика), палец формируется в форме цепа. Применяются и другие хирургические вмешательства: остеотомия с перемещением плюсневой кости, операция Мейо (артропластика с эксцизией дистальной головки плюсневой кости) и артродез плюснефалангового сустава.
Болезненная стопаМногие состояния, рассмотренные ниже, могут сопровождаться болями в стопе. Ниже перечислены другие причины болей в стопе.
Ригидный большой палец. В основе этого состояния лежит артрит плюснефалангового сустава. Движения в этом суставе ограничены и болезненны. На дорсальной стороне сустава может развиться кольцо из остеофитов. Лечение осуществляется с помощью артродеза или операции Keller.
Боли в стопе у детей. Дети редко жалуются на боли в стопе. Если они говорят о болях в подошве, то следует подумать прежде всего
о занозе. Давление обувью на выступ ладьевидной кости (или на добавочную кость) или на задневерхний выступ пяточной кости может потребовать хирургического выравнивания кости. Причиной болей в стопе может быть остеохондрит (с. 792) костей стопы — диагноз устанавливается рентгенологически.
При болезни Келера страдает ладьевидная кость; при болезни Фрейберга — головки плюсневых костей; при болезни Sever возникает эпифизит пятки. Боль может уменьшиться при использовании вставок в обувь (в отдельных случаях — гипсовых форм).
Вросшие ногти. Это заболевание встречается и у детей, и у взрослых. Чаще всего поражается большой палец стопы. Неправильное обрезание ногтей и давление тесной обуви предрасполагают к погружению латерального края ногтевой пластинки в мягкие ткани ногтевого ложа, которое реагирует на это припухлостью и разрастанием «дикого мяса». Затем обычно присоединяется инфекция. Консервативное лечение состоит в том, что под углы «дикого мяса» подкладывают вату, пропитанную хирургическим спиртом, и выжидают, пока не отрастет ноготь, который в последующем подстригают прямо, но так, чтобы края его несколько выступали над краями ногтевого ложа. Если в области «вросшего ногтя» повторно возникает инфекционный процесс, то могут потребоваться оперативное вмешательство — клиновидная резекция ногтя, удаление латерального края ногтя, а также вмешательства, направленные на торможение ногтевого роста — удаление ногтевого ложа (оперативное или с помощью фенола), иногда приходится удалять весь ноготь.
Боли в переднем отделе стопы у взрослых (метатарзалгия).Увеличенное давление на головки плюсневых костей вызывает их болезненность. Лечение состоит в применении поддерживающих стелек. Хирургическое вмешательство при подобном состоянии, если не идет речь о ревматоидном артрите, считается малопредсказуемым.
Маршевые переломы. Обычно возникают в диафизах II и III плюсневых костей после очень продолжительного марша. Тактика лечения выжидательная. Если боль очень резкая, то накладывают гипс на стопу и выжидают: срастание перелома может избавить пациента от боли.
Оксфордский справочник для клиницистовМетатарзалгия Мортона. Боль при этом обусловлена давлением на межпальцевую нейрому, находящуюся между плюсневыми костями. Боль обычно иррадиирует в промежуток между III и IV плюсневыми костями. Лечение состоит в иссечении нейромы.
Боль в пятке. Причины. 1. Заболевания пяточной кости. 2. Артрит сустава, находящегося под таранной костью. 3. Разрыв пяточного сухожилия (с. 804), 4. Пяточный паратендинит (боль отмечается глубоко в пяточном сухожилии). 5. Заднепяточный бурсит (утолщение бурсы над шероховатостью пяточной кости, на задней поверхности пятки). 6. Болезненность пяточной (подпяточной) прокладки (при этом боль отмечается в нижнем отделе пятки). 7. Плантарный фас-циит (боль под передней частью пяточной кости). Если не брать в расчет заболевания пяточной кости и разрыв ахиллова сухожилия, то обычно прибегают к консервативному лечению: больному рекомендуют сменить обувь (чтобы она не натирала ноги).
Местные инъекции стероидов могут помочь при состояниях, перечисленных в пунктах 4, 6, 7. Если консервативные методы лечения не облегчают боли при заднепяточном бурсите, то эту бурсу можно удалить хирургическим путем.
ОстеомиелитЭто инфекционное поражение кости, по мере возрастания материального уровня жизни остеомиелит встречается реже. Чаще всего остеомиелит вызывают Staph, aureus (наиболее распространенный этиологический агент в Великобритании), Streptococci, Е. coli, Proteus, Pseudomonas; реже — Salmonella (при серповидно-клеточной анемии) и Brucella. До введения в клиническую практику антибиотиков от остеомиелита погибали до 25 % больных, инвалидами оставались еще 25 %. Инфекция может распространяться из фурункулов, абсцессов, быть следствием инструментальных урогенитальных обследований. Довольно часто первичный источник инфекции установить не удается. Такие больные нередко страдают сахарным диабетом или иммунодефицитом.
Клинические проявления. В области поражения возникает болезненность, он горяч и болезнен при прикосновении, больной старается не беспокоить этот участок, в близлежащих суставах отмечается небольшой выпот; имеются также признаки общей инфекции. У взрослых все это выражено не столь резко. Посев крови бывает положительным у 60 % больных. Чаще поражаются хорошо васку-ляризируемые кости (например, метафизы трубчатых костей, особенно дистальный метафиз бедра, верхний метафиз большеберцовой кости) у детей и решетчатая кость у взрослых. Если больного не лечить, то у детей возможно омертвение кости с последующим отделением, секвестрацией ее омертвевшей части. Вокруг мертвой кости периост формирует разрастание новой кости, образуя своеобразный венчик. Гной может прорываться в полость близлежащего сустава или через свищи на кожу. В первые несколько дней рентгенологические признаки практически отсутствуют, затем появляются нечеткость костной структуры и потеря ее плотности с образованием в последующем субпериостальной реакции. Еще позже формируются секвестр и венчик нового костеобразования. При остеомиелите решетчатой кости рентгенологические изменения бывают выражены в меньшей степени.
Лечение. Прежде всего необходимо дренировать абсцессы и открытым хирургическим методом удалить секвестры. Со всех удаленных секвестров необходимо сделать посев. Лечение: флуклоксациллин по 250—500 мг каждые 6 ч в виде внутривенной инфузии или внутримышечно, пока не будут уточнены патогенный микроорганизм и его чувствительность к антибиотикам. Лечение необходимо продолжать в течение 6 нед. Альтернативными препаратами для взрослых является фузидиновая кислота или клиндамицин. Если остеомиелит вызван Pseudomonas, то целесообразно использовать ципрофлокса-цин по 500 мг каждые 8—12 ч внутрь [1]. У детей младше 5 лет остеомиелит может быть вызван палочкой Haemophilus influenzae, в таких случаях показаны ампициллин или ко-тримоксазол.
Осложнения остеомиелита. Это прежде всего септический артрит, патологический перелом кости, деформация растущей кости.
Оксфордский справочник для клиницистовХронический остеомиелит. Отсроченное или неадекватное лечение могут быть причиной повторяющихся болей, лихорадки, отделения гноя из свищей с периодами ремиссий (даже в течение нескольких лет). На рентгенограмме пораженного участка выявляются утолщенная кость с неправильной (нерегулярной) структурой. В таких случаях производят хирургическое удаление секвестров и саусеризацию полостей (т.е. придают им блюдцеобразную вогнутость). Лечение антибиотиками (как указано выше) должно длиться не менее 12 нед. Осложнения; амилоидоз, развитие в свищевом ходе сквамозного рака.
Абсцесс Броди. Это абсцесс, окруженный склерозированной костью. Вызывают его, как правило, маловирулеитные микроорганизмы. Лечение: хирургическая саусеризация полости абсцесса.
Туберкулезная инфекция. Чаще всего поражаются тела позвонков (с. 768), нередко в сочетании с их суставами. Характерны боль, припухлость, формирование «холодных» абсцессов. При вовлечении в патологический процесс суставов в них также отмечаются болезненность, припухлость, усиление боли при движении, атрофия регионарных мышц. Изменения на рентгенограммах следующие: разрежение кости, эрозии, припухание мягких тканей (абсцессы). СОЭ обычно ускорена, реакция Манту положительная. Аспирированный гной сливкообразный, и, как правило, при посеве результат бывает положительным. Лечение: дренирование абсцесса, иммобилизация пораженных крупных суставов, соответствующие химиопрепараты. При грубой деструкции сустава в более поздний период может оказаться необходимым артродез.
Опухоли костей проявляются болью, припухлостью, патологическим переломом. Четко очерченный склерозированный край опухоли на рентгенограмме свидетельствует о доброкачественной ее природе. Напротив, надлом в кортикальном слое или распространение опухоли за пределы кости говорит о ее злокачественности. Окончательный диагноз дает исследование биоптата кости. Вторичные (метастатические) опухоли костей встречаются гораздо чаще первичных.
Остеоидная остеома. Эти доброкачественные опухоли чаще встречаются в трубчатых когтях у мужчин в возрасте 10—25 лет. Они могут вызывать очень резкие боли (которые уменьшаются после приема аспирина). На рентгенограммах эти опухоли выглядят как локальный кортикальный склероз. Лечение состоит в локальной эксцизии.
Хондрома. Эти доброкачественные хрящевые опухоли растут прямо из поверхности кости или из костного мозга (энхондромы). Они могут вызывать местную припухлость или перелом кости. Лечения обычно не требуется.
Остеохондрома. Это очень часто встречающийся тип доброкачественной опухоли, растущей из области метафиза в виде округлых припухлостей. Лечения также не требуется. Как хондромы, так и остеохондромы редко подвергаются озлокачествлению. (Подозрение на последнее должно возникать при прогрессировании болей.)
Гигантоклеточная опухоль (остеобластокластома). Довольно часто встречается у взрослых, но молодых лиц. При этом поражаются эпифизы костей в области коленного и локтевого суставов. Эти опухоли носят остеолитический характер, поэтому часты патологические переломы. Лечение состоит в широкой локальной эксцизии. Хотя гистологически эти опухоли относятся к доброкачественным, биологически они могут озлокачествиться.
Опухоль Юинга. Эта злокачественная саркома чаще всего поражает диафизы трубчатых костей у детей. Клинически проявляется болью и припухлостью. На рентгенограмме обнаруживается деструкция кости с новообразованием кости в виде концентрических слоев по типу «луковичной шелухи». Опухоль эта характеризуется высокой злокачественностью и, как правило, приводит к гибели больного, несмотря на ампутацию конечности, лучевую и химиотерапию.
Остеосаркома. Эти злокачественные опухоли возникают из примитивных остеобластов, преимущественно у детей и, как правило, в метафизах (часто в нижней части бедра, верхней части большеберцовой и плечевой кости) или в виде осложнения болезни Педжета. На рентгенограмме обнаруживаются хаотичная деструкция метафиза, кортикальные эрозии и новое костеобразование под приподнятым периостом (треугольник Кодмана). Лечение: ампутация конечности, лучевая и химиотерапия, однако больные, как правило, погибают.
Хондросаркома. Эта злокачественная опухоль может возникать de novo или в результате злокачественной трансформации хондром. Заболевают обычно лица среднего возраста. Опухоль отличается медленным ростом, метастазирует поздно. На рентгенограммах в ней часто бывает видна кальцификация. С помощью ампутации возможно добиться излечения.
Фибросаркома. Это довольно редко встречающаяся злокачественная опухоль, локализующаяся, как правило, в бедренной или большеберцовой кости у лиц юношеского возраста. Опухоль носит остео-литический характер, и поэтому на рентгенограммах образования новой кости не отмечается. Прогноз неблагоприятный. Лечение: ампутация конечности или иногда широкая эксцизия опухоли.
Другие злокачественные опухоли. Множественная миелома — это по сути плазмоклеточная злокачественная опухоль, вызывающая множественные литические поражения костей. Чаще всего вторично метастазируют в кости первичные опухоли, расположенные в легких, молочной, щитовидной, предстательной железах и почках. Обычно метастатическая опухолевая инфильтрация локализуется в телах позвонков, ребрах, костях таза и в верхней части бедренной кости. Уменьшения болей в таких случаях можно достигнуть паллиативной лучевой терапией.
Несовершенный остеогенез. Лица с такой патологией страдают от хрупкости и ломкости костей. Заболевание наследуется по доминантному типу. Переломы у таких больных появляются в разном возрасте, что определяется типом болезни (фетальный, детский, подростковый).
Признаки. Низкорослость; голова шаровидной формы с шишковидным лбом, деформированные конечности; разболтанные суставы; голубые склеры, просвечивающие зубы. 50 % больных страдают глухотой. Рентгенологическое исследование позволяет выявить множественные переломы, повышенную прозрачность костей, деформацию таза в виде трилистника (неправильные очаги оссификации). Морфология кости характеризуется наличием незрелой и неорганизованной кости при отсутствии в ней нормального коркового слоя.
Лечение. Не допускать повреждения кости. Для коррекции костных деформаций может быть применена остеотомия. Стержни, вводимые внутрь мозгового слоя кости, иногда могут использоваться для укрепления прочности длинных костей.
Ахондроплазия. Наследственный дефект хряща — предшественника кости ограничивает рост хрящевой кости (рост мембранозной кости нормальный). При рождении у больных детей большая голова, нормальная длина туловища, короткие конечности, все пальцы одинаковой длины. Взрослые больные страдают низкорослостью с гиперлордозом поясничного отдела позвоночника, у них кривые конечности, проксимальные отделы плеч и бедер укорочены. Рентгенологическое исследование позволяет выявить укороченные кости и расширенные эпифизы.
Краниоклейдодизостоз. У больных плоское лицо, шаровидный череп, отсутствуют ключицы, а при варусном положении шейки бедренной кости (coxa vara) широкая промежность. При рентгенологическом исследовании выявляют шов посередине лобной кости, недостающие ключицы, широкий симфиз лобка, coxa vara. При соха vara в случае необходимости может быть проведена коррекция с помощью остеотомии. На предполагаемую продолжительность жизни заболевание не влияет.
Остеохонд род и строфия. Оссификация и рост хряща — предшественника кости нарушены. Пораженные болезнью индивиды нормальные при рождении, однако в последующем у них формируются короткая шея, сгибательная деформация бедер и коленей, а позже — кифоз поясничного отдела позвоночника. Рентгенологическое исследование позволяет выявить кифоз, укорочение и утолщение костей нижних конечностей; уплощение позвонков; кавернозные изменения вертлужной впадины и избыточный рост лучевых костей. На предполагаемую продолжительность жизни заболевание не влияет.
Диафизарная аклазия (множественные костно-хрящевые экзостозы). Хрящ, разрастающийся вне эпифизарной хрящевой пла-Оксфордский справочник для клиницистовстинки, дает рост многочисленным экзостозам, покрытым хрящом (остеохондромата). Чаще всего поражаются длинные кости конечностей. В тяжелых случаях кости характеризуются грубой волокнистостью и плохим моделированием. Неровность (шишковатость) контура вблизи сустава может влиять на движения сухожилий. В редких случаях экзостозы подвергаются злокачественной трансформации.
Болезнь Оллье (хондроматоз костей, дисхондроплазия). Участки разрастания хряща перемещаются из эпифизарной хрящевой пластинки в метафизы с развитием множественных энхондром (образование островков гиалинового хряща внутри костной ткани, в норме не содержащей хряща). Чаще всего поражаются мелкие кости кистей и стоп, а также верхние отделы большеберцовой кости и нижние отделы бедренной кости. Развитие хряща в местах, где он обычно не встречается, проявляется неровностями (как бы припухлостями) контура кости, которые в последующем становятся прозрачными для рентгеновских лучей. В редких случаях наблюдается злокачественная трансформация.
Остеопетроз (мраморная болезнь, болезнь Альберс-Шенберга). Отсутствие дифференцировки между кортикальным и мозговым слоем кости приводит к очень значительному увеличению плотности «мраморных» костей, которые на самом деле являются более хрупкими, ломкими и в большей степени подвержены переломам по сравнению с нормальной костной тканью. В результате уменьшения площади и объема костного мозга может развиваться анемия. Вследствие компрессии черепных нервов возможны глухота и атрофия зрительного нерва.
ОстеохондритЮвенильный остеохондрит (остеохондроз) — это заболевание неизвестного происхождения, прн котором ростовые центры кости у детей или подростков временно подвергаются размягчению, в результате чего под действием силы тяжести возникает деформация кости. По истечении индивидуально различного периода времени (часто около 2—3 лет) кость снова затвердевает, но уже в новом, деформированном виде.
Клинические проявления. Возраст, в котором возникает заболевание, зависит от того, какая кость поражается, так как это происходит именно во время развития ядра кости. Основной симптом — локальная боль в пораженной кости. Рентгенологически отмечают следующие изменения: плотность костного ядра вначале увеличивается, затем оно становится пятнистым (так как пораженная кость подвергается резорбции) и уплощенным; позднее нормальная плотность костного ядра восстанавливается, но кость к этому времени уже деформирована. К отдаленным последствиям заболевания относится дегенеративный артрит.
Эпонимические названия остеохондритаБолезнь Пертеса (с. 772) Болезнь Шейерманна Болезнь Келера Болезнь Кинбека Болезнь Фрейберга
Область поражения:
тазобедренный сустав эпифизы позвоночного кольца ладьевидная кость луновидная кость (у взрослых) головки II и III плюсневых костей
Лечение. Часто никакого лечения не требуется. Но для больших суставов целесообразна защита, например, в виде гипсовой повязки.
Болезнь Шейерманна. Обычно заболевают дети в возрасте 13— 16 лет. При этом нарушается нормальная оссификация эпифизарных колец нескольких грудных позвонков. Деформирующие силы с наибольшим эффектом воздействуют на передние края позвонков, так что позвонки как бы суживаются спереди, что приводит к развитию кифоза. Во время активной фазы патологического процесса пораженные позвонки могут быть болезненными при форсированной пальпации. На рентгенограмме позвоночника по передним углам позвонков видны глубокие вдавлення. На более поздних стадиях заболевания выявляются сужения межпозвоночных дисков по переднему краю. Лечение: гипсовая повязка (при тяжелых формах в течение 8 нед), корсет для позвоночника и/или физиотерапия.
Болезнь Келера. Поражаются дети от 3 до 5 лет. Боли ощущаются в середине предплюсны, из-за чего дети хромают. Над ладьевидной костью может отмечаться пальпаторная болезненность. Рентгенограмма стопы имеет диагностическое значение: пораженная кость выглядит плотной и деформированной. Лечение симптоматическое (отдых для стопы или ношение специальной гипсовой повязки).
Болезнь Кинбека. Боли отмечаются над полулунной костью, особенно во время активных движений в запястье. Пациент не может схватить какой-либо предмет, поскольку испытывает боль. Рентгенограмма запястья имеет диагностическое значение: полулунная кость уплотнена, ее выемка уменьшена уже на ранних стадиях; уплощение возникает позже. Последствием заболевания является осте-оартрнт. Лечение: на ранних стадиях заболевания целесообразно шинирование запястья примерно на 3 мес. В далеко зашедших стадиях полулунная кость может быть хирургически удалена и заменена имплантированным протезом. При сформировавшемся артрите удаление полулунной кости уже не помогает.
Болезнь Фрейберга. На данное заболевание можно смотреть как на расслаивающий остеохондрит (с. 794). Эпифиз головки плюсневой кости заменяется грануляционной тканью, на рентгенограмме видно, что он фрагментирован и уплощен. Лечение: раннее удаление пораженной кости с костной трансплантацией н использованием гипсовой повязки. Если деформация уже сформировалась, успех терапии проблематичен.
Заболевания, напоминающие остеохондритБолезнь Кальве. Она менее известна под названием болезни Шей-ерманна. Обычно поражается только один позвонок, в частности центральное ядро его диска. При гистологическом исследовании в пораженном позвонке находят эозинофильную гранулему. Болеют дети в возрасте от 2 до 10 лет. В пораженном позвонке отмечается боль, над ним — перкуторная болезненность. В патологический процесс, как правило, вовлекается грудной позвонок. Возникает нерезко выраженный кифоз. На рентгенограмме межпозвоночный диск выглядит уплотненным, уплощенным, хотя высота его сохраняется. Лечение: симптоматическое (пребывание в постели может ослабить боли).
Болезнь Осгуда—Шлаттера. Это апофизит бугристости большеберцовой кости. Поражаются обычно дети в возрасте от 10 до 14 лет. Боль ощущается спереди и чуть ниже колена, она усиливается при напряженной активности и при сокращениях четырехглавой мышцы (поднимание прямо вытянутой ноги прн сопротивлении этому движению). Бугристость большеберцовой кости увеличена и болезненна при пальпации. На рентгенограмме также выявляется ее увеличение (± фрагментация). В настоящее время полагают, что в основе патологического состояния лежит нарушение нормального развития бугристости большеберцовой кости. Болезнь относится к самолимитирующимся. Лечение: ослабление выраженности симптомов: на 2 мес накладывают гипсовую повязку от паха до лодыжек, если боль резко выражена.
Болезнь Sever. Это апофизит пяточной кости, возникающий, по-видимому, в связи с напряженным прикреплением ахиллова сухожилия к кости. Болеют чаще дети в возрасте от 8 до 13 лет. Они ощущают боли на задней поверхности пятки и из-за этого могут хромать. Над задненижней частью бугристости пяточной кости отмечается болезненность. При рентгенологическом исследовании отклонений от нормы не находят. Болезнь относится к самолимитирующимся, но при наложении гипсовой повязки ниже колена (для ходьбы) боль может уменьшаться.
Расслаивающий остеохондрит. От выпуклой части поверхности сустава могут отделяться «свободные тела» (суставные мыши) диаметром 1—3 см — это ставшие аваскулярными сегменты субхонд-ральной кости и хряща. Часто это происходит в области медиального мыщелка бедренной кости и в области головки лучевой кости (локтевой сустав). Могут поражаться и другие суставы: тазобедренный (головка бедренной кости), голеностопный (таранная кость). Болезнь Фрейберга (с. 793) также может быть разновидностью расслаивающего остеохондрита, но уже не ювенильного (состояние, при котором имеют место проявления обоих заболеваний). При этом подростки или юноши жалуются на боли в самом начале движения, в пораженных суставах после физической нагрузки появляется выпот, возникает также внезапная и очень болезненная блокада сустава, как только фрагменты отделившейся костной (хрящевой) ткани
Оксфордский справочник для клиницистовстановятся суставными мышами. На рентгенограмме такого сустава иногда виден «прозрачный ободок» вокруг фрагмента, собирающегося отделиться, или дефект на месте уже отделившегося фрагмента
и, наконец, уже отделившиеся фрагменты внутри полости сустава. Лечебная тактика может быть выжидательной (в отношении коленного сустава — с. 780). Во всяком случае свободные тела из полости сустава должны быть удалены.
Аваскулярный некроз. Обычно поражается головка бедренной кости, но процесс этот может локализоваться и в коленных и плечевых суставах. На рентгенограмме пораженного сустава обнаруживают склерозированную или порозную кость в связи с имевшим место в ней инфарктом; суставная поверхность коллабирована, а в полости сустава видны остеохондральные фрагменты. Причины: последствия травмы (например, перелом шейки бедра), вторичное поражение в связи с ревматоидным артритом, тяжелым остеоартритом, псориа-тической артропатией или нейропатическими суставными поражениями.
Причинами могут быть и системные заболевания: талассемия, серповидно-клеточная анемия, болезнь Кушинга, системная красная волчанка, склеродермия, подострый бактериальный эндокардит, алкоголизм, распространенная ожоговая болезнь, лучевая болезнь, сахарный диабет и, наконец, осложнения стероидной терапии (например, после пересадки почек). Лечение состоит в иммобилизации сустава, аналгезии, а для тазобедренного сустава — в артропластике.
Замещение суставовЗамещение суставов осуществляют уже в течение последних 20 лет. Так, в Великобритании ежегодно замене подвергаются 30 ООО тазобедренных и 5000 коленных суставов.
Замена тазобедренного сустава. Обычным показанием для подобной операции является неустранимая боль (хирургическое вмешательство по поводу фиксированной сгибательной деформации, нарушающей ходьбу, оказывается менее успешным).
Из 30 000 операций, выполняемых с целью замены тазобедренного сустава, 75 % связано с остеоартритом этого сустава. Как правило, пациенты — пожилые люди. Вторым, наиболее частым показанием для указанной операции служит ревматоидный артрит; возраст таких больных более 30—40 лет. Другими заболеваниями, при которых может потребоваться названная операция, являются авас-кулярный некроз головки тазобедренной кости, врожденный вывих тазобедренного сустава, перелом шейки бедра.
Большинство доступных в настоящее время протезов тазобедренного сустава состоит из металлического компонента бедренной кости с внутрикостномозговым стержнем, удерживаемым на месте с помощью костного цемента, и пластикового компонента, заменяющего собой вертлужную впадину. Успех на ранних стадиях после операции отмечается в 90 % случаев.
К ранним осложнениям относятся вывих (0,5—3 %) и «глубокая» инфекция (менее 1%). Глубокая инфекция — это очень серьезное осложнение, и, хотя возможна замена протеза с использованием цемента, пропитанного антибиотиками, все же в подобных случаях может понадобиться эксцизионная артропластика по Cirdlestone. Небольшая часть имплантатов, к сожалению, плохо контактирует с костью.
Более поздними осложнениями являются расслабление сустава или инфекция, что проявляется возвращением боли. Если обычная рентгенограмма оказывается неинформативной в уточнении причины «расслабления» сустава, то используют сканирование с технецием или стронцием, которые могут установить повышенную активность кости. При подозрении на септическое состояние необходимо определить число лейкоцитов в периферической крови, СОЭ и произвести сканирование тазобедренного сустава с галлием.
Следует отметить, что в первые 8 мес после операции сканирование дает не очень надежные результаты. Ревизионная артропластика считается более успешной при «расслаблении» сустава, чем при его инфицировании. По истечении 9—10 лет после операции была произведена ревизия 11 % имплантатов. Необходимость в хирургической ревизии имплантата оказалась пропорциональной интенсивности использования протеза в жизни. По-видимому, будущим «владельцам» протеза тазобедренного сустава, находящимся в возрасте после 60 лет, необходимо сделать предупреждение о недопущении слишком интенсивного использования протеза. Конечно, таким больным совершенно необходимо избавиться от излишней массы тела, что также в значительной мере перегружает протез.
Оксфордский справочник для клиницистовРаннее замещение тазобедренного сустава обычно рекомендуется больным с поражением его при ревматоидном артрите, так как у лиц молодого возраста часто имеет место грубая деструкция сустава и промедление с операцией может поставить перед фактом оперативного вмешательства в условиях резко выраженных остеопоро-за и рарификации кости.
Замена коленного сустава. Дело в том, что коленный сустав в архитектурно-конструктивном плане устроен намного сложнее тазобедренного, поэтому приспособления для его замены (протезы) претерпели большие изменения от первоначальных длинностволовых шарнирных устройств в пользу употребляемых в настоящее время короткостволовых искусственных коленных суставов. До 80 % подобных операций в настоящее время считаются успешными, однако такого полного освобождения от болей, как это бывает при замещении тазобедренного сустава, обычно не происходит. Частота ревизионных операций на замещенном коленном суставе примерно такая же, как и при замене тазобедренного сустава, за исключением того, что временная шкала при этом укорочена: замену коленного сустава удается продлить по времени примерно только на половину такового при замещении тазобедренного сустава.
Заместительные операции на других суставах. С успехом используются суставные прокладки для межфаланговых суставов пальцев кисти при ревматоидном артрите. Некоторый успех уже достигнут в замещении локтевого сустава. Попытки же заместительной артропластики в отношении голеностопного и плечевого суставов пока имеют весьма ограниченный успех.
Аспирация жидкости из полости сустава. Аспирация содержимого полости сустава имеет диагностическое значение, так как в аспирате могут присутствовать кровь, кристаллы или гной. Но она имеет также и терапевтическое значение при «напряженном» выпоте, септическом выпоте и при гемартрозе. Для диагностической ар-трографии рентгеноконтрастное вещество вводится также в полость сустава.
Инъекции глюкокортикостероидов в полость сустава. Местные инъекции стероидов в воспаленные суставы, синовиальные сумки (бурсы), сухожильные влагалища оказывают выраженный местный противовоспалительный эффект и избавляют человека от болей. Важно помнить, что инъекции стероидов не применяют при септических состояниях и, если в этом отношении есть хотя бы малейшее сомнение, необходимо дождаться результатов посева синовиальной жидкости. Не следует также забывать и возможности туберкулезного синовита, особенно у лиц, прибывших из неблагополучных по туберкулезу регионов. В клинической практике для указанных целей доступны различные препараты. Наиболее популярны следующие: гидрокортизона ацетат (самый дешевый, но короткодействующий), метилпреднизолон и триамцинолои. Оии могут быть использованы в смеси с 1 % раствором лидокаина. Когда вводят триамци-нолон для инъекций вокруг коротких сухожилий, то применяют 10-миллиграммовую его концентрацию, а не 40-миллиграммовую, как при разрыве сухожилия, о чем уже сообщалось.
Состояния, при которых местные инъекции стероидов оказываются наиболее эффективными. К указанным состояниям относятся локализованный субдельтовидный бурсит, тендинит мышц (надостной, подостной), субкапсулярный тендинит; артрит плечевого сустава; «локоть теннисиста и игрока в гольф»; артрит локтевого сустава; поражение суставов (лучелоктевого, акромиально-ключичного, грудиноключичного); растяжение коллатеральных и крестообразных связок внутри коленного сустава; супрапателлярный, инф-рапателлярный тендинит и тендинит ахиллова сухожилия; плантарный фасциит, травматический артрит плюснефаланговых суставов и первого плюснево-сесамовидного сустава.
Приготовления к суставной инъекции. Проследите, чтобы все, что может понадобиться при выполнении суставной инъекции, было под рукой: салфетки, щеточки, иголки, пробирки для помещения аспирата с целью последующей посылки его в лабораторию. Для аспирации вязкой жидкости (например, при гемартрозе) следует использовать иглу 19G («белую»). При пункции суставов больших размеров используют «зеленую» иглу 21G а, для суставов пальцев кистей и стоп — «голубую» иглу 23G. Перед выполнением процедуры края сустава отграничьте от окружающих тканей, затем тщательно очистите кожную поверхность хлоргексидином в 5 % растворе спирта или хирургическим спиртом, а уже после того, как кожа очищена, все манипуляции должны выполняться строго асептически или
а б |
|---|
 |
Рис. 35. Инъекция в полость коленного сустава. |
а — правое колено разогнуто (переднемедиальный подход; б— прввое колено согнуто (инфрапателлярный, переднемедиальный подход). Воспроизведено из M.Crawley, 1974, BrJ.Hosp.Med., 11, 747 — 755, с разрешения.
техникой «без дотрагивания». Образцы для микробиологического исследования нужио отсылать в лабораторию в стерильных пробирках (бюксах), а образцы для цитологического или кристаллогичес-кого исследования в контейнерах с гепарином или FBC.
Коленный сустав. Больной находится в положении лежа. Колено слегка поддерживается снизу в чуть согнутом состоянии и с расслабленными мышцами. Тщательно прощупайте полость сустава за надколенником как медиально, так и латерально (см. рис. 35). Введите иглу горизонтально между надколенником и бедренной кос-тью. При прохождении иглы через синовиальную оболочку рука врача, выполняющего манипуляцию, отмечает легкое сопротивление, затем в шприц натягивается жидкость из полости сустава, а инъецируемый лечебный раствор должен вытекать из шприца свободно. Обычно применяются следующие дозы стероидов: 50 мг гидрокортизона ацетата, 40 мг метилпреднизолона, 20 мг триамцино-лона гексацетонида. Повторные инъекции должны производиться не ранее чем через 3 мес. Если инъекции производятся по поводу препателлярного бурсита, то вводят 25 мг гидрокортизона ацетата в наиболее болезненную точку.
Голеностопный сустав. Стопа находится в положении легкого подошвенного сгибания. Врач ухватывает сустав за края между длинным разгибателем большого пальца (латерально) и сухожилием переднебольшеберцовой мышцы (медиально), как раз над вершиной медиальной лодыжки. Внутрь сустава вводится 25 мг гидрокортизона ацетата.
Плечевой сустав. Передний доступ: для аспирации при синовите, при «замороженном плече». Больной сидит, руки опущены вдоль грудной клетки. Нащупайте пространство между головкой плечевой кости и соответствующей суставной ямкой примерно на 1 см ниже клювовидного отростка. Введите иглу в полость сустава, слегка наклонив ее в медиальную сторону (в полость сустава вы попадаете, проникнув вглубь на всю длину «зеленой» иглы 21G — 40 мм), и введите шприцем 25—50 мг гидрокортизона ацетата.
Латеральный доступ: субакромиальный бурсит, болезненный «синдром арки». Введите 25—50 мг гидрокортизона ацетата с местным анестетиком ниже латерального края акромиального отростка, кончик иглы направляйте вниз и чуть медиально. Если стараться не дотрагиваться кончиком иглы до головки плечевой кости при легком давлении на планджер в шприце, то при проникновении иглы в бурсу ощущается падение давления в шприце. Манипулируя иглой, можно воспроизвести болевой «синдром арки». Через несколько дней может понадобиться повторная инъекция.
Тендинит двуглавой мышцы плеча. В этом случае отмечается болезненность сухожилия двуглавой мышцы при наружной ротации руки. Введите иглу параллельно сухожилию. Если вы отмечаете сопротивление току инъецируемой жидкости, то, следовательно, вы в самом сухожилии — слегка оттяните иглу назад и введите 25 мг гидрокортизона во влагалище сухожилия, а 25 мг — в сустав.
б
 | Сухожилие передней большеберцовой мышцы |
Длинный разгибатель большого пальца стопы
Длинный разгибатель большого пальца кисти
Трапециевидная кость
Короткий разги -батель большого пальца кисти и длинная мышца, отводящая большой палец кисти
в
Латеральный конец ключицы | ||
|---|---|---|
Акромион |  | Латеральный над мыщелок ювовидныи отросток |
Медиальный край дельтовидной мышцы | ||
Субакромиальная бурса
Длинная головка -f~f~ двуглавой/ мышцы плеча, синовиальное влагалище"
 | Головка лучевой кости |
Локтевой отросток | |
а — правая лодыжка, вид сзади с указаниями анатомических ориентиров;
б — правое запястье, вид сзади с указаниями анатомических ориентиров; в — передняя поверхность правого плеча в виде диаграммы; пунктиром указаны синовиальные мембраны субакромиальной бурсы и ямки плечевого сустава; г — правый локоть в согнутом состоянии. Воспроизведено из M.Crawley, 1974, Br.J.Hosp.Med., 11, 747 — 755, с разрешения.
«Локоть теннисиста». В область максимальной болезненности над латеральным мыщелком плечевой кости с силой введите 25 мг гидрокортизона с I мл лидокаина, затем обратно натяните жидкость в шприц и снова ее выпустите вдоль кости. Повторите манипуляцию несколько раз. Может потребоваться повторная инъекция, например, через 2 нед. Предупредите больного, что аскоре после инъекции боли в локте могут усилиться на короткое время.
Локтевой сустав. Локоть согнуть под углом в 90 °; 25 мг гидрокортизона шприцем введите между проксимальной головкой лучевой кости (уточните ее локализацию путем ротации кисти больного) и латеральным надмыщелком при латеральном подходе (игла находится под углом 90 ° к коже), а при заднем подходе игла проходит между локтевым отростком локтевой кости и латеральным надмыщелком.
Лучезапястный сустав. Введите 25 мг гидрокортизона на глубину 1 —1,5 см между сухожилиями разгибателей указательного пальца и мизинца и между головкой локтевой кости и полулунной костью.
Тендосиновит де Кервена. Поражаются короткий разгибатель большого пальца и сухожилие длинной отводящий большой палец мышцы в том месте, где указанные сухожилия проходят через удер-живатель разгибателей на дорсальной поверхности запястья (опухшие сухожилия обычно хорошо пальпируются). Игла направлена почти параллельно коже; медленно инъецируют 25 мг гидрокортизона в центр припухлости. Если игла попадает в сухожилие и производить инъекцию трудно, слегка оттяните иглу, чтобы струя пошла легко.
Синдром канала запястья (запястный синдром). Инъецируйте 25 мг гидрокортизона, вводя иглу под прямым углом к коже через дистальную поперечную кожную складку пальмарной поверхности запястья ближе к крючковидному отростку, чем к трапециевидной кости.
«Курковый палец». Введите иглу в проксимальную кожную складку пальца параллельно сухожилию сгибателя, направляя кончик иглы к ладонной поверхности. Пропальпируйте утолщенное сухожилие на ладонной поверхности и поступите так же, как и при тендосино-вите де Кервена.
1-й пястно-запястный сустав большого пальца. Обойдя лучевую артерию, введите 25 мг гидрокортизона в основание I пястной кости на глубину I см в «анатомическую табакерку» (нацеливайтесь на основание мизинца).
Ортопедия и травма
Оксфордский справочник для клиницистов
СухожилияПациенты могут обратиться к врачу-ортопеду по поводу разрыва сухожилий или тендосиновита, который в свою очередь бывает либо инфекционным, либо асептически-воспалительным. Чаще всего происходят разрывы сухожилий разгибателей пальцев кисти, нередко рвется ахиллово сухожилие, длинная головка двуглавой мышцы (с. 752), сухожилие надостной мышцы лопатки (с. 752), а также дистальное сухожилие четырехглавой мышцы.
Разрыв сухожилий разгибателя пальцев кисти. Сухожилия длинных разгибателей пальцев, прикрепляющихся к дистальным фалангам, часто разрываются при травме, в результате чего и возникают «пальцы бейсболиста или игрока в крокет». Пораженный палец шинируют на 3 нед. Проксимальный межфаланговый сустав согнут под углом в 90 °, дистальный межфаланговый сустав при этом полностью разогнут. Если за это время сухожилие вновь не прикрепится к кости, возможны два варианта: либо оставаться жить с деформированным пальцем, либо подвергнуться оперативному исправлению пальца. Сухожилие длинного разгибателя большого пальца кисти может разрываться в порядке осложнения перелома нижней части лучевой кости. Восстановление осуществляется с помощью использования нижнего конца сухожилия разгибателя указательного пальца, который, изменяя его направление, подшивают к дистальному концу сухожилия разгибателя большого пальца (когда последний оказывается слишком истершимся для прямого восстановления). Сухожилия разгибателей указательного пальца и мизинца особенно склонны к спонтанному разрыву при ревматоидном артрите.
Разрыв ахиллова (пяточного) сухожилия. В момент разрыва сухожилия (обычно это происходит на 5 см выше его прикрепления), при беге или прыжке человек испытывает внезапную боль на задней поверхности щиколотки. Боль может быть воспринята, как удар. Пострадавший еще может идти (правда, хромая), но стопа остается в некотором подошвенном сгибании, больной не может оторвать пятку от пола, если стоит на пораженной ноге. При пальпации пострадавшего сухожилия на его протяжении можно прощупать обрыв, т.е. пропуск его протяженности. Немедленное восстановление целостности сухожилия следует предпочесть консервативному лечению — иммобилизации нижней части ноги в гипсовую повязку, при этом стопа находится в положении «конской стопы». В не диагностированных случаях разрыв сухожилия иногда сам по себе восстанавливается, но сухожилие при этом часто удлиняется.
Разрыв сухожильного расширения четырехглавой мышцы. Повреждение может быть следствием прямой травмы (удар) или косвенного перенапряжения (при спотыкании внезапно резко сокращается весь аппарат четырехглавой мышцы). Как известно, сухожильное расширение четырехглавой мышцы включает в себя надколенник и прикрепляется к бугорку большеберцовой кости с помощью сухожилия надколенника. Разрыв может произойти в том месте, где четырехглавая мышца прикрепляется к надколеннику, или непосред-
Оксфордский справочник для клиницистовственно через перелом надколенника (если возможно восстановить его целостность, надколенник укрепляют проволокой или скобками, если же это невозможно, то надколенник удаляют, а разорванное сухожилие сшивают). Наконец, может произойти отрыв сухожилия надколенника от бугорка большеберцовой кости (у молодых лиц разорванное сухожилие может быть восстановлено хирургически— сшито). После восстановления целостности сухожилия больные в течение нескольких недель носят на пораженной ноге гипсовый цилиндр, а затем проходят курс интенсивной физиотерапии для восстановления функции коленного сустава.
Теносиновит. Сухожилия и их синовиальное окружение местами могут подвергаться воспалению (например, вследствие перенапряжения), в результате чего возникает боль (например, тендинит надо-стной мышцы лопатки или тендинит двуглавой мышцы плеча — с. 752, тендинит де Кервена— с. 756). Другим примером являются острый фрикционный синовит в запястье (с припуханием над ним), а также над сухожилиями разгибателей большого пальца. В подобных случаях запястье шинируют на 3 нед (при этом пальцы кисти остаются свободными) для того, чтобы стихло воспаление.
Синдромы сдавления нервовВ отношении плечевого сплетения и периферических нервов СМ. с. 886, 810 и 882.
Синдром канала запястья (запястный синдром). Он возникает вследствие сдавления срединного нерва в том месте, где он проходит под удерживателем сухожилий сгибателей пальцев. Спровоцировать сдавление нерва могут самые различные обстоятельства: беременность, противозачаточные пилюли, менструальный цикл, микседема, перелом полулунной кости запястья, ревматоидный артрит или даже сердечная недостаточность.
Клинически заболевание проявляется следующим образом.
• В большом, указательном и среднем пальцах кисти начинают ощущаться боли или покалывание.
• Когда боли усиливаются, пациент характерно встряхивает кисть, чтобы уменьшить боль. Боль, как правило, усиливается ночью, а также после повторных однообразных движений в запястье. Человек при этом становится несколько неуклюжим. Затем на ранних стадиях заболевания симптоматика как будто исчезает. Но позже появляются следующие признаки:
• возникают атрофия тенара и снижение чувствительности на ладонной поверхности кисти;
• чувствительность на латеральной поверхности ладони сохраняется, так как она иннервируется пальмарной кожной веточкой срединного нерва, которая не проходит через канал;
• положительный тест Phalen: если подержать кисть в резко согнутом положении в течение 1—2 мин, то возникают боли, характерные для данного заболевания (этот тест более надежен, чем тест Тине ля);
• исследование проведения нервного импульса по срединному нерву к кисти выявляет его нарушение.
Лечение. Могут помочь диуретики. Боли купируются с помощью инъекции гидрокортизона (с. 798). Ночную боль можно уменьшить шинированием кисти на время сна. Более постоянного положительного результата можно добиться декомпрессией с помощью рассечения удерживателя сухожилий сгибателей.
Сдавление локтевого нерва в области локтевого сустава. Этоописано на с. 754.
Сдавление заднего межкостного нерва предплечья. Эта ветвь лучевого нерва иногда сдавливается в том месте, где он проходит через мышцу-супинатор (при переломах предплечья). Больной отмечает слабость как большого пальца, так и остальных пальцев кисти. При осмотре можно установить также слабость длинных разгибателей пальцев, а также короткого и длинного разгибателей большого пальца кисти, но без нарушения чувствительности.
Лечение после травмы состоит в хирургической декомпрессии и в применении пружинных шин для разгибания пальцев.
Оксфордский справочник для клиницистовСдавление переднего межкостного нерва предплечья. Эта ветвь срединного нерва может быть сдавлена фиброзным образованием поверхностного сгибателя пальцев. Больные отмечают ослабление щипковых и болевых ощущений вдоль лучевого края предплечья. При осмотре устанавливается слабость длинного сгибателя пальца и глубокого сгибателя по отношению к указательному и среднему пальцам. Лечение: хирургическая декомпрессия.
Сдавление локтевого нерва в области запястья. Это случается довольно редко. Неврологическое выпадение может быть как двигательного, так и (или) сенсорного характера. Диагностируется электрофизиологически. Лечение: хирургическая декомпрессия.
Невралгия латерального кожного нерва бедра (meraglia paresthetica). Если сдавлен наружный кожный нерв бедра (в том месте, где он покидает таз, как раз медиальнее верхней передней подвздошной ости), например, тугими джинсами, то могут возник-нуть боль и парестезия в верхненаружной части бедра. Над этим участком может быть снижена чувствительность. Состояние это обычно проходит само по себе. Местное введение кортизона и местноанестезирующих средств в ткани около передней верхней подвздошной ости дает, к сожалению, непредсказуемые результаты.
Сдавление общего малоберцового нерва. Сдавление нерва головкой малоберцовой кости (например, в случае наложения гипсовой повязки при переломе проксимального отдела малоберцовой кости или когда больной, находящийся в крайней степени истощения, долгое время лежит в бессознательном состоянии) препятствует тыльному сгибанию стопы. Над тыльной поверхностью стопы может быть снижена также и чувствительность. Электрофизиологичес-кое исследование обычно подтверждает диагноз. Большинство больных выздоравливают сами по себе, но иногда может понадобиться хирургическая декомпрессия.
Повреждения мягких тканейПравильное лечение при повреждении мягких тканей помогает устранить боль, ускорить процесс выздоровления и восстановления трудоспособности пострадавшего.
В первые 24 ч необходимо следующее.
• Покой. Можно использовать шину или гипсовую повязку.
• Лед. Холод обладает анестезирующим и сосудосуживающим действием. Используют пакеты со льдом (например, целлофановый пакет с замороженным зеленым горошком, завернутый в полотенце), а также орошение места повреждения холодной водой или холодные компрессы, менять которые нужно через каждые 10 мин.
• Компресс или давящая повязка — сдавливание ограничивает припухлость и продолжающееся кровотечение.
• Возвышенное положение. Идеально — «пальцы ног выше носа» для улучшения дренажа из пораженной части и уменьшения боли.
Реабилитация. Сначала прибегают к пассивному потягиванию пораженной конечности для поддержания подвижности суставов и нормальной длины мышцы, затем постепенно наращивают интенсивность активных упражнений, пока не восстановятся полные объем и сила движений. Например, применяют роликовые доски для укрепления голеностопных суставов. Спортсмены в последующем должны с помощью тренировок достигнуть хорошей спортивной формы.
Вспомогательные средства: НСПВП, раздражающие кожу препараты (для местного применения), и ультразвуковое лечение.
Спортивные повреждения. Многие спортивные повреждения могут быть предупреждены.
• Подготовил ли спортсмен свое тело для активных действий соответствующим разогреванием? Неадекватное согревание тела увеличивает риск повреждения.
• Охлаждение также важно для уменьшения мышечной болезненности.
• Носит ли спортсмен защитные приспособления?
• Многие острые и хронические повреждения возникают вследствие использования неадекватного оборудования, спортивной техники или неразумного расписания тренировок — в этом плане советы профессионального тренера трудно переоценить.
Часто встречающийся характер повреждений в спорте: повреждение мягких тканей голени и ее костей, что бывает у неумелых спортсменов, бегущих по твердой поверхности. При этом возможны разрыв мышц, нерезко выраженный сиидром передней области голени (передний большеберцовый синдром) или усталостный перелом кости (маршевая стопа). (Усталостные переломы следует подозревать, если пациент испытывает нарастающую боль в кости, несмотря на нормальную рентгенограмму.) Во многих случаях возникают боль в колене (основные причины этого см. на с. 777), повреждение связок в области голеностопного сустава (с. 872); плантарный фасциит (с. 784), проблемы с ахилловым сухожилием; «локоть теннисиста» (с. 754).
Оксфордский справочник для клиницистовПовреждения, связанные с переутомлением какой-либо группы мышц во время физической работы. Работа, требующая стереотипных повторных движений, может повести к хроническому повреждению мягких тканей: работники, использующие вакуумную очистку, сборщики автомашин, музыканты, играющие на струнных инструментах — у всех у них может возникнуть «локоть теннисиста». Так что «наниматели» подобных рабочих обязаны обеспечить безопасность работы и «рабочего» окружения. Стулья для работников должны быть хорошо пригнаны, так же как и орудия труда. Изменение позы во время работы помогает уменьшить число повреждений верхних конечностей, связанных с работой (этот термин более предпочтителен, нежели «повреждение от повторяемого перенапряжения»). Цена этих повреждений с учетом страданий пораженных, часов потери труда и компенсации довольно значительна, так как лечение уже произошедшего повреждения часто затруднено и может повлечь необходимость изменения профессии, если это, конечно, возможно.
| Нервныекорешки | |
|---|---|
| Мышцы | |
| С,, | Трапециевидная мыш |
| ца | |
| С«.5 | Ромбовидные мышцы |
| С, в. 7 | Передняя зубчатая |
| мышца | |
| С5, , , | g Большая грудная |
| мышца (реберно- | |
| грудинная ее «голо | |
| вка») | |
| С5 | Надостная мышца ло |
| патки | |
| С,* | Подостная мышца ло |
| патки | |
| С, . | Широкая мышца спи |
| ны | |
| с,< | Двуглавая мышца |
| плеча | |
| С,* | Дельтовидная мышца |
Тест состоит в просьбе к больному совершить то или иное движение
Поднимите плечи, приведите лопатки
Попытайтесь соединить плечи сзади
Толкайте руками что-нибудь вперед, преодолевая сопротивление Приведите руку ниже горизонтали
Отведите руку на І 5 0
Ротируйте руку кнаружи при исходном положении «руки в боки» Приведите горизонтально и латерально вытянутую руку Согните супинированное предплечье
Отведите руку в интервале от 15 до 90°
Лучевой нервС? 8 Трехглавая мышца плеча
С5 ь Плечелучевая мышца
С6 7 Длинный лучевой
разгибатель запястья
С5 ь Супинатор
С7 8 Разгибатель пальцев
С7 8 Локтевой разгибатель запястья
С7 8 Длинная мышца, отводящая большой палец кисти
С7 8 Короткий разгибатель большого пальца кисти
С? g Длинный разгибатель большого пальца
Разогните локоть, преодолевая сопротивление Согните руку в локте при положении предплечья в позиции между супинацией и пронацией Разогните запястье в сторону лучевой кости, пальцы разогнуты Рука вытянута вдоль туловища, сопротивляйтесь пронации кисти Держите пальцы разогнутыми в пястно-фаланговых суставах Разогните запястье в локтевую сторону
Отведите большой палец на 90 ° по отношению к кисти
Разогните большой палец в пястно-фаланговом суставе
Сопротивляйтесь сгибанию большого пальца в межфаланговом суставе
Срединный нерв
С6 7 Круглый пронатор
С 7 8 Лучевой сгибатель запястья
С7 , Т, Поверхностный сгибатель пальцев кисти
С Tj Глубокий сгибатель
I и II пальцев кисти
С , Tj Длинный сгибатель большого пальца кисти
Cg( Т( Короткая мышца, отводящая большой палец кисти
С8, Tj 1-я и 2-я червеобразная мышцы
Локтевой нерв
С7 8 Локтевой сгибатель запястья
С8> Tj Глубокий сгибатель III и IV пальцев
С8, Tj Дорсальные межкостные мышцы С8> Т, Пальмарные межкостные мышцы С8, Т, Мышца, приводящая большой палец кисти
С8, Tj Мышца, отводящая мизинец с8, Т, Мышца, противопоставляющая мизинец
L4 5, S, Средняя и малая ягодичная мышцы (верхний ягодичный нерв) L., Sj 2 Большая ягодичная мышца (нижний ягодичный нерв)
Разгибайте локоть, преодолевая сопротивление Согните запястье по направлению к лучевой кости Сопротивляйтесь разгибанию в межфаланговых суставах (в это же время вы фиксируете проксимальную фалангу обследуемого) Сопротивляйтесь разгибанию в дистальном межфаланговом суставе Сопротивляйтесь разгибанию большого пальца в межфаланговом суставе (фиксируйте при этом проксимальную фалангу)
Отведите большой палец (ногтевая часть находится под углом в 90 ° по отношению к ладони) Разогните проксимальный межфаланговый сустав против сопротивления с пястно-фаланговым суставом, удерживаемым в состоянии резкого разгибания
При отведении мизинца проследите за сухожилием, при этом все остальные пальцы разогнуты Фиксируйте среднюю фалангу мизинца, окажите сопротивление разгибанию дистальной фаланги Отведите все пальцы кисти по отношению к указательному Приведите все пальцы кисти по отношению к среднему пальцу Приведите большой палец (ноготь его находится под углом 90 ° по отношению к ладони)
Отведите мизинец
Все пальцы кисти разогнуты, потяните мизинец вперед, оставляя остальные пальцы сзади Внутренняя ротация бедра, отведение бедра
Разгибание в тазобедренном суставе (лежа ничком)
L2 3 4 Приводящие МЫШЦЫ (запирательный нерв)
Бедренный нервL, 2 3 Подвздошно-поясничная мышца
L2 3 Портняжная мышца
L2 ? 4 Четырехглавая мышца бедра
Седалищный нервL4 5, S, 2Сухожилия, ограничивающие с боков подколенную ямку
L4 5 Задняя большеберцовая мышца
L4 5 Передняя большеберцовая мышца
L5, Sj Длинный разгибатель пальцев стопы
Ц, S, Длинный разгибатель большого пальца стопы
Ц, S, Длинная и короткая малоберцовая мышцы
S, Короткий разгибатель пальцев стопы
Sj 2 Икроножная мышца
S, 2 Длинный сгибатель пальцев стопы
St 2 Небольшие мышцы стопы
Приведите ногу против сопротивления
Пациент лежит на спине. Согните ногу в тазобедренном и коленном суставах, при этом врач поддерживает нижнюю часть ноги Согните ногу в колене, одновременно ротируя бедро кнаружи Разогните ногу в колене, преодолевая сопротивление
Согните колено, преодолевая сопротивление
Выверните внутрь вогнутую в подошве стопу Осуществите тыльное сгибание в голеностопном суставе Осуществите тыльное сгибание пальцев стопы против сопротивления
Осуществите тыльное сгибание большого пальца стопы против сопротивления Выверните стопу наружу против сопротивления
Тыльно согните большой палец стопы (мышца стопы)
Осуществите подошвенное сгибание в голеностопном суставе Со гните тер минал ьн ые сустав ы пальцев стопы Придайте подошвенной поверхности стопы резко вогнутую форму
Ортопедия и травма
Оксфордский справочник для клиницистов
Опухшие и горячие суставыТермин «артрит» означает воспалительное поражение одного или более суставов. Признаками воспаления являются боль, припухлость, покраснение кожи над воспаленным суставом, его тугоподвижность; воспаленный сустав горяч на ощупь (± общее повышение температуры тела). При установлении диагноза необходимо разрешить следующие ключевые вопросы.
> Поражен ли только один сустав (т.е. идет речь о моноартрите)?
> В остальном пациент здоров или страдает каким-либо другим заболеванием, вызвавшим артрит (например, язвенным колитом), или же имеются факторы риска возникновения инфекционного процесса (сахарный диабет, почечная недостаточность, иммуносупрессия, парентеральное введение наркотиков)?
> Отчего опух сустав? Что находится в полости сустава: кровь, кристаллы, гной?
В подобных ситуациях всегда нужно сделать диагностическую аспирационную пункцию полости сустава (с. 798).
Заметим: наличие в крови ревматоидного фактора (с. 818) делит все артриты на серопозитивные (SP см. ниже) и серонегативные.
ПричиныМоноартрит
• Бактериальная инфекция, например туберкулез, гонорея, септицемия
• Подагра или псевдоподагра
• Болезнь Рейтера (с. 934)
• Травматический гемартроз
• Псориаз
• Ревматоидный артрит^
• Разрастание лейкемических клеток внутри сустава
Полиартрит
• Многие вирусы — коревая краснуха, эпидемический паротит, гепатит А, вирус Эпштейна—Барр
• Ревматоидный артрит51*
• Синдром HIerpeHasp
• Острый ревматизм
• CKBSP
• Неспецифический язвенный колит, болезнь Крона
• Проявление лекарственной болезни
Обследование больногоЖидкость, аспирированную из полости сустава, микроскопиру-ют, делают посев, готовят из нее мазки для окраски по Граму, исследуют на содержание кристаллов в компенсированном поляризованном свете. Синовиальная жидкость бывает окрашена кровью при псевдоподагре, после травмы сустава, но при септическом артрите это случается редко.
Необходимо сделать рентгенограмму пораженного сустава. Важно выяснить, нет ли признаков травмы (переломов) или признаков ревматоидного артрита (с. 818). Кальцификация хряща свидетельствует о псевдоподагре. У некоторых больных рентгенограмма пораженного сустава оказывается нормальной. Клинический анализ крови, СОЭ, содержание в крови мочевой кислоты, ревматоидного фактора (РФ), С-реактивного белка (в норме менее 20 мг/л) — все эти показатели могут быть патологи-
Оксфордский справочник для клиницистовчески изменены как при серопозитивном, так и при серонегативном артрите и, конечно, не являются скрининговым тестом для
сепсиса.
Іечебньїе мероприятия. Пока не будут получены данные микробиологического исследования синовиальной жидкости, все лица с >стрым моноартритом должны быть направлены в стационар, так сак при этом совершенно необходимо исключить инфекционное прохождение заболевания или назначить антибиотик, адекватный спе-дифической инфекции. Но даже если при пункции сустава получен пной, это вовсе не означает инфекционную природу артрита (это ножет быть псевдоподагра или ревматоидный артрит).
Печение. Оно определяется индивидуально в каждом конкретном ;лучае. Если диагностирован септический артрит, то целесообразно произвести лаваж сустава (хорошо в таких случаях найти специали-:та, так как, если поражен тазобедренный сустав, может понадо-Зиться хирургическое вмешательство), больному назначают флук-гсоксациллин (он активен и против стафилококков), пока не будет установлена чувствительность микрофлоры к антибиотикам. Препарат вводят по 500 мг через 6 ч внутривенно медленно. Больным в возрасте от 2 до 10 лет дают Ч2 этой дозы. У младенцев инфекционным началом часто оказывается Haemophilus. Лечение продолжают в течение 6 нед.
ОстеоартритОстеоартрит, называемый также остеоартрозом или дегенеративным заболеванием суставов, — это невоспалительное их поражение, характеризующееся разрушением и «изнашиванием» («истертостью») суставных поверхностей и формированием по их краям новой кости. У 80 % лиц старше 55 лет при рентгенологическом исследовании находят остеоартритические изменения в суставах.
Факторы, предрасполагающие к заболеванию. Это плохая внутренняя скрепленность сустава, как, например, при вальгусной деформации, уменьшение размеров контактируемых суставных поверхностей (например, врожденный подвывих в тазобедренном суставе), остеохондральные переломы, инородные тела внутри полости сустава, разрывы менисков (в коленном суставе), повреждение суставного хряща в результате септического артрита, невропатия.
Патологические изменения. На ранних стадиях происходит раз-волокнение (фибрилляция) суставного хряща, затем часть его разрушается, оставляя подлежащую кость обнаженной. Обнаженная кость утолщается, становится очень твердой и белой (эбурнация кости). Возникают узелки нового костеобразования на суставных поверхностях, которые называются остеофитами.
Рентгенологические изменения. 1. Сужение межсуставной щели.2. Наличие субхондрального склероза. 3. «Обгубение» суставных краев за счет остеофитов.
Клинические проявления. Пораженные суставы могут быть несколько утолщены, но, как правило, в них нет признаков острого воспаления. При пассивном движении в таком суставе рука врача, лежащая на суставе, воспринимает крепитацию, т.е. звук от трущихся суставных поверхностей. Может наблюдаться стойкая (фиксированная) деформация сустава, в результате чего он не может принять нейтрального (нормального) положения. Очень часто отмечается поражение дистальных межфаланговых суставов пальцев кистей. Если, кроме того, эти суставы припухают, то говорят об узлах Ге-бердена. Ревматоидный фактор в крови отсутствует, СОЭ нормальная.
Общее лечение. Основные цели такого лечения — уменьшение болевых ощущений и инвалидизации больного. Панацеи, к сожалению, не существует. В случае болей следует назначить парацетамол по 0,5—I г каждые 6 ч внутрь в чистом виде или в комбинации с опиоидами, например ко-проксамолом (Co-proxamol) (могут появиться запоры). Следует подумать и о назначении НСПВП, например ибупрофена по 400 мг каждые 8 ч внутрь после еды при обострении воспалительных явлений (например, в коленном суставе), но если препараты эти назначаются на долгое время, то необходимо помнить о возможности желудочно-кишечного кровотечения (с. 820). Облегчение может принести и применение тепла местно, на область пораженного сустава. Физиотерапия (в широком смысле слова) может увеличить функциональные возможности сустава. Больным следует уменьшить нагрузку на несущие (тяжесть тела) суставы. Для этого нужно уменьшить массу тела (с помощью соответствующей диеты) и при ходьбе использовать опору (палочка, лестничные перила, специальные опорные рамы для ходьбы). Специалисты по лечебной физкультуре могут предложить особые приспособления для использования их в домашних условиях. При резко выраженных болях н инвалидности может оказаться необходимым хирургическое вмешательство.
Хирургическое лечение. Артродез (хирургическое укрепление сустава) чаще всего рекомендуют при поражении плюснефалангового сустава большого пальца стопы. Остеотомия может применяться в целях исправления анатомических соотношений внутри сустава, например для коррекции вальгусной деформации коленного сустава. Эксцизионная артропластика используется при операции Keller (с. 783). Интерпозиционная артропластика применяется при патологии пястно-запястного сустава большого пальца кисти, когда между суставными поверхностями вставляется силастиновая губка. Заместительная артропластика (с. 796) может быть показана при патологии тазобедренного, локтевого и коленного суставов.
Артрит тазобедренного сустава. Чаще всего встречается фиксированная сгибательная его деформация, которую можно установить с помощью приема Томаса (с. 770). Хирургическое лечение заключается в заместительной артропластике (с. 796).
Нейропатические суставы (суставы Шарко)Причины: спинная сухотка, диабетическая невропатия, поражения конского хвоста, лепра, сирингомиелия (верхние конечности). Существенная дезорганизация суставов (даже вывих) при этом возникает после повторной незначительной их травмы.
При ревматоидном артрите (РА) иммунные нарушения неизвестной этиологии вызывают мультисистемное воспалительное заболевание с симметричными синовитами, что вызывает боли в суставах, их припухлость, туго подвижность и при продолжительном течении — деструкцию периферических суставов.
Распространенность. Этим заболеванием страдают 3 % женщин и 1 % мужчин. Хотя болезнь может возникнуть в любом возрасте, чаще всего поражаются лица среднего возраста. РА ассоциируется с антигеном HLA-DRW4.
Проявления заболевания. Они очень вариабельны. Иногда уходит немало времени для проведения дифференциальной диагностики РА с другими воспалительными заболеваниями суставов. Начало заболевания постепенное: больные отмечают общую слабость, преходящие болевые ощущения в суставах, некоторую в них скованность, слабость в регионарных мышцах. Но начало заболевания может быть и внезапным. «В какой-то день я не смог двигаться», —так может сказать больной. Форма заболевания также может быть различной: моноартрит, палиндромный артрит, когда суставы поражаются поочередное; и системный полиартрит.
Прогноз. У 20 % больных в течение жизни случается одна атака (обострение) заболевания, обычно протекающая остро, после чего они полностью выздоравливают. Около 30 % больных умеренно инвали-дизируются; у 40 % пациентов заболевание приобретает хроническое течение и приводит их к нерезкой инвалидизации; 10 % больных становятся тяжелыми инвалидами. На неблагоприятный прогноз указывают палиндромное начало заболевания, внесуставные проявления, наличие ревматоидных узелков (под кожей), эрозии суставных поверхностей, обнаруживаемые на рентгенограммах пораженных суставов, и высокий титр ревматоидного фактора (РФ) в крови.
Поражение суставов. Воспаленная синовия (паннус) вызывает припухлость и болезненность пораженного сустава, он становится горячим на ощупь, регионарные сухожилия утолщаются, припухают и окружающие мягкие ткани, почему, например, пальцы кистей и приобретают вид «сосисок». Тугоподвижность суставов, начинающаяся с раннего утра, может продолжаться в течение нескольких часов. Со временем паннус способствует эрозированию суставных поверхностей, может также вызывать разрыв сухожилий, что и приводит к тем необратимым изменениям, которые столь характерны для поздних стадий РА. Пальцы кисти приобретают контуры «лебединой шеи» (гиперэкстензированы межфаланговые суставы, но флексированы дистальные межфаланговые суставы) или «бутоньерки» (флексированы межфаланговые суставы, экстензированы пястно-фаланговые и гиперэкстензированы дистальные межфаланговые суставы).
Большой палец кисти приобретает Z-образную форму. Пястно-фаланговые суставы и запястье подвергаются подвывиху и образуют ульнарную девиацию: резко выступают шиловидный отросток локтевой кости и головка лучевой кости. В коленных суставах развива-
Оксфордский справочник для клиницистовется вальгусная или варусная деформация. Может возникать киста Бейкера в подколенной ямке, причем она может разрываться, имитируя тромбоз глубоких вен. В стопе возникают подвывихи головок плюсневых костей в сочетании с hallus valgus, пальцы становятся когтеобразными, появляются мозоли, все это вызывает резкие боли — «больной ходит по мраморной крошке».
> Атлантоаксиальная нестабильность может повести к сдавлению спинного мозга; в подобных случаях до проведения интубации необходимо произвести соответствующее рентгенологическое исследование.
Внесуставные проявления. Обычно у больных отмечаются снижение массы тела, повышение температуры тела, быстрая утомляемость. Многие системные проявления РА связаны с васкулитом или ревматоидными узелками. У 10% больных развивается амилоидоз. Лекарственные же осложнения могут поражать большинство систем организма (с. 820).
Кожа, Часто это инфаркты ногтевого ложа, сыпи, паль марная эритема. Ревматоидные узелки. Это твердые, подвижные безболезненные узелки, обычно появляющиеся на местах, подвергающихся давлению: например, на предплечье их обнаруживают у 20% больных. Они могут встречаться также в сухожильных влагалищах, вызывая «курковый феномен» при движении соответствующего сухожилия; в легких, миокарде, перикарде и склере.
Глаза. Часто это сухой кератоконъюнктивит (с. 602), склерит, эписклерит.
Сердечно-сосудистая система. Это образование выпота в полости перикарда, перикардит, миокардит.
Легкие. Это плеврит, выпот в полость плевры, ревматоидные узелки в легких, фиброзирующий альвеолит.
ЦНС. Как правило, это нейропатия, обусловленная ущемлением нерва, например запястный синдром, компрессионные синдромы.
Тесты при исследовании крови. У больных выявляют нормо-хромную анемию, ускорение СОЭ (оба показателя коррелируют с активностью заболевания). Лейкопения при синдроме Фелти.
Ревматоидный фактор (РФ) — это IgG-аутоантитело в конечном итоге обнаруживается у 80 % больных с РА, но при хроническом течении заболевания в малых титрах.
Антинуклеарный фактор обнаруживают у 30 % больных с РА, но в большей степени он ассоциируется с другими аутоиммунными заболеваниями.
Синовиальная жидкость. При РА она мутная, повышенной вязкости, в ней находятся небольшие сгустки, что объясняют высоким нейтрофильным лейкоцитозом.
Рентгенологические изменения. В порядке выявления на рентгенограммах пораженных суставов: опухание мягких тканей, юкста-артикулярный (околосуставной) остеопороз, симметричное сужение межсуставной щели, появление эрозий на краях суставных поверхностей, подвывихи и вывихи суставов.
Отношение пациента к своему заболеванию является очень важным моментом в определении его самочувствия. Тяжелые больные, которые ежедневно выполняют физические упражнения на свежем воздухе и постоянно борются со своей беспомощностью, все же живут дольше и довольно независимой жизнью по сравнению с не столь тяжелыми больными с РА, которые давно бросили бороться за свою жизнь. Физиотерапия, трудотерапия и постоянная моральная поддержка являются основами лечения, лишь подкрепляемого медикаментами или хирургическими вмешательствами.
Острые вспышки заболевания. Вначале больному требуются постельный режим, обезболивающие и противовоспалительные средства, затем вводятся пассивные и активные физические упражнения для поддержания мобильного состояния суставов и мышечного тонуса.
Хронически активное заболевание. Процесс характеризуется болями в суставах, их тугоподвижностью и скованностью, общей слабостью и необратимой потерей функции пораженных суставов. Физические упражнения, частичное шинирование, какие-либо механические приспособления, облегчающие те или иные движения, специальная обувь — все это защищает больные суставы и продлевает независимость больного от окружающих. Наконец, лекарственные препараты «второго ряда», локальное введение стероидов и си-новэктомия позволяют уменьшить активность заболевания.
Скелетный коллапс. В этом случае требуется применение обезболивающих средств, суставной хирургии, различных механических приспособлений для движения и домашней конверсии (т.е. приспособления квартиры больного для облегчения его жизни). Социальная и финансовая поддержка помогают больному перенести изоляцию от активной жизни и потерю им заработка.
Нестероидные противовоспалительные препараты (НСПВП).Если их принимать в полной дозе, то они уменьшают боли и воспалительную реакцию. Так, например, напроксен назначают по 500 мг каждые 12 ч внутрь после еды. Если препарат данной химической подгруппы оказывается не очень эффективным, то рекомендуется дать НСПВП из другой подгруппы. Так, индометацин, вводимый ректально в дозе 100 мг на ночь, ликвидирует утреннюю скованность в пораженных суставах. Побочные действия — желудочно-ки-шечные боли и кровотечения; для лечения и профилактики указанных осложнений назначается мизопростол по 800 мкг/сут внутрь.
Простые анальгетики. Препараты этой группы, например парацетамол, также могут уменьшить боли.
Лекарственные препараты второго ряда. Эти препараты призваны нормализовать иммунные нарушения в организме и тем самым уменьшить активность заболевания, о которой мы судим по степени увеличения СОЭ и по некоторым функциональным тестам, например по степени хватательного движения кистью. Но так как
Оксфордский справочник для клиницистовдействие этих препаратов осуществляется очень медленно и сопровождается многочисленными побочными эффектами, что требует постоянного наблюдения за больным, то их назначают лишь больным с тяжелым и упорно прогрессирующим поражением суставов или лицам с внесуставными проявлениями РА.
Из препаратов золота применяют ауротномалат натрия по 50 мг в неделю внутримышечно или ауранофин по 3 мг через 12 ч внутрь. После 3-месячного курса лечения препаратами золота в виде внутримышечных инъекций у 80 % больных наблюдается улучшение, и они принимают уже меньшие поддерживающие дозы этих препаратов, но 60 % больных обычно прекращают лечение из-за побочных эффектов. Препараты золота для применения внутрь менее эффективны, но и менее токсичны. К побочным эффектам, заставляющим прекратить применение указанных препаратов, относятся изъязвления в полости рта, кожные сыпи (имеется риск возникновения эксфолиативного дерматита), упорная протеинурия, изменения со стороны крови. При применении указанных препаратов постоянно необходимо следить за анализами мочи и клиническими анализами крови.
Пеницилламин, принимаемый в дозе до 500 мг в сутки внутрь, по своей эффективности, побочным эффектам и необходимости мони-торирования больного сходен с препаратами золота для внутримышечных инъекций.
Сульфасалазин ЕС в дозе до 2 г/сут внутрь менее эффективен, чем внутримышечно вводимые препараты золота, но действует быстрее и переносится больными лучше, так что лечение им может быть начато и на более ранних стадиях заболевания. Побочные эффекты его обратимы: понос и рвота, уменьшение числа сперматозоидов в единице объема спермы, лейкопения.
Гидроксихлорохин дают по 200 мг/сут, но он менее эффективен. Его побочное действие: необратимая ретинопатия, поэтому при применении этого препарата необходимо тщательное и регулярное офтальмологическое наблюдение.
Иммуносупрессанты, например азатиоприн, также применяются в отдельных случаях.
Глюкокортикоиды для применения внутрь очень эффективны, но длительные осложнения такого лечения «перевешивают» их значимость для больного, за исключением угрожающих жизни ситуаций.
Цитотоксические препараты, например метотрексат, также могут оказаться необходимыми в тяжелых случаях.
Хирургическое лечение. В результате такого лечения могут уменьшиться боли и улучшиться функция сустава. Так, например, применяют артропластику (совмещение реконструкции и замещения сустава), особенно по отношению к стопе, тазобедренному и коленным суставам; артродез (плотное соединение частей сустава) — по отношению к голеностопному суставу и стопе. Синовэктомия, восстановление или перемещение сухожилия, хирургическая санация полости пораженного сустава, декомпрессия ущемленного нерва — все это может оказаться весьма полезным для больного.
Серонегативные артропатииЭто артриты, при которых в крови отсутствует ревматоидный фактор (с. 818).
Подагра. В стадии острого артрита она характеризуется нестерпимой болью, покраснением и припухлостью в пораженном суставе, часто в плюснефаланговом суставе большого пальца стопы (подагра). Суставные атаки подагры связаны с гиперурикемией и отложением кристаллов моноурата натрия в ткани сустава. Приступы подагры могут быть спровоцированы травмой, хирургическим вмешательством, голоданием, инфекцией, приемом диуретиков. После повторных атак формируются отложения уратов (тофи) в аваску-лярных областях, например в ушной раковине, сухожилиях и в суставах. В таких случаях говорят о хронической, тофусной подагре. «Вторичная» подагра возникает при полицитемии, лейкозе, при применении цитотоксических средств и при почечной недостаточности. Диагноз зависит от нахождения кристаллов уратов в тканях и синовиальной жидкости, в то время как уровень мочевой кислоты в сыворотке крови бывает повышен далеко не всегда. При микроскопии синовиальной жидкости обнаруживают отрицательно двоя-копреломляющие кристаллы, нейтрофилы с поглощенными ими кристаллами уратов.
При рентгенологическом исследовании на ранних стадиях заболевания можно отметить только припухание мягких тканей. Позже в юкстаартикулярной кости бывают видны округлые дефекты поражения «пробойникового» типа. Склеротическая реакция обычно бывает не выражена. Межсуставные щели долго сохраняются нормальными.
Лечение при остром подагрическом артрите состоит в возможно раннем назначении НСПВП, например напроксена в дозе 750 мг с последующим переходом на дозу 250 мг каждые 8 ч внутрь после еды. Если же имеются противопоказания для приема НСПВП (например, у больного — язва желудка), то целесообразно применить колхицин, начиная с дозы 1 мг внутрь, а затем по 0,5 мг через каждые 2 ч внутрь до тех пор, пока ослабнут боли, или у пациента не начнутся понос и рвота, или суммарная доза колхицина не превысит 10 мг.
Профилактика повторных приступов подагры. Не употреблять пищу, богатую пуринами (ливер, жирные сорта рыбы), алкогольные напитки и бороться с избыточной массой тела. Не рекомендуется принимать ацетилсалициловую кислоту (аспирин), которая повышает содержание мочевой кислоты в крови. Следует подумать также о длительном применении препаратов, снижающих уровень уратов в сыворотке крови, например аллопуринола, но лечение им начинают не ранее чем по истечении 3 нед после приступа подагры. Начинают обычно с дозы 100 мг/сут внутрь после еды, при необходимости увеличивая дозу до 600 мг/сут. При этом нужно следить за концентрацией уратов в крови. Побочные действия аллопуринола: кожные сыпи, лихорадка, лейкопения. При наличии таковых алло-пуринол можно заменить урикозурическим препаратом пробенеци-дом по 0,5 г каждые 12 ч внутрь.
Оксфордский справочник для клиницистовПсевдоподагра (или пирофосфатная артропатия). При этом происходит отложение в тканях сустава кристаллов пирофосфата кальция, кальцификация суставного хряща (хондрокальциноз), как это бывает также и при подагре, гемохроматозе, гемофилии и первичном гиперпаратиреозе. Больным часто оказывается мужчина средних лет с моноартритом.
При рентгенографии хондрокальциноз может быть обнаружен также и в других суставах, кроме пораженного. Диагноз подтверждается при выявлении в синовиальной жидкости слабоположительно двоякопрелом ляющих кристаллов пирофосфата кальция. Обнаружение большого числа нейтрофилов в синовиальной жидкости нередко заставляет неправильно ставить диагноз — септический артрит.
Лечение: НСПВП (с. 820); внутрисуставные инъекции кортикостероидов (с. 798).
Анкилозирующий спондилит. Это заболевание следует подозревать у каждого молодого человека, который предположительно страдает ревматоидным артритом. Причина заболевания неизвестна; частота — 1:2000 населения (мужчины заболевают значительно чаще, чем женщины). Возможно, что заболевание инициируется какой-либо инфекцией (например, Yersinia) у генетически предрасположенного индивида (HLA-B27). В типичных случаях это молодой человек, жалующийся на утреннюю скованность движений в позвоночнике и прогрессирующее уменьшение объема этих движений. Сущность заболевания состоит в развитии анкилозирования позвоночника с вовлечением в патологический процесс крестцово-подвздошных сочленений. Другие проявления заболевания: ограничение подвижности грудной клетки, боли в ней, нередкое поражение тазобедренных и коленных суставов, периостит в области пяточной кости или в области седалищных бугров, плантарный фасциит, ирит, амилои-доз, фиброз верхушек легких.
Рентгенологически могут быть обнаружены «бамбуковый позвоночник», позвонки квадратной формы, эрозии в апофизных суставах, облитерация крестцово-подвздошных сочленений (следует помнить, что сакроилеит встречается также и при болезнях Рейтера и Крона, а также и просто при хроническом полиартрите). Другие тесты: при клиническом анализе крови нередко выявляются нор-мохромная анемия и ускоренная СОЭ.
Лечение. Боли в спине требуют физических упражнений, а не постельного режима. Если больной примет режим интенсивных физических упражнений для поддержания своей осанки и подвижности, он сможет продолжать профессионально работать и чувствовать себя достаточно счастливым человеком несмотря на хронически прогрессирующее заболевание. НСПВП могут ослабить болевые ощущения и тугоподвижность в позвоночнике. В отдельных случаях полезной может оказаться спинальная остеотомия.
Другие серонегативные артриты. К ним относятся псориатичес-кая артропатия, синдром Рейтера (с. 934) и болезнь Бехчета, артрит при неспецифическом язвенном колите (НЯК) и болезни Крона.
Остеопороз. Термин «остеопороз» связан с рентгенологическим изображением кости. Основой остеопороза является уменьшение в единице объема анатомической кости количества минеральных соединений (превосходящее по степени естественную убыль указанных соединений в костной ткани по мере старения). Если поражена в основном трабекулярная костная ткань, то довольно часто происходят вколоченные переломы позвонков (чем и обусловлено уменьшение роста «маленьких старых леди»), если же поражается в основном кортикальная кость, то чаще случаются переломы длинных, трубчатых костей (например, перелом шейки бедра — очень распространенная причина ортопедической госпитализации).
Встречаемость: 5 % от общей популяции.
Причины: гормональная недостаточность в период менопаузы, длительное соблюдение постельного режима, болезнь Кушинга, длительное употребление глюкокортикоидов, тиреотоксикоз, первичный билиарный цирроз.
Диагноз. Рентгенологическое исследование (при костных переломах лучше делать снимки в задней проекции) является основой диагностики. Концентрация кальция и фосфора в сыворотке крови при этом остается нормальной, как и активность щелочной фосфа-тазы. Методика определения общей костной массы не является общедоступной. Исследование биоптата кости, к сожалению, не репрезентативно.
Профилактика. Установленный остеопороз не может подвергнуться обратному развитию. Важно обеспечить адекватную минерализацию организма уже в детском возрасте (первичная профилактика). Лицам с повышенным риском по данному заболеванию (очень изящно сложенные женщины, ранняя менопауза, неблагополучная наследственность по остеопорозу, повторные переломы костей) показана заместительная гормональная терапия (с. 36). Это может уменьшить прогрессирование потери костной массы в годы менопаузы. Противопоказания: как и для пероральных контрацептивов. Прямым показанием для применения витамина D и заменителей кальция является синдром мальабсорбции.
Следует отметить, что не совсем ясно, каждая ли женщина после наступления менопаузы нуждается.в заместительной гормональной терапии.
Болезнь Педжета с поражением костей. При этом заболевании происходит (по неизвестным причинам) ускорение жизненного цикла костной ткани с нарушением формирования кости, ее увеличением и деформацией, характерна также мышечная слабость. Заболевание редко встречается в возрасте до 40 лет, частота его увеличивается с возрастом. Чаще заболевание отмечается в странах с умеренным климатом и у представителей англо-саксонской популяции.
Болезнь Педжета может протекать бессимптомно, но может сопровождаться болями и увеличением тех или иных костей, например черепа, бедренной кости, ключицы, большеберцовой кости (саблеобразная большеберцовая кость). У таких больных могут возни-
Оксфордский справочник для клиницистовкать патологические переломы костей, потеря слуха из-за сдавления слухового нерва разрастающейся костью и застойная сердечная недостаточность с высоким выбросом крови.
Рентгенологически установлено, что плотность кости становится неоднородной, пятнистой (например, склеротические «белые» позвонки), нарушается нормальная структура кости.
Биохимические исследования крови: содержание ионизированного кальция и аниона Р04 в пределах нормы; активность щелочной фосфатазы существенно повышена.
Осложнения: саркома кости (приблизительно у 1 % лиц, у кого заболевание началось более 10 лет назад).
Лечение. Если обычные анальгетики не облегчают болевые ощущения, следует попробовать провести курс лечения динатрия этид-ронатом (Disodium etidronate), который уменьшает интенсивность метаболизма в костной ткани (препарат назначают из расчета 5 мг/кг в сутки внутрь до еды в течение 6 мес). Некоторые клиницисты рекомендуют более высокие дозы в течение более короткого периода времени (например, 20 мг/кг в сутки внутрь до еды в течение 4 нед). Побочные эффекты: очаговая остеомаляция, переломы костей.
Можно назначить также кальцитонин по 50—100 ME 3 раза в неделю внутримышечно или подкожно: это уменьшает боли и снижает сывороточную активность щелочной фосфатазы. (Побочные эффекты: тошнота, обмороки, приступообразное покраснение лица.)
Борьба с болью при травмеСпокойствие врача, уверенность его в своих действиях и хорошие обезболивающие препараты сделают врачебную процедуру для каждого пострадавшего значительно менее травмирующей.
1. Необходимо произвести инъекцию местного анестетика (с. 840).
2. Для обезболивания малых процедур и болезненных инъекций на интактную поверхность кожи распыляют хлорзтил до появления на коже «ииея»; не следует одновременно использовать электрокаутер.
3. Для обезболивания малых процедур можно использовать крем, содержащий 2,5 % лидокаина (Emla®), однако его следует применить заранее, за 2 ч до проведения процедуры.
4. Для усиления местной анестезии может быть также применена закись азота (под контролем болевых ощущений пострадавшего).
1. King’s College Hospital А. & Є. Department, Paediatric Manual.
Помните, что белые халаты врачей могут очень пугать детей. Использование врачом детских игрушек, дружественные интонации в беседе, умение простыми словами объяснить ребенку, что с ним собираются делать, могут избавить последнего от боязни врачей на всю жизнь.
• Прежде всего решите, действительно ли необходимо зашивать рану. Подумайте, нет ли альтернативы.
• Действительно ли необходимо инъецировать местный анестетик? Подумайте о методе обезболивания без использования игл. Для того чтобы наложить один-единственный шовчик, инъекция анестетика бывает нужна крайне редко.
• Если накладывание швов на рану неизбежно, подумайте о хороших седативных препаратах: если ребенку менее 2 лет — целесообразно применить хлоралгидрат из расчета 30—50 мг/кг внутрь (максимально 1 г) или скополамин (гиосцин) — 8 мкг/кг внутримышечно с омнопоном (Papaveratum) в дозе 0,2 мг/кг (0,3 мг/кг, если ребенку более 1 года). Если же ребенку более 2 лет, то следует применить либо алимемазин (Trimeprazine) (2 мг/кг внутрь) ± дро-перидол (1,25—2,5 мг внутрь перорально), или скополамин с омнопоном, как указано выше [1]. Необходимо, конечно, выждать некоторое время, чтобы началось действие указанных препаратов.
Не забудьте объяснить и родителям ребенка, и ребенку, что вы собираетесь делать с ним. Заверните ребенка в одеяло. Позовите достаточное количество сестер (нянь), которые бы полностью иммобилизовали ребенка и ту часть тела, на которой вы собираетесь манипулировать (накладывать шов). Предупредите родителей о возможных осложнениях во время процедуры. Если они предпочитают не присутствовать во время вашей манипуляции, усадите их где-либо за пределами слышимости плача ребенка. Хорошо по окончании накладывания шва показать результаты хирургического вмешательства ребенку в зеркало. Затем нужно наложить большую повязку и дать «награду» — значок «За смелость!» — все это может психологически помочь ребенку.
Применение анестетиков общего действия редко бывает оправданным; если же они применяются, то рана должна быть зашита хирургом — специалистом по пластическим операциям.
Несчастные случаи и их предупреждениеНесчастные случаи иа дорогах являются самой частой причиной гибели лиц моложе 45 лет [1]. До 50% смертей, приходящихся на возраст от 15 до 19 лет, также связано с несчастными случаями на автодорогах. В Великобритании «дорожная» смертность снизилась по сравнению с 1966 г., несмотря на увеличение количества лицензированного автотранспорта, на 50 %. Число смертей на дорогах в Великобритании приблизительно составляет 6500 в год, а число пострадавших достигает 73 ООО в год. После того как было введено обязательное пользование ремнями безопасности во время поездки на автомобиле, число смертей и серьезных автодорожных травм участников дорожного движения снизилось на 21 %. Серьезные травмы при использовании мотоцикла происходят в 8 раз чаще, а при использовании мотороллера — в 300 раз чаще по сравнению с легковыми автомобилями (с учетом дистанции в километрах). При пользовании мотоциклетными шлемами риск повреждения головного мозга уменьшается на 88 % [2]. Важен и возраст участников дорожного движения: младенцы на дорогах гибнут реже, чем дети более старшего возраста, поскольку их нечасто перевозят на автомобилях. Смертность несколько снижается в среднем возрасте, затем снова повышаясь у лиц пожилого возраста.
Алкоголь представляет собой основной причинный фактор по крайней мере в 10% всех несчастных случаев на автодорогах. У 30 % водителей и пешеходов, погибших в дорожно-транспортных происшествиях (ДТП), превышена легально допустимая верхняя граница «нормы» концентрации алкоголя в крови — 80 мг/100 мл (17,4 ммоль/л). Риск ДТП для лиц с концентрацией алкоголя в крови в интервале от 50 до 79 мг/100 мл в 1,35 раза выше, чем для лиц с концентрацией алкоголя в крови, колеблющейся от 0 до 9 мг/100 мл. Имеются данные, свидетельствующие, что водители старшего возраста компенсируют обусловленную употреблением алкоголя потерю водительского совершенства просто более осторожным управлением автомобилем. Молодые водители, конечно, могут также идти по этому пути, но часто не делают этого (такого водителя может подзадоривать едущая с ним компания или восторг риска).
Определенный вклад в увеличение числа ДТП вносит и употребление водителями бензодиазепинов, антидепрессантов и антнгиста-минных средств, так что лиц, управляющих транспортными средствами, необходимо предупреждать о недопустимости вождения транспорта после употребления названных препаратов. Если лицо, управляющее транспортным средством, страдает эпилепсией или сахарным диабетом с приступами гипогликемии, об этом следует предупредить организацию, выдающую водительские права, а лечащий врач должен заставить пациента сделать это.
Предупреждение несчастных случаев. В нашем сознании произойдет огромный сдвиг, если словосочетание «несчастный случай» мы заменим словосочетанием «превентивная случайность», что подчеркивает предсказуемость и предупреждавмость несчастного случая. Дело в том, что несчастные случаи не являются истинно тако-
Оксфордский справочник для клиницистоввыми, т.е. случаются не по воле рока, а, как правило, из-за лености, спешки, невежества, плохого дизайна, ложной экономии и неумения использовать уже существующие знания в области управления автомобилем. Так, например, причиной катастроф, приведших к гибели тысяч авиапассажиров, послужил неудовлетворительный дизайн кабины пилота, чего можно бы было избежать, используя простые принципы эргономики (науки о труде).
Были испробованы различные подходы для помощи молодым водителям, злоупотребляющим алкоголем, иапример система улучшения работы водителей транспортных средств, нарушающих правила дорожного движения, и методы их реабилитации с помощью переподготовки с инструкторами по вождению. Психотерапия в данной ситуации оказалась более эффективной, чем лекции. При этом были полезны также наглядные материалы (витрины) по охране здоровья, показывающие подругам водителей трагические последствия нарушений правил дорожного движения.
Законодательные меры при этом также оказываются эффективными средствами, сохраняющими многие и многие жизни, например законы по обязательному пользованию ремнями безопасности во время движения транспортного средства. Конечно, эффективны и антиалкогольные законы, и законы о соответствии транспортных средств правилам дорожного движения, но эффективность эта не была изучена количественно. Важным средством профилактики ДТП является хорошее освещение дорог, особенно на поворотах и перекрестках.
Несчастные случаи в быту могут быть предупреждены такими простыми способами, как использование контейнеров, недоступных для детей, проделывание отверстий в полиэтиленовых мешках, использование изделий из небьющегося стекла, употребление кастрюль с ручками, повернутыми так, что их не может схватить младенец ясельного возраста.
1. Т. Benjamin, 1987, Young Drivers Impaired by Alcohol and other Drugs, Roy Soc. Medicine.
2. R. Thompson, 1989, NEJM, 320, 1361.
Несчастные случаи — статистические данныеЕжегодно в Великобритании от несчастных случаев погибают около 15 000 человек, включая 1000 детей. Подсчитано, что 600 000 человек, включая 150 000 детей, требуют (ежегодно) стационарного лечения из-за повреждений, связанных с несчастными случаями и насилием. Значительно большее число лиц лечатся у своих обще-практикующих врачей по месту жительства.
На дорогах
Число погибших и лиЦ) получивших какие-либо повреждения
5870 погибших, 300 000 лиц с повреждениями 259 погибших
На железнодорожном, воздушном и водном транспорте В быту
На работе
На воде
В спорте
Смерть от огня Прочая активность людей (например, падение)
Несчастные случаи дома. Особенно велик риск для пожилых людей. Более Ч2 мужчин и 3/4 женщин, погибающих в результате несчастных случаев в домашних условиях, приходится на возраст от 65 лет и старше. Около половины из этих пожилых женщин, получающих в результате падения перелом бедренной кости, обычно умирают через 6 мес (с. 868). Чаще всего причиной несчастного случая с детьми является их «удушение»; в возрасте от 15 до 44 лет — отравление, а после 45 лет — падение.
Несчастные случаи с нанимающимися на работу. В 1980 г. вошла в практику книга «Уведомление о несчастных случаях и опасных инцидентах, предписания», которая позволила собрать следующую статистику: офисы — 5 смертей и 158 сильных повреждений; мелкие магазины, торгующие в розницу, 9 смертей и 382 сильных повреждения, организации по обслуживанию потребителей — 5 смертей и 146 сильных повреждений.
5721 погибший, около 2 млн лиц с повреждениями
658 погибших, около 400 000 лиц с повреждениями
452 случая «нетранспортного» утопления
Более 100 смертей (не в результате утопления)
784
2000 погибших
Механические цеха Цеха по сборке транспортных средств Цеха по сборке трейлеров Цеха, где есть опасность возгораний и взрывов
Смерти и большие повреждения в промышленности
Падения Ушибы Размоз- Смерть Всего
жение от элект- ± прочее ротрав-
Промышленные производства, где чаще всего возможны несчастные
случаи
2080 » »
Шахты и карьеры
Строительные работы
Службы газо-, водо-, электроснабжения
Обрабатывающая промышленность
Сельское хозяйство н рыбоводство
Полезные адреса:
• Scottish Chamber of Safety, Heriot-Watt University, Riccarton, Currie, Edinburgh EH144AS.
• British Safety Council, 62 Challenors Road, London W69RS.
• Construction Health and Safety Group, St Ann’s Road, Chertsey, Surrey KT169AT.
1 Royal Society for the Prevention of Accidents (RoSPA), The Priory Queensway, Birmingham B4 6BS, Year Book 1985-6 (Tel. 021-233 2461).
> > Первая помощь при дорожно-транспортном происшествии (ДТП) (рис. 37)В дорожно-транспортных происшествиях страдает каждый четвертый житель Земли в тот или иной период жизни. В «аптечке» в вашем автомобиле должны быть канюли для системы капельного вливания, интубационная трубка, ножницы, электрический фонарик, перевязочный материал, бинты, огнетушитель, шовный материал, лейкопластырь, Haemaccel®.
Сортировка пострадавших. Это то, что прежде всего необходимо сделать при каждой катастрофической ситуации. Сначала разделите всех пострадавших на три категории: 1) безнадежные пострадавшие; 2) лица с большими повреждениями, которые нуждаются в неотложной помощи для спасения жизни; 3) «ходячие раненые». В зависимости от числа пострадавших во второй группе необходимо призвать на помощь медицинских работников из других учреждений. Важно защитить также себя и окружающих от риска новых повреждений (например, перекрыть движение на дороге; предотвратить воспламенение других поврежденных автомашин).
> Убедитесь, что обнаружены все пострадавшие, и только после этого приступайте к оказанию первой помощи в следующем порядке.
A. Обеспечьте у пострадавшего проходимость дыхательных путей, удалите изо рта протезы и рвотные массы, положите его на бок (как показано на рис. 37). Это защищает также от повреждения и шейный отдел спинного мозга.
Б. Налаживание дыхания. Если в этом есть необходимость, начинайте дыхание «рот в рот». Если вы подозреваете клапанный, напряженный пневмоторакс (цианоз, набухшие шейные вены и смещенная трахея), сделайте прокол грудной клетки с помощью иглы-канюли для внутривенных вливаний во втором межреберье по среднеключичной линии на стороне, противоположной отклоненной трахее. Если вы обнаружили переломы ребер в двух местах, то сегмент грудной клетки при дыхании может двигаться парадоксально (как молотящий цеп). При стягивании этого участка ремнем с мягкой прокладкой парадоксальное движение грудной клетки, как правило, исчезает.
B. Нормализация кровообращения. Прежде всего установите, есть ли пульс. В случае необходимости начинайте наружный массаж сердца. Если налицо кровотечение, то его можно остановить, наложив давящую повязку и приподняв кровоточащую часть тела. Избегайте наложения жгута: про него часто забывают, и он остается наложенным слишком долго. Если вы подозреваете внутреннее кровотечение и переломы трубчатых костей, то это является показанием для парентерального введения жидкости, поскольку кровопотеря прн этом может быть значительной (при переломе костей таза до 2 л, бедра— до 1 л, при переломе большеберцовой и таранной костей и нескольких ребер — около 0,5 л на каж-
 |
Рис. 37. Положение, в которое следует уложить пострадавшего в ДТП. |
На рисунке показано, как следует уложить пострадавшего так, чтобы не аспирировались рвотные массы, а шейный отдел удерживался на одной линии с остальным позвоночником, что уменьшает риск повреждения шейного отдела спинного мозга. Так уложить больного могут помочь 2— 3 человека; пострадавшего перекатывают в такое положение. Шея при этом ни в коем случае не должна отклоняться от общей с телом линии (с. 844).
> > Первая помощь при дорожно-транспортном происшествии (ДТП) (рис. 37)дый перелом). Шинирование, хотя бы прикрепление одной ноги к другой, уменьшает как кровопотерю, так и боли.
Г. Препровождение в стационар. Если есть необходимость, то пострадавшего следует сопровождать и в поликлинику.
Д. По пути больного в госпиталь обеспечьте его согревание.
Со времен войны в Корее стали очевидными все преимущества использования вертолетов при чрезвычайных ситуациях и ДТП. Но важно знать и недостатки этого способа передвижения. Вертолеты могут использоваться для транспортировки пострадавших в стационар или для перемещения их из одного госпиталя в другой.
Преимущества: большая скорость на значительном расстоянии, возможность достижения самых отдаленных регионов, доставка квалифицированного персонала и специального оборудования к месту происшествия, доказанное уменьшение смертности лиц с тяжелыми повреждениями.
Недостатки; это наиболее дорогостоящий способ эвакуации пострадавших, большой шум и увеличение общего стресса, что усиливает тревожное состояние пострадавшего, ухудшает его ориентацию в происходящем, затрудняет общение с ним (поэтому, при возможности, пострадавших надо обеспечить наушниками); сильная вибрация, что может усилить и боль, и кровотечение (например, в области перелома кости); холод, что важно помнить при транспортировке пострадавших, находящихся в состоянии гипотермии; наконец, проблемы с высотной болезнью; общие трудности авиации, например погодные условия, необходимость подходящего места посадки вертолета, теснота (особенно если в салоне находится дополнительный медперсонал); технические трудности (использование в вертолете ЭКГ-мониторирования или оксиметрии запрещено из-за магнитной радиации).
Меры безопасности• Всегда приближайтесь к вертолету с его головной части, чтобы быть в полной видимости у пилота. Позаботьтесь, чтобы на вас и на пострадавшем не было бы незакрепляемых предметов одежды (например, головных уборов и др.).
• Не входите и не выходите через участок, где могут вращаться лопасти вращательного диска вертолета, без разрешения пилота (при этом он поднимает большие пальцу обеих рук вверх). Находясь в этом участке, опустите голову.
• Не дотрагивайтесь до кабеля лебедки, пока шасси вертолета не дотронулись при посадке до земли. Будьте внимательны, проходя около хвостового двигателя.
• Вы должны быть всегда уверены, что никто не курит на расстоянии менее 50 м от вертолета.
Проблемы высотной болезни. Гипоксия при подъеме на вертолете маловероятна, если нет дополнительной патологии со стороны сердца, легких, если нет анемии, шока, травмы грудной клетки, так как вертолет редко поднимается на такую высоту, где во вдыхаемом воздухе существенно снижается парциальное давление кислорода
(W
Уменьшение атмосферного давления приводит к феномену кессонной болезни (высвобождение газов из крови при подъеме вертолета). Это вызывает боль в невентилируемых придаточных синусах носа, прогрессирование пневмоторакса, расхождение краев ран передней брюшной стейки (поэтому по возможности следует избегать авиаперелетов в первые 10 дней после хирургического вмешательства), и наконец, может возникнуть рецидив кровотечения из пептической язвы желудка (двенадцатиперстной кишки). Следует помнить, что скорость капельного вливания при этом может замедлиться.
При снижении вертолета проконтролируйте положение манжетки в эндотрахеальном зонде и «поведение» антишоковых брюк (MAST), которые могут существенно «сдуться» в этот момент, особенно если их надевали на значительной высоте, например в горах. Кроме того, быстрое снижение вертолета может спровоцировать баротравму.
Специфические проблемы. Кессонная болезнь (болезнь декомпрессии). Когда воздух поступает в легкие под давлением (например, у ныряльщиков), азот растворяется и в крови, и в тканях. При быстром же поднятии на поверхность азот высвобождается из раствора (в данном случае из крови) в виде пузырьков газа, что сопровождается болями в суставах («высотные боли») ± крапивницей, неврологическими нарушениями и нехваткой воздуха.
> Не следует предпринимать полетов на вертолете (самолете) лицам, совершившим погружение в воду на глубину менее 30 м в течение последних 12 ч, а на глубину более 30 м — в течение 24 ч.
• Стенокардия и инфаркт миокарда не являются противопоказаниями для полета в вертолете, а мнение о том, что это может спровоцировать аритмию, необоснованно.
• Психиатрическое заболевание может быть помехой для транспортировки в вертолете, если предполагается, что такой больной представляет опасность для полета.
• Пораженным с ожогами более 20 % поверхности тела следует ввести назогастральный зонд для профилактики илеуса (заворота кишечника) из-за резкого вздутия кишечника.
1. Principal source: The British Association for Immediate Care, 1990: Monographs on Immediate Care (Number 4).
Ортопедия и травма
Оксфордский справочник для клиницистов
> > Реанимация в случае значительных поврежденийПри изложении текста на данной странице мы исходили из предполо*
жения, что реаниматор имеет опытного помощника и хорошо оборудованную комнату для проведения реанимационных мероприятий.
• Удалите инородные тела из дыхательных путей. Отсосите любую жидкость, находящуюся в них.
• Проверьте, есть ли пульс. Если нет — начинайте закрытый (наружный) массаж сердца и искусственное дыхание. Попросите принести дефибриллятор.
• Используйте желе для электродов и расположите их на грудной клетке (над грудиной и по среднеаксиллярной линии). Ознакомьтесь с данными ЭКГ и проведите дефибрилляцию, если имеет место фибрилляция желудочков; продолжайте совершать это, как при остановке сердца. Если ритм сердечных сокращений вполне приемлем, продолжайте действовать, как указано ниже.
• Защитите дыхательные пути манжеточным эндотрахеальным зондом или наложите трахеостому (если повреждены лицо и лицевой нерв — с. 876). Если вы не уверены в том, что можете произвести названные манипуляции, срочно вызовите специалистов. По мере необходимости продолжайте вентиляцию 100% кислородом. Остерегайтесь применения IPPV (перемежающаяся вентиляция под положительным давлением), если имеется хирургическая (послеоперационная) подкожная эмфизема. Это заставляет думать о разрыве легкого (например, в связи с переломом ребра) н требует быстрого введения грудного дренажа.
• Начните капельное переливание физиологического раствора (внутривенная инфузия). Возьмите кровь: определите реакцию на совместимость крови пострадавшего с переливаемой кровью и содержание сахара. Для инфузии используйте большую канюлю, вставляемую через разрез в коже, если другой доступ нереален. Продолжайте кардиопульмональную реанимацию.
• Определите систолическое артериальное давление. Если оно менее 90 мм рт.ст. и вполне вероятна большая кровопотеря, переливайте быстро внутривенно плазму или Haemacel®, пока артериальное давление не повысится, а пульсация яремной вены не станет четко видимой и мочеотделение не станет более 30 мл/ч. При наличии времени катетеризируйте пострадавшего, а к этому моменту как раз и доставят индивидуально совместимую кровь для переливания.
• Снимите с пострадавшего одежду (например, используя большие ножницы) и уточните объем и характер поражений на теле. При циркулярном ожоге на шее может потребоваться разрез (эсхаро-томия), чтобы ослабить давление на гортань.
• Подумайте о возможности повреждения спинного мозга. Обеспечьте иммобилизацию позвоночника, используя мешочки с песком, головодержатели, пока не получите рентгеновских снимков позвоночника.
На кровоточащую часть тела наложите давящую повязку и придайте этой части возвышенное положение.
Оксфордский справочник для клиницистов• По возможности наложите повязку на каждую рану на грудной клетке.
При наличии пневмоторакса исследуйте газы артериальной крови, произведите рентгенографию грудной клетки и наложите дренаж, проникающий в плевральную полость.
• Регистрируйте показатели пульса, артериального давления, степени сохранности сознания и величину зрачков каждые несколько минут. Если зрачки разного размера, вызовите неврологическую помощь. Капельно внутривенно вводите маннитол из расчета I г/кг для уменьшения отека мозга — с. 874.
• Если начался судорожный припадок, парентерально введите 10 мг диазепама с последующим капельным введением 100 мг диазепама, растворенного в 500 мл 5 % раствора декстрозы, со скоростью 40 мл/ч в случае, если припадки продолжаются (детям диазепам вводится из расчета 0,3 мг/кг внутривенно, а затем 50 мкг/кг в час в виде внутривенной инфузии) — остерегайтесь возникновения апноэ. Если судорожные припадки продолжаются и после этого, взрослым больным внутривенно медленно (не менее чем за 10 мин) в виде инфузии введите 40—100 мл свежеприготовленного 0,8 % раствора хлорметиазола (до вливания раствор должен содержаться в холодильнике). Последующая скорость инфузии определяется ответной реакцией пострадавшего.
• При контузии легких у лиц, подвергшихся утоплению или вдыхавших дым, следует подумать о применении больших доз стероидов уже на самых ранних этапах оказания помощи (метилпред-низолон 30 мг/кг внутривенно).
• Тщательно осмотрите пострадавшего с головы до кончиков пальцев стоп и с боков, и сзади. Прощупайте пульс на всех периферических артериях, доступных для пальпации. Помните, что 30 % переломов костей обычно не диагностируется в реанимационном кабинете [1]. Сделайте рентгенограмму черепа, шейного отдела позвоночника (с. 888) и таза. В случае подозрения на внутреннее кровотечение в брюшную полость — с. 880.
• Введите пострадавшему человеческий противостолбнячный иммуноглобулин (с. 842).
• Вызовите на помощь опытных специалистов в соответствии с очередностью оказания помощи пострадавшему и специфичностью поражений.
1. American Heart Assocn, 1986, JAMA, 255, 2841—3044.
2. A. Marsden, 1986, BMJ, i, 1316.
1. Удалите из раны инородные тела и некротические массы.
2. Очистите рану стерильной марлей, пропитанной 1 % раствором цетримида (Cetrimide).
3. Остановите кровотечение, наложив давящую повязку и приподняв кровоточащую часть тела. Если необходимо, наложите глубокие швы кетгутом, но только не в области кисти, так как при этом можно повредить нервы, идущие рядом с кровеносными сосудами. Глубокие кетгутовые швы облегчают также сопоставление краев кожи при наложении шва.
4. Участки кожи, на которые вы собираетесь накладывать швы, инфильтрируйте 1 % раствором лидокаина [не более 3 мг/кг (рис. 38); побочный эффект — приступ судорог]. > При анестезии пальцев избегайте использовать адреналин.
5. Если для сшивания краев раны их надо сильно натягивать, отложите наложение шва или используйте пересадку кожи.
6. Манипулируйте с тканями очень нежно, чтобы не усилить их повреждения.
7. При закрытии раны пользуйтесь прерывистым швом. Шить начинайте с середины или с любого заостренного края раны: это облегчает сопоставление ее краев.
8. Избегайте как вывертывания наружу, так и завертывания внутрь кожных краев раны.
9. Примеры того, какой шовный материал используется при зашивании ран:
• лицо взрослого человека — однотяжевый нейлон 5-0 (удаляют на 5-й день);
• лицо ребенка — однотяжевый нейлон 6-0 (удаляют по истечении 3—5 дней);
• другие части тела у ребенка — кетгут 5-0. Глубокие части шва абсорбируются, а поверхностные отпадают сами по истечении 10—14 дней;
• нога взрослого человека — нейлон 3-0 (удаляют по истечении 2 нед);
• лоскуты кожи на голени (например, после падения на твердый предмет) обычно имеют плохое кровоснабжение, особенно если длина лоскута вдвое превышает его ширину, поэтому заживление здесь происходит лучше при использовании полосок эластопласта (например, «Sterilstrips®), чем при наложении швов. При этом оптимальное сближение краев раны вряд ли бывает возможным, но тем не менее пересадка кожи бывает необходима редко;
• рука, туловище и живот взрослого человека — шелк 3-0 (шов удаляют примерно через 9 дией);
• скальп — шелк 3-0 (удаляют через 5 дней).
10. Технику зашивания раны лучше всего изучить, наблюдая за работой хирурга. Отрабатывать технику наложения швов можно, сшивая разорванную кожуру банана «в стерильном поле».
с; 2 | |
|---|---|
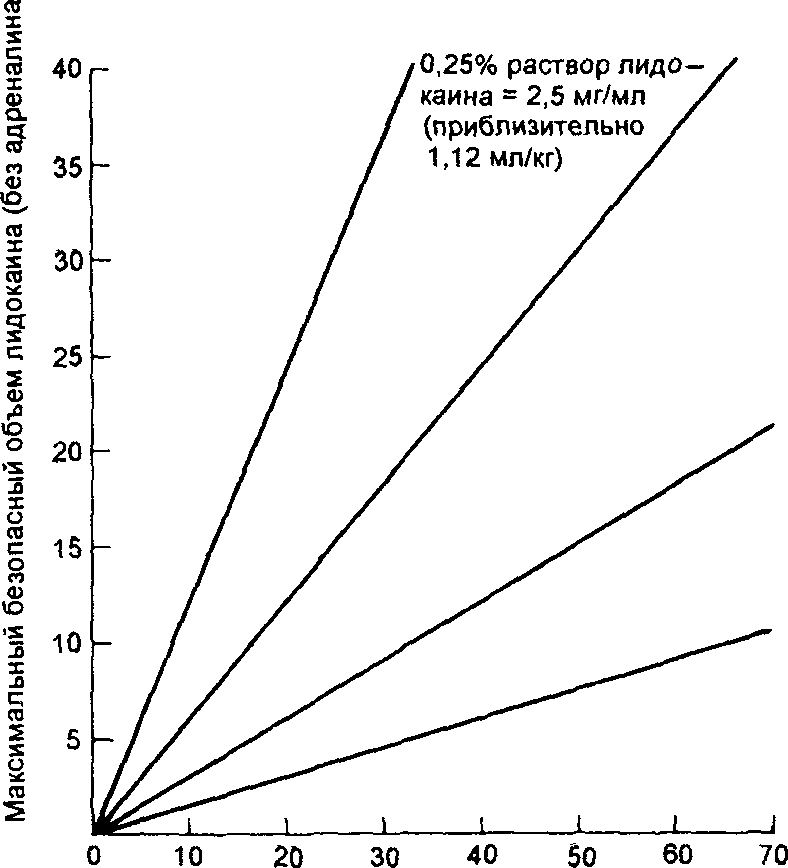 | 0,5% раствор лидо-каина = 5 мг/мл (приблизительно 0,56 мл/кг) 1% раствор лидо— каина = 10 мг/мл (приблизительно 0,28 мл/кг) 2% раствор лидо каина = 20 мг/мл (приблизительно 0,14 мг/кг) |
30 40 Масса тела, кг Рис. 38. Максимальный безопасный объем раствора лидокаина в соответствии с массой тела. | |
Максимальная безопасная доза лидокаина без адреналина 3 мг/кг; с адреналином 7 мг/кг; используют различные растворы: 0,25 — 0,5 % для инфильтрации и внутривенной регионарной анестезии; 1 % раствор — для блокады нервов, эпидуральной анестезии и внутривенной регионарной анестезии; 2 % раствор — для блокады нервов. D.Keily, 1983, BMJ, і, 1784, с разрешения.
11. Зашитую рану хорошо забинтуйте, чтобы предохранить ее от дальнейших повреждений.
Альтернативы наложению швов. Для наложения швов требуется анестезия, а после снятия швов остаются рубцы.
Полоски, восстанавливающие целостность кожи (при ранении) — «Sterilstrips®» — удобны при небольших кожных ранках, но только на участках кожи, где нет волосяного покрова. Между полосками «Sterilstrips®» следует оставить промежутки для оттока отделяемого из раны. Дети часто срывают эти полоски. Они нередко даже пытаются разъединить края раны, пока врач накладывает швы.
Пластырь из акриловой ткани накладывается очень быстро, образование рубца при этом минимальное, и больному не требуется врачебного наблюдения. Высушите раневую поверхность и осторожно выровняйте ее, поскольку после наложения клея это сделать будет невозможно. Клей накладывайте тонким слоем и слегка сдавите склеиваемые края в течение 30 с.
Волосы: иногда вы можете сблизить края небольшой скальповой раны с помощью тонких прядей волос, растущих по сближаемым краям раны.
Раны: каждый раневой разрез требует внутримышечного введения дополнительной дозы (0,5 мл) противостолбнячного анатоксина, если пострадавший полностью не иммунизирован (полный курс введения противостолбнячного анатоксина за последние 5 лет). Не-иммунизированный пострадавший нуждается еще в двух дополнительных инъекциях (по 0,5 мл внутримышечно) с интервалом І мес. Если потерпевший лишь частично иммунизирован (т.е. у него была ревакцинация противостолбнячным анатоксином или полный курс вакцинации, но за 5—10 лет до инцидента), тогда достаточно однократной ревакцинации [I].
Человеческий противостолбнячный иммуноглобулин. Его необходимо ввести пострадавшим, ие иммунизированным или частично иммунизированным с загрязненными или «старыми» (более 6 ч) ранами. Внутримышечно вводят 250—500 ед. при этом для введения анатоксина используют другой шприц и инъекцию делают в другое место.
> Если иммунный статус пострадавшего неизвестен, считайте его неиммувизированным,. Помните: самым важным шагом в профилактике столбняка является хорошее промывание раны с удалением мертвых тканей.
Ожогом поражено более 20 % поверхности кожи.• Прежде всего убедитесь, что при ожоге не пострадали дыхательные пути. В противном случае могут понадобиться искусственные дыхательные пути Brooke, эндотрахеальная интубация или трахеостомия. Если у пострадавшего наблюдаются признаки дымового или термического повреждения дыхательных путей [1]: нарушение сознания, ожоги лица и ротоглотки, охриплость голоса, стридорозное дыхание, сажа в ноздрях или в мокроте, хрипы в легких при выдохе, дисфагия (все это свидетельствует о возможном риске быстрого развития отека глотки и гортани), — в этом случае интубировать больного необходимо как можно раньше. Если вы предполагаете, что пострадавший вдыхал дым, воздух для дыхания должен содержать 40—60 % кислорода, определите уровень карбоксигемоглобина в крови и регулярно контролируйте содержание газов в артериальной крови [1].
• Наладьте переливание плазмы или Haemacell® в виде внутривенной инфузии, используя большую канюлю. Канюлю закрепите прочно — от этого зависит жизнь больного. Инфузию проводите так быстро, как это окажется возможным (детям 0,5 мл/кг в 1 мин), а в это время производите соответствующие расчеты.
• Быстро избавьте пострадавшего от боли: можно ввести 5—10 мг диаморфина в 10 мл физиологического раствора внутривенно в течение 3 мин (детям 0,1 мг/кг внутривенно). Будьте бдительны; может наступить остановка дыхания.
• В крови определите гематокритное число, индивидуальную совместимость, содержание мочевины и электролитов.
• Катетеризируйте мочевой пузырь. Измеряйте количество отделяемой мочи и определите ее удельный вес.
• Оцените распространенность ожогов, не учитывая при этом простую эритему. При расчетах используйте «правило девяти»: рука (вся) — 9 %, передняя часть тела — 18 %, голова — 9 %, ладонь —
1 %, нога (вся) — 18 %, спина — 18 %, половые органы — 1 %.
• Рассчитайте потребность в плазме (Пл. П.). Пл. П. = обожженная поверхность кожи (%) X масса тела/2 (кг) (результат получается в миллилитрах). Перелейте плазму капельно внутривенно в течение первых 4 ч после ожога (но не в первые 4 ч после поступления пострадавшего!).
• Рассчитайте дефицит плазмы (Пл. Д.). Пл. Д. = объем крови — (объем крови х нормальное гематокритное число -т- гематокритное число пострадавшего). Для мужчины с массой тела 70 кг объем крови составляет примерно 5000 мл, а нормальное гематокритное число — 0,44. Для женщины с массой тела 60 кг эти показатели составляют 4500 мл и 0,40. Объем крови у детей — около 80 мл/кг. Оценку гематокритного числа у детей см. с. 388. Недостающую плазму пострадавший должен получить в течение 1-го часа парентеральной (внутривенной) терапии.
• Потребность в цельной крови. Пострадавшему необходимо перелить количество цельной крови, равное 1 % от объема всей его
Оксфордский справочник для клиницистов
крови на каждый 1 % сильно обожженной поверхности тела, причем половину этого объема крови необходимо перелить во время второго 4-часового периода инфузионной (внутривенной) терапии, а половину — по истечении 24 ч.
• Восполнять дефицит плазмы следует каждые 4 ч в первые 12 ч и каждые 6 ч в течение следующих 12 ч. А в последующие 12 ч введите больному еще раз его «плазменную потребность».
• Монитор ного наблюдения требуют количество выделенной мочи, кровяное давление, пульс, содержание мочевины и электролитов в крови, гематокритное число. Следует поддерживать диурез на уровне более 30 мл/ч (у детей — 1 мл/кг/ч).
• Уже на ранних стадиях оказания помощи пострадавшему заручитесь помощью специалистов.
Лечение обширных ожогов — вещь довольно противоречивая. Лучше всего, конечно, связаться с ближайшим «ожоговым центром». Если планируется перевод пострадавшего в такой центр, то укройте его сначала «пленкой-липучкой», затем простыней, после чего одеялами [1]. Ожоговые поверхности очистите (обмойте) раствором хлоргексидина. Используйте марлевые салфетки, пропитанные серебряной солью сульфазина и парафином. Обожженные руки поместите в пластиковые мешки, содержащие серебряную соль сульфазина. Введите противостолбнячный анатоксин (с. 842). Для профилактики ишемических повреждений необходимо произвести эсхарото-мию (eschara — струп) там, где имеются глубокие круговые ожоги,—на грудной клетке, шее, конечностях и пальцах [1] (рис. 39). Разрез (соблюдая асептику) произведите по всей длине констрик-ции. Необходимости в анестетиках при этом нет— кожа омертвевшая.
Небольшие ожоги. Их можно лечить открытым способом. Альтернативно могут быть применены парафиновые марлевые салфетки (при условии, что больной будет посещать ожоговую клинику 2—3 раза в неделю). Для уменьшения бактериального загрязнения ожоговой поверхности избегайте вскрытия или аспирации ожогового пузыря, если, конечно, нет явных признаков инфицирования.
 Рис. 39. Эсхаротомия.
Рис. 39. Эсхаротомия.Для выполнения грудной эсхаротомии прежде всего сделвйте разрезы
1 и 2. При большей распространенности ожоговой поверхности следует произвести и другие разрезы. Надо сделать разрезы на каждой стороне туловища, конечности или пальца (на рисунке показана только одна сторона). Боль, возникающая при разрезании, свидетельствует о том, что ожог произошел не на всю глубину (толщу) кожи, и в эсхаротомии, по-видимому, необходимости нет. Поскольку данная манипуляция вызывает кровоточивость, нужно пользоваться стерильными повязками и при необходимости осуществить гемотрансфузию. Воспроизведено с любезного разрешения редакции BMJ и С. Robertson, I990, BMJ, 301, 282.
При вдыхании дыма, помимо термического повреждения, возможно также отравление угарным газом (см. далее) и цианидом.
Отравление цианидом происходит при вдыхании продуктов горения пластмассы. Цианид обратимо связывается с ионами железа в различных ферментах, что приводит к остановке окислительного фосфорилирования, в результате чего у пострадавшего появляются головная боль, головокружение и судорожные припадки.
Тахикардия и одышка вскоре сменяются брадикардией и апноэ. Цель оказания помощи при этом состоит в попытке «оторвать» цианид от цитохромоксидазы, давая возможность железу образовать метгемоглобин (в каждой его молекуле присутствуют три гем-содержащие группы) из гемоглобина, для чего используют амилнит-рит в дозе 0,2—0,4 мл посредством мешка Ambu [1]. Менее безопасной альтернативой является введение раствора нитрита натрия (10 мл 3% раствора в виде внутривенной инфузии в течение 5— 20 мин) или диметиламинофенола (Dimethylaminophenol) — 5 мл 5 % раствора внутривенно в течение 1 мин. Также парентерально в виде внутривенных инфузий вводят тиосульфат натрия (50 мл 25 % раствора в течение І 0 мин), чтобы обеспечить дополнительный источник серы, что увеличивает превращение цианида в нетоксичный тиоцианат. Возможно также хелировать цианид дикобальт-эдетатом (20 мл 1,5 % раствора внутривенно в течение 1 мин).
Переломы могут быть поперечными или спиральными. Они называются раздробленными (оскольчатыми), если при этом имеется более двух фрагментов. Если конец сломанной кости нарушает целостность кожи или проникает в одну из полостей тела, то говорят об открытом переломе, и это состояние относится к ургентной хирургии.
В детском возрасте, когда кости еще относительно мягкие, под воздействием силы они могут сгибаться и лишь частично надламываться («веточные» переломы). При воздействии больших сил давления возникают вколоченные, или вдавленные, переломы (в губчатых костях), а тракционные силы с помощью сухожилий и связок разъединяют отломки кости и создают отрывной перелом. Осложненный перелом вызывает значительное повреждение сосудов, нервов и расположенных рядом органов. При этом может происходить вывих или подвывих (частичная потеря контакта сочленовных поверхностей) в соответствующих суставах. Пострадавшего всегда нужно спросить о степени той силы, которая привела к перелому кости. Если сила воздействия была небольшой, т.е. имела место обычная, тривиальная, незначительная травма, то следует подумать о возможности патологического перелома, произошедшего в пораженной кости (например, при остеомаляции, болезни Педжета, при вторичных патологических инфильтрациях костной ткани — с. 824).
Клинические симптомы. Боль, потеря функции, болезненность при дотрагивании, деформация, припухлость и крепитация при трении концов отломков кости друг о друга (в случае выявления крепитации будьте осторожны!).
Рентгенологическое исследование. При просмотре рентгенограммы вы должны ответить на следующие вопросы. Много ли переломов костей видно на данных снимках? Видна ли кость и соответствующие ей суставы целиком на обоих ее концах? Велико ли смещение отломков? Если есть смещение, то каково его направление? Нормально ли выглядит костная ткань на рентгенограммах? Нет ли включений воздуха, явной костной патологии и инородных тел? Не нужно ли еще доснять кости, сделать дополнительную рентгенограмму (или произвести внутривенную урографию, артериографию)?
Классификация эпифизарных повреждений Salter и Harris (рис. 40).I. Повреждения эпифизов у младенцев или при патологических состояниях (например, при цинге).
II. Самое обычное повреждение эпифиза.
III. Имеет место смещение фрагмента эпифиза.
IV. Вследствие слияния эпифиза с ростовой пластинкой может нарушиться рост кости.
V. Компрессия эпифиза вызывает деформацию и остановку роста.
Лечение.• Избавьте пострадавшего от боли (например, морфин— 10 мг через 4 ч внутримышечно).


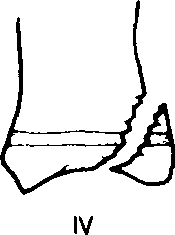 Рис. 40.
Рис. 40.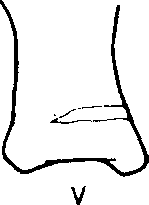
• При шоке перелейте плазму (внутривенно в виде инфузии), 500 мл в течение 30 мин, пока систолическое давление не станет выше 100 мм рт.ст. Артериальное давление необходимо контролировать каждые 15 мин, нужно следить также за отделением мочи и центральным венозным давлением.
• Остановите кровотечение (для чего может потребоваться открытое хирургическое вмешательство).
• Участок с разорванной кожей и выступающим из нее отломком кости прикройте стерильным материалом.
• Для профилактики инфекции введите антибиотики, например клоксациллин (500 мг) и бензилпенициллин (600 мг внутримышечно); в случае необходимости введите также противостолбнячный анатоксин в дозе 0,5 мл внутримышечно.
Методы лечения при переломах костей. Иммобилизуйте и частично вправьте, если необходимо, отломки кости — с. 852, например, используя гипсовую повязку. Недостатки такого метода лечения связаны с так называемой переломной болезнью, возникающей после иммобилизации конечности. Это атрофия мышц, тугоподвижность сустава и остеопороз. Если возможно, при переломах с вовлечением суставов показан метод открытой репозиции отломков кости с тщательной реконструкцией суставных поверхностей и соответствующей фиксацией, чтобы сразу же стали возможны движения в поврежденных суставах. В противном случае вторичный остеоартрит неизбежен. Внутренняя фиксация (внутримедуллярный остеосинтез, например, с помощью фиксирующих винтов) всех переломов с политравмой ведет к значительному уменьшению числа серьезных осложнений, таких как жировая эмболия, острый респираторный дистресс-синдром, а также к сокращению времени, в течение которого бывает необходима механическая вентиляция.
При наружной фиксации скрепляющие винты ввертываются в саму кость, используются также скрепляющие пластины или различные субстанции (цемент или скобки) для прикрепления пластин к фиксирующим винтам с целью соединения кортикального слоя кости в участке перелома. Фиксирующие вииты могут быть проведены через всю кость с выходом из иее на отдаленном участке конечности, так что «вторичная» фиксирующая пластина может значительно увеличить стабильность скрепления кости. Еще большее упрочнение фиксации достигается другой серией фиксирующих винтов, располагающихся под углом в 90 0 к виитам первой серии. Так как осуществление такого метода фиксации сломанной кости не сопряжено с увеличением повреждения, то этот метод лечения при переломах считается весьма целесообразным для ведения больных с ожогами, потерей кожи и костной ткани или с открытыми переломами. Другие методы: металлические пластинки (например, с десятью отверстиями для винтов), штифты для остеосинтеза Кюнчера и спицы Киршнера.
Репозиция отломков кости и вытяжениеПрн переломах со смещением необходима репозиция отломков кости, пока функций конечности и ее внешний вид не станут вполне удовлетворительными. Так, например, при переломе диафиза бедренной костн совсем небольшое смещение может быть допустимым, но оно недопустимо в лучевой кости, так как это может затруднять супинацию. Кроме того, при репознцнн происходит высвобождение различных тканей, ущемленных между отломками кости. При аккуратной репозиции улучшается васкуляризация (жизненно важная при переломах шейки бедра), а также предотвращается развитие более поздних дегенеративных изменений суставов, если в перелом вовлечены и онн.
Методы репозиции. В большинстве случаев врач осуществляет эти манипуляции после анестезин.

Вытяжение, например, при переломе шеикн бедра н при повреждениях позвоночника.
Открытая репозиция должна быть выполнена очень тщательно, например, перед внутренней фиксацией (с. 850).
Следующей проблемой является удержание репозированных отломков кости на должном месте (с помощью вытяжения или фиксации) в процессе срастания костных отломков, на что может потребоваться от 12 нед (трубчатые костн у взрослых) до 2 нед (у младенцев).
Кожное вытяжение. При этом используют полосы липкого пластыря для прикрепления того или иного груза к конечности. Однако груз этот не может быть достаточно тяжелым, и, кроме того, иногда развивается повышенная чувствительность кожи к склеивающей (адгезивной) субстанции.
 |
Рис. 41. Различные методы вытяжения. |
Костное вытяжение. При этом используются костные гвозди (спицы), проникающие через всю кость, что позволяет применять для тракцни более тяжелые грузы (например, используются шарнирные устройства Gardner—Wells или Crutchfield).
Фиксированное вытяжение. Применяется шина Томаса (рис. 41).
Вытяжение уравновешиванием (см. ниже). При этом масса тела пострадавшего уравновешивается с массой тракционного груза (см рис. 41). v
«Виселичное» вытяжение используется у детей в возрасте до
2 лет. При этом ягодицы ребенка чуть приподнимаются над постелькой (см. рис. 41).
Осложнения, связанные с переломамиПроцесс срастания кости проходит следующие стадии: гематома богато снабженная сосудами грануляционная ткань стимуляция субпериостальных остеобластов -> возникновение костного матрикса эндохондральная оссификация еще способная к деформации свежеобразованная кость (костная мозоль) -+ тонкая пластинка костной ткани срастание перелома.
Ранние осложненияВозникающие в момент перелома Возникающие позже
Локальные Общие
Внутреннее или наружное кро- Некроз кожи Венозные тромбы
вотечение
Повреждения внутренних ор- Гангрена Легочная эмболия
ганов (например, мозга, легких)
Повреждения нервов или кожи Экскориации на коже Пневмония
вследствие сдавливания (гипсом, повязкой и т.д.)
Повреждение сосудов (ишемия Инфекция Камни в почках
конечности)
Жировая эмболия часто возникает в интервале между 3-м и 10-м днем. Симптомы: спутанное сознание, внезапная одышка, гипоксия, судорожные припадки, кома, лихорадка и петехиальная сыпь на коже. Лечение: пострадавшего необходимо поместить в отделение интенсивного наблюдения, должны быть вызваны консультанты, налажена борьба с шоком (мониторирование центрального венозного давления и количества отделяемой мочи). Лечение должно быть направлено также на борьбу с дыхательной недостаточностью. В дальнейшем больному как можно раньше следует начать двигаться.
Синдром раздавливания, или «краш»-синдром. Он может возникнуть при любой значительной травме, которая сопровождается ишемией большой массы мягких тканей. Потеря жидкости, ДВС-синдром и высвобождение токсинов приводят к острому тубулярному некрозу в почках. Может оказаться необходимым временный диализ. Следите за отделением мочи и концентрацией калия в крови.
Поздние осложнения.• Нарушение фиксации (например, фиксирующие пластинки или гвозди ломаются или смещаются).
• Тугоподвижность сустава, контрактуры, неправильное сопоставление отломков переломанной кости (плохое срастание).
• Атрофия Зудека (тугоподвижность сустава и пятнистый остеопо-роз кости на рентгенограмме).
• Психологические проблемы при передвижении больного («компенсационный невроз»).
• Отсутствие срастания кости. При этом симптомы перелома кости
Оксфордский справочник для клиницистов(боль, патологическая подвижность, болезненность при пальпации и припухлость) сохраняются в течение более длительного времени, чем предполагает врач: например, более 3 мес в случае перелома трубчатой кости у взрослого (истинное же сращение, т.е. когда трабекулы костной ткани перекрывают место перелома кости, происходит в еще более продолжительные сроки). Если при рентгенологическом обследовании по истечении названного периода времени в участке перелома не образуется костная мозоль (это новая, по своей структуре не ремоделированная кость), то диагностируется запоздалое сращение. Если же на рентгенограмме видно, что медуллярная полость совсем закрылась (заросла), то диагностируется несращение. Несращение чаще наблюдается в кортикальной кости, нежели в губчатой, где чаще случается вколоченный перелом. К факторам, задерживающим сращение кости, относятся следующие.
1. Перелом кости, рост которой уже закончился.
2. Перелом кости, в которой имеется аваскулярный фрагмент (шейка бедренной кости, ладьевидная кость в запястье).
3. Переломы с раздроблением кости, особенно с присоединением инфекции.
4. Переломы на фоне общего заболевания (например, при злокачественных новообразованиях, инфекции).
5. Переломы с разъединением костных отломков мягкими тканями (открытая репозиция отломков ± внутренняя фиксация помогут предотвратить это).
Отметьте: остеопороз и преклонный возраст не обязательно удлиняют срок срастания кости.
Лечебная тактика при несращении перелома. При этом может оказаться полезной жесткая (ригидная) иммобилизация (например, внутренняя фиксация). Если не образуется костной мозоли, может понадобиться пересадка кортикальной кости, которая одновременно обеспечивает и фиксацию, и остеогенный стимул. Пересаживаемая пластинка кортикальной кости может быть вложена или прикреплена с помощью «винтов» к верхушке костных отломков. Если же необходимо обеспечить лучшее сопоставление отломков друг с другом, то пересаживают губчатую кость (используя кусочки губчатой кости, богатые костным мозгом) (± внутренняя фиксация). Если участок перелома инфицирован, то необходимо удалить омертвевшую кость. В последующем этот участок выполняется костными осколками, рана держится открытой с использованием наружной фиксации (спицы Штейнманна). Следует отметить, что создание переменного электромагнитного поля в участке перелома кости как будто бы дает обнадеживающие результаты.
Перелом ключицы. Этот перелом довольно часто встречается у лиц молодого возраста в результате падения на вытянутые руки (у пожилых при этом чаще случается перелом Коллиса лучевой кости). В таких случаях нужно на 3 нед подвесить руку, согнутую в локтевом суставе, на косынке, перекинутой через плечо, — в этом и состоит лечение. При переломе в области латерального конца ключицы может потребоваться внутренняя фиксация.
При переломе лопатки и акромиального отростка, а также вывихе в акромиоклавикулярном сочленении достаточно поддерживающей повязки. Иммобилизация непродолжительная.
Вывих в плечевом суставе кпереди. Это может произойти при падении на руку или плечо. Признаки: нарушение нормальных округлых контуров плеча в области плечевого сустава (уплощение дельтовидной мышцы, появление выпячивания кпереди в области головки плечевой кости, которое можно пальпировать и со стороны подмышечной ямки), повреждение огибающего нерва может вызвать паралич дельтовидной мышцы и потерю чувствительности на участке чуть ниже плеча. Перед вправлением необходимо сделать рентгенограмму (нет ли также и перелома кости). Прежде всего следует избавить пострадавшего от боли.
Методы вправления. Простое вправление: следует применить трак-ции по ходу длины отведенной и выпрямленной руки и при этом постараться нежным давлением вправить головку плечевой кости в суставную ямку.
Вправление по методу Кохера. 1. Согните руку в локте и сделайте тракцию руки. 2. Примените наружную ротацию. 3. Затем совершите приведение локтевого сгиба поперек грудной клетки, в то время как рука остается согнутой в плечевом суставе. 4. Теперь примените внутреннюю ротацию так, чтобы волярная поверхность предплечья легла на грудную клетку. Риск этого метода — перелом плеча.
Вправление по методу Гиппократа. Сделайте тракцню руки вниз с противотракцией, производимой стопой врача (без обуви) в подмышечной ямке. Пальцы стопы врача при этом как раз и вправляют головку плечевой кости на должное место. Чтобы избавить пострадавшего от боли, целесообразно предварительно применить при этом общий анестетик. В случае повторного вывиха может понадобиться хирургическое вмешательство (например, укрепление капсулы сустава и ротаторной манжетки по Putti — Platt и Bankart).
Вывих в плечевом суставе кзади случается очень редко и может произойти при эпилептическом припадке или электросудорожной терапии (если больной не обездвижен миорелаксантами).
Переломы шейки плечевой кости. Эти переломы часто бывают сильно вколоченными. Если происходит смещение отломков, то появляется риск повреждения плечевого сплетения и подмышечной артерии. Необходимость в открытой репозиции отломков или иных
врачебных манипуляциях может возникнуть в случае смещения верхнего эпифиза плечевой кости (у детей) или если одновременно имеет место и вывих в плечевом суставе.
Переломы диафиза плечевой кости. Они часто случаются при падении на прямо вытянутые руки (руку). Выраженное смещение отломков позволяет диагностировать такие переломы без труда. Если при этом повреждается лучевой нерв, то повисает кисть Шинирование с помощью металлической шины в форме желоба и поддержка с помощью повязки от кисти к шее (подвешивающая перевязь от воротника до манжета рукава) обычно оказывается достаточной для нормальной репозиции отломков. Пораженную руку иммобилизуют в течение 8—12 нед. 3
Переломы в области локтя и предплечьяПлечевая кость. Надмыщелковые переломы Пострадавший, как правило, ребенок, упавший на вытянутые руки. После повреждения локоть нужно разогнуть для того, чтобы предупредить травмирование плечевой артерии. Крайне редко осложнения этого перелома проявляются параличом срединного и плечевого нервов. Репозицию отломков производят с применением анестезии под контролем рентгенограмму. Не следует сгибать локоть более чем на 90 °. После этого вмешательства необходимо тщательно наблюдать за пострадавшим: пульс на лучевой артерии может не прощупываться в течение 24 ч, однако перфузия пострадавшей конечности при этом существенно не нарушается, почему и не развивается ишемическая контрактура Фолькманна (с. 757). Может оказаться необходимой тракция по Dunlop для того, чтобы удержать отломки в нужном положении: локоть удерживается в положении полуразгибания с помощью аксиальной тракции, в то время как второй противовес подвешивается на дистальный конец верхней конечности. Если выраженная нестабильность отломков сломанной плечевой кости сохраняется, может оказаться необходимой внутренняя фиксация.
Переломы медиального мыщелка плечевой кости. Если с помощью врачебных манипуляций не удается добиться удовлетворительной репозиции отломков, то может понадобиться хирургическое вмешательство.
Переломы латерального мыщелка плечевой кости. Часто бывает необходима хирургическая фиксация. Осложнения: образование вальгус-ного локтя (cubitus valgus) и паралич локтевого нерва.
Т-образные межмыщелковые переломы плечевой кости. Это по сути надмыщелковый перелом с продолжением его в межмыщелковое пространство. Такой перелом можно предположить, увидев на боковой рентгенограмме локтевого сустава впереди дистального отдела плечевой кости жировую прослойку в форме поднятого паруса (признак жировой прослойки), что указывает на наличие выпота. Этот снимок следует сравнить со снимком противоположной (не поврежденной) стороны. Если перелома не видно, но выпот присутствует, начинайте лечение с накладывания на руку широкой подвешивающей (через плечо) повязки. Рентгеновский снимок следует сделать повторно через 10 дней, когда перелом бывает лучше виден; если он стал очевиден — иммобилизуйте конечность. При этих переломах требуется хорошая иммобилизация ± внутренняя фиксация; жизненно важным является физиотерапевтическое лечение, которое может предупредить длительную тугоподвижность в локтевом суставе.
Переломы головки лучевой кости. Область локтевого сустава при этом опухшая и болезненная, резко ограничены пронация и супинация. Если данный перелом произошел со смещением, то могут оказаться необходимыми внутренняя фиксация или эксцизия головки лучевой кости.
«Дернутый локоть». Чаще всего страдают дети, которых резко потащили (дернули) вверх за руки во время игры, при этом происходит выскальзывание головки лучевой кости из кольцевой связки. Нередко достаточно сделать ротацию в локтевом суставе, чтобы услышать щелчок от вставшей на свое место головки лучевой кости.
Вывих в локтевом суставе. Происходит в случае падения на слегка согнутую в локтевом суставе руку. При этом локтевая кость смещается кзади, на плечевую кость, что и приводит к резкому припуханню плечевого сустава, фиксированному в положении сгибания. Повреждения плечевой артерии и срединного нерва случаются редко. Вправление (± анестезия): встаньте сзади пострадавшего, согните его руку в локтевом суставе, поместите пальцы ваших кистей на надмыщелках плечевой кости и толкните локтевой отросток вперед обоими большими пальцами ваших рук. Иммобилизация в подвешивающей повязке в течение 3 нед.
Переломы локтевого отростка. Они нередко являются частью «вывиха — перелома» в локтевом суставе. Может произойти очеиь сильное смещение проксимального отломка, что бывает вызвано сокращением трехглавой мышцы. Нередко возникает необходимость в открытой репозиции отломков с внутренней фиксацией.
Переломы Монтеджи и Галеацци — с. 928 и 914.Переломы и вывихи в области запястьяПерелом Коллиса. Это перелом в области дистальной головки лучевой кости; он довольно часто случается у женщин в период менопаузы при наличии остеопороза, когда они падают на прямо вытянутую руку. При этом происходят перегиб и вывих кзади, приводящие к вилкообразной деформации лучезапястного сустава (если смотреть на кисть, находящуюся в состоянии пронации); пальцы кисти при этом являются как бы зубцами столовой вилки. Может произойти также и отрыв шиловидного отростка локтевой кости. Если имеет место выраженное смещение отломков, то возникает необходимость в их репозиции, особенно если дистальный отломок перемещается кзади и проксимально.
Методика репозиции с местной анестезией или блокадой по Биру.
1. На поврежденную руку наложите две манжетки — вверху и внизу.
2. На I мин поднимите руку, а затем накачайте воздух в верхнюю манжетку, чтобы показания на шкале манометра равнялись 250 мм рт.ст.
3. Введите 30—40 мл 0,5 % раствора прилокаина в вену на тыльной поверхности кисти.
4. Спустя Ю мин попробуйте мануально произвести репозицию отломков.
5. Через 20 мин после инъекции выпустите воздух из верхней манжетки и накачайте его в нижнюю манжетку [I]. Внезапное поступление прилокаина в системную циркуляцию после снятия «блока» может вызвать судорожный припадок. Однако другие методы, в частности использование меньших доз анестетика, вводимого непосредственно в гематому, представляются менее эффективными [I]. Альтернативой является общая анестезия.
Собственно манипуляция: приготовьте гипсовую лонгету для задней поверхности руки; лонгета должна доходить до пястнофаланговых суставов (с. 907). Попросите помощника придерживать поврежденную руку за локоть. Теперь произведите тракцию, чтобы разъединить вколоченные друг в друга отломки кости, при этом осуществите толчкообразное движение вперед с уклоном в ульнарную сторону. Удерживая руку в тракции, наложите приготовленную гипсовую лонгету, при этом кисть должна быть в слегка согнутом положении. Если рентгенологически вы убедились в правильном расположении отломков, то наложите поддерживающую руку косынку или иную перевязь, переброшенную через шею. Контрольный рентгеновский снимок следует сделать через Ю дней, когда спадет припухлость. Только после этого накладывайте полную гипсовую повязку.
Осложнения; симптомы повреждения срединного нерва (они должны исчезнуть после адекватной репозиции отломков); разрыв сухо-жилий; плохое срастание; атрофия Зудека (с. 854).
Переломы Смита и Беннетта —с. 936 и 912.Перелом ладьевидной кости запястья. Это перелом, который очень легко не заметить на рентгеновском снимке; он возникает при
падении на кисть. Его признаки: припухлость, боли при движении в лучезапястном суставе и пальпаторная болезненность в «анатомической табакерке», т.е. в ямке между сухожилиями длинного разгибателя большого пальца и длинной мышцы, отводящей большой палец.
Рентгенологические исследования: если вы подозреваете такой перелом, попросите сделать дополнительные снимки в косых проекциях. Если все же на рентгенограммах перелома не видно, а клиническое подозрение на подобный перелом остается достаточно сильным, то наложите гипс и сделайте повторный снимок через 2 нед — к этому времени перелом уже может стать заметным.
Лечение. Гипс накладывают от уровня чуть ниже локтя и почти до средних межфаланговых суставов пальцев кисти, включая большой палец, на котором гипс должен доходить до основания ногтя. Рука в гипсе остается до тех пор, пока не произойдет срастания кости (примерно 8 нед). Если имеет место «несращение», то следует подумать о пересадке кости или винтовой фиксации.
Осложнения. Гак как питающая ладьевидную кость артерия вступает в нее дистально, то может возникнуть аваскулярный некроз проксимального отломка. Это может послужить причиной также и поздних дегенеративных изменений в лучезапястном суставе.
Вывих запястья. Он может быть как кпереди, так и кзади. В обоих случаях требуется быстрое вправление, которое иногда может быть выполнено и открытым способом. Гипсовая иммобилизация продолжается 6 нед. Иногда может возникнуть сдавление срединного нерва.
Повреждения кисти> Не существует малых повреждений кисти. Любое нарушение це-лостности кожного покрова кисти может быть началом цепи злоключений, приводящих порой к потере способности пользоваться кистью — этим наиболее полезным человеческим «придатком».
Инфекции. В этом случае чаще всего идет речь о стрептококковой или стафилококковой инфекции. Распространение инфекции может идти по сухожильному влагалищу, которое иногда омертвевает.
Лечение. Если есть гной, необходимо сделать мазок для микробиологического исследования. Целесообразно назначить флуклоксацил-лин по 250 мг через 6 ч внутрь или эритромицин по 500 мг через 12 ч также внутрь; первую дозу надо принять за 1 ч до хирургического вмешательства. Последнее производят после применения общего анестетика; для обескровливания операционного поля нужно наложить жгут. Если необходимо, сухожильное влагалище рассекают в его проксимальном конце. Все абсцессы (например, паронихии или подкожные) или же инфицированные гноем фасциальные пространства дренируют (рис. 42) и промывают. Иногда бывает возможным сразу же наложить первичные швы, при условии, что удалось удалить весь некротический материал. Хронические «холодные» абсцессы сухожильных влагалищ заставляют думать об их туберкулезном происхождении. Уже на ранних стадиях следует проконсультироваться со специалистами.
Повреждение нервов (с. 786 и 882). Для установления такого диагноза обследуйте сенсорную и моторную функции кисти. Если боль-
 Рис. 42. Разрезы на кисти.
Рис. 42. Разрезы на кисти.А — для дренажа области «подушечки» (концевой фаланги пальца; В и В1—для лаважа сухожилий сгибателя пальцев; С—для дренажа лучевой бурсы; D—для дренажа локтевой бурсы; Е и Е1—для дренажа срединноладонного пространства; F — для дренажа пространства тенара.
Оксфордский справочник для клиницистовной не может поднять большой палец над уровнем ладони, это свидетельствует о повреждении срединного нерва (недостаточность короткой мышцы, отводящей большой палец).
Следует отметить, что нервы, диаметр которых меньше, чем диаметр нервов пальцев кисти на уровне дистальных межфаланговых суставов, как правило, не способны к восстановлению (репарации). Функция нерва при повреждении восстанавливается лучше, если поврежден либо только двигательный, либо только чувствительный нерв, так как в подобном случае регенерирующие волокна просто врастают в каналец из шванновской оболочки (по 1 мм в день) независимо от функции дистального участка.
Повреждение сухожилий кисти. Если больной не может поднять пораженный палец путем разгибания его в межфаланговом суставе, то это свидетельствует о повреждении сухожилия разгибателя пальцев — его расщепление. Невозможность же согнуть палец против сопротивления в дистальном межфаланговом суставе указывает на расщепление сухожилия глубокого сгибателя пальцев. Если оно осталось интактным, но нарушено сгибание пальца в проксимальном межфаланговом суставе, то следует думать о расщеплении (повреждении) сухожилия поверхностного сгибания пальцев. При перерезке сухожилия длинного сгибателя большого пальца больной лишается возможности согнуть большой палец в межфаланговом суставе. Конечно, возможно первичное сшивание поврежденного сухожилия конец в конец, но последующий спаечный процесс нарушит скольжение сухожилия сгибателя в фиброзном его влагалище, так что за первичным сшиванием сухожилия должна следовать аллотрансплантация сухожилия.
Переломы кистиПереломы костей запястья. При значительном смещении отломков больные нуждаются только в репозиции отломков. Иммобилизация осуществляется с помощью гипсовой лонгеты, накладываемой на 3—4 нед. Лонгета эта должна полностью захватывать мизинец в состоянии разгибания, если повреждена V пястная кость (например, в результате сильного удара кулаком) и это все, что необходимо в подобных случаях.
Переломы проксимальной фаланги пальца. При этом часто наблюдаются спиралевидные или косые переломы кости. Это связано с ротационной деформацией и, конечно, должно быть исправлено, что достигается лишь при открытой репозиции отломков и их фиксации.
Переломы срединных фаланг пальцев. Отломки должны быть мануально репозированы, после чего накладывается шина из мягкого металла, а пораженный палец фиксируется к соседнему, здоровому пальцу с помощью полоски липкого пластыря. Цель такого лечения — предотвратить ротацию, которая может в последующем помешать пальцу сгибаться.
Переломы терминальных фаланг пальцев кисти. Эти переломы возникают в результате раздавливающей травмы и обычно бывают открытыми. Если же перелом закрытый, то боли и отек тканей могут быть уменьшены трепанацией ногтя (трепанация осуществляется с помощью обычной иглы для подкожных инъекций). Может оказаться необходимой пересадка расщепленных кожных лоскутов с возвышения большого пальца для формирования частично ампутированных кончиков пальцев.
Молоткообразный палец. Кончики пальцев при этом «смотрят» вниз из-за отрыва сухожилия разгибателя пальцев в месте его прикрепления к терминальной фаланге. Если в оторванном сухожилии находится кусочек кости, то срастание происходит лучше. При этом используется пластиковая «шинка для молоткообразного пальца» или деревянная лопаточка-шпатель с прилипающей подкладкой из фетра, которая удерживает терминальную фалангу с помощью бинтовой тесьмы в положении разгибания. Подобное фиксированное положение пальца сохраняется в течение 6 нед. Если все же активное разгибание остается ограниченным, то может понадобиться межфаланговый артродез. Прогноз становится менее благоприятным, если шинирование произведено с опозданием или если пострадавший старше 50 лет.
«Палец егеря» (вальгусное положение большого пальца кисти). Разрыв ульнарной коллатеральной связки в запястно-фаланговом суставе большого пальца обусловлен его очень резким отведением. Почти всегда при этом оба конца связки заворачиваются внутрь сустава, поэтому лечение наилучшим способом осуществляется с помощью операции, при которой разорванная связка сшивается.
Ортопедия и травма
Оксфордский справочник для клиницистов
Переломы костей таза> Таз можно уподобить доспехам рыцаря: после их повреждения в опасности прежде всего оказывается, «содержимое этих доспехов», и не так уже важна сохранность самих доспехов [I].
В силу кольцевидной структуры таза, при отдельном единственном переломе в нем не требуется иного лечения, кроме нескольких недель постельного режима. Напротив, перелом этого «костного кольца» в двух и более местах делает его (кольцо) нестабильным, что в 25 % случаев представляет собой уже серьезную травму с повреждением внутренних органов, находящихся в этой области. Повреждение таза обычно наблюдается вследствие воздействия сдавливающей силы, например, при автомобильной аварии (60 %). Часто бывают переломы подвздошной и одной из ветвей лобковой кости (с одной или с двух сторон); перелом, проходящий через крестцово-подвздошное сочленение и через ветви лобковой кости, как показано на рис. 43.
Перелом Малъгеня (20 % всех переломов таза и 60 % нестабильных переломов): разрыв тазового кольца и спереди и сзади со смещением центрального отломка (фрагмента), в котором находится тазобедренный сустав.
Ацетабулярный перелом: обычно линия перелома проходит по задней губе вертлужной впадииы или по ее вырезке. Для более точного диагностирования этих переломов необходимо сделать рентгеновский снимок вертлужной впадины в двух косых проекциях под углом в 45 ° или КТ-сканирование.
Лечение: открытая репозиция отломков и реконструкция поверхности вертлужной впадины — это значительно отдаляет начало развития вторичного остеоартрита тазобедренного сустава.
Осложнения. • Кровотечение (например, из внутренней подвздошной артерии). При этом необходимо следить за пульсом, артериальным давлением, ЦВД и количеством отделяемой мочи. Может понадобиться переливание крови. Уже на ранних стадиях лечения таз следует стянуть специальным «тазовым» ремнем.
Рис. 43. Переломы костей таза.
 Оксфордский справочник для клиницистов
Оксфордский справочник для клиницистов• Разрыв мочевого пузыря — может быть как внутри брюшинным, так и внебрюшинным.
• Перфорация влагалища и прямой кишки — может сопровождаться сильным кровотечением; встречается редко.
• Ущемление седалищного нерва — боль при этом носит постоянный характер.
• Разрыв уретры часто в месте соединения предстательной ее части с мембранозной (у мужчин). При этом больной часто не способен к мочеиспусканию, поэтому избегайте повторных просьб к пострадавшему по этому поводу. При ректальном исследовании предстательная железа может быть резко приподнята (в глубь таза), так что до нее нельзя дотянуться пальцем.
Лечение. Купируйте боль и в случае необходимости произведите заместительное переливание крови. Пострадавший немедленно должен быть «подвешен» на тазовых ремнях: он лежит на спине, тканевый тазовый ремень находится под тазом; стягивающая сила ремня направлена кверху и медиально (этим осуществляется компрессия); эти тракции осуществляются весом грузов, подвешенных на шарнирных устройствах над кроватью пострадавшего; тракционные грузы прикрепляются также и к ногам.
Если вы подозреваете разрыв уретры, вставьте надлобковый катетер и вызовите консультанта-уролога. Если в мочевом пузыре обнаруживается малое количество мочи, то резонно предположить разрыв мочевого пузыря. В таком случае также крайне желательна помощь специалиста. Может оказаться необходимой цистограмма (мочевого пузыря). Избегайте вставлять уретральный катетер: при этом легко можно сделать «ложные ходы».
Повреждения тазобедренного сустава и бедренной костиВнутрикапсулярные переломы возникают чуть ниже головки бедренной кости. При этом обычно происходят наружная ротация и приведение ноги. Повреждающая сила может быть весьма незначительной, и пострадавший при этом обычно продолжает идти, но с некоторыми трудностями. В связи с тем что медиальная огибающая артерия бедра, васкуляризирующая его головку, проходит как раз по шейке бедра, при ее повреждении может возникнуть ишемический некроз головки бедра, особенно в случае значительного смещения отломков. Почти 20 % ортопедических коек в Великобритании заняты больными с переломами бедренной кости. Частота таких переломов увеличивается (примерно 1:1000 в год у женщин в возрасте 75—84 лет). Смертность при этом достигает 50 %.
Лечебные мероприятия. • Оцените степень нарушения жизненно важных показателей. При наличии шока показаны переливания Haemaccel®, но это может сопровождаться опасностью незаметного развития сердечной недостаточности. Если она возникла — тщательно следите за ЦВД.
• Облегчите пострадавшему боли (например, введением морфина по 8 мг через 4 ч внутримышечно + 12,5 мг метеразина).
• Сделайте пострадавшему рентгеновские снимки тазобедренного сустава; это должны быть высококачественные снимки в боковой проекции; только по ним можно установить диагноз вколоченного перелома или перелома бедренной кости с небольшим смещением.
• Приготовьте пострадавшего к хирургическому вмешательству, для чегс необходимо произвести следующие исследования: клинический анализ крови, исследование крови на содержание мочевины и электролитов, рентгеноскопию грудной клетки, ЭКГ, исследование крови на индивидуальную совместимость; необходимо, чтобы пострадавший дал согласие на хирургическое вмешательство. Сообщите анестезиологу о любом лекарственном препарате, который получает пострадавший. Уточните для себя все проблемы, касающиеся пострадавшего, до хирургического вмешательства.
• В процессе хирургического вмешательства решается вопрос: если смещение невелико, что следует использовать — фиксацию большим числом «винтов», винты Garden или пластинки со скользящими фиксирующими «гвоздями»? Альтернативой при этом могут быть эксцизия головки бедренной кости и замена ее протезом.
Межвертельные переломы бедренной кости (между большим и малым вертелами). Такие переломы встречаются у представителей более молодой возрастной группы, причем кровоснабжение этого участка хорошее, так что несращение кости бывает редко.
Лечение: вытяжение и постельный режим в течение 3 мес или внутренняя фиксация (например, с помощью металлической пластинки с фиксирующим «гвоздем» или с помощью фиксирующего «винта» Richard).
Перелом диафиза бедренной кости. > Прежде всего следует установить, не произошел ли разрыв бедренной артерии? (Осмотрите НОГу — Нет ли явной припухлости, обусловленной гематомой? Проверьте дистальные «пульсы»). Может иметь место также и повреждение седалищного нерва. Проксимальный отломок кости обычно бывает флексирован (сгибание) подвздошно-поясничной мышцей, приведен (аддуктирован) средней ягодичной мышцей и латерально ротирован большой ягодичной мышцей. Нижний же отломок диафиза бедренной кости бывает подтянут кверху сухожилиями, ограничивающими с боков подколенную ямку, и аддуктирован (с латеральной ротацией) мышцами, приводящими бедро.
Лечение: все манипуляции проводятся под анестезией (очень точное сопоставление отломков кости не обязательно). Вытяжение: фиксирующее вытяжение с помощью коленной шины Томаса или скелетное вытяжение, или скользящее вытяжение при бедре, поддерживаемом специальной рамой, либо «cast brace» (гипсовая шина специальной конструкции с шарнирным устройством на уровне колена, что позволяет применять тракционные грузы уже на ранних стадиях лечения). Срастание кости происходит в течение 3—4 мес. Внутри-медуллярная фиксация с помощью фиксирующего гвоздя способствует раннему восстановлению функции.
Переломы мыщелков бедра и суставной площадки верхнего эпифиза большеберцовой кости. В силу того что это внутрисуставные переломы, требуется очень тщательная реконструкция сустава для того, чтобы уменьшить явления вторичного остеоартрита.
Вывих в тазобедренном суставе кзади. Такие вывихи обычно случаются у лиц, сидящих на переднем сиденье в легковой автомашине, во время столкновения с другим автомобилем; при этом колени ударяются о приборную доску. В подобном случае головку бедренной кости можно нащупать в ягодичной области, нога согнута, приведена и укорочена. Может произойти также повреждение седалищного нерва в месте его разделения в подколенной ямке.
Лечение: вправление производят под анестезией; при этом головку бедренной кости «поднимают» обратно в вертлужную впадину. Вытяжение (примерно в течение 3 нед) способствует заживлению поврежденной капсулы тазобедренного сустава.
Переломовывих в тазобедренном суставе — с. 866.Повреждения нижней части ногиПовреждения надколенника. Латеральный вывих может быть результатом удара по боковой поверхности коленного сустава, при этом происходит разрыв медиальной части капсулы сустава и апоневроза четырехглавой мышцы. Обычно это случается у лиц молодого возраста. При осмотре обнаруживается, что больной не может согнуть ногу в коленном суставе. Привычный (хронически повторяющийся) вывих надколенника может быть обусловлен недоразвитием латерального мыщелка бедренной кости. Внезапное же сокращение четырехглавой мышцы может вызвать защемление его в поперечном положении, в то время как воздействие прямо направленной силы может стать причиной множественного «звездообразного» перелома надколенника, при этом он не смещается, а находится, как и следует, в сухожилии четырехглавой мышцы (квадрицепса).
Повреждения коленного сустава. Повреждение коллатеральных связок довольно часто наблюдается у спортсменов и проявляется воспалительной припухлостью и болезненностью над поврежденной связкой. В таких случаях необходимы покой и прочно фиксирующая повязка. Если же произошел полный разрыв связки, то при вальгусном и варусном напряжении ноги в том случае, когда коленный сустав согнут на 10°, он становится «открытым» (он также бывает «открыт» и в положении разгибания, если порвана одновременно и крестообразная связка).
Разрыв передней крестообразной связки. В типичных случаях это происходит при ударах по большеберцовой кости сзади или при ротационных повреждениях, когда стопа остается прочно стоящей на земле. Признаки следующие: припухлость из-за выпота в полость сустава, гемартроз и положительный «симптом тяги». (Иммобилизуйте ногу пациента, сев на его стопу, колено при этом согнуто на 90 °, ухватитесь за верхнюю часть большеберцовой кости и попытайтесь потянуть ее на себя, т.е. от бедра. Заметьте: возникновение препятствия этому движению заставляет предполагать разрыв зад* ней крестообразной связки, что так часто встречается при автодорожных катастрофах, когда колени сидящего впереди пассажира ударяются о пульт управления.) Не исключено, что обследование больного придется проводить после применения обезболивающих средств. Лечение бывает довольно затруднительным. Назначают постельный режим, поврежденную ногу помещают в гипсовый «цилиндр» на 3 нед, может быть также предпринята попытка «сшить» разорванную связку. Специальные упражнения для четырехглавой мышцы бедра могут предотвратить возникновение в дальнейшем нестабильности сустава.
Нарушения целостности полулунного хряща (менисков коленного сустава). Нарушение целостности медиальной части хряща (по типу «ведерной ручки» — «bucket handle») возникает при скручивающем движении по отношению к согнутому колену (например, при игре в футбол). Сильное же приведение ноги с внутренней ротацией вызывает повреждение латеральной части полулунного хряща (латераль-
Оксфордский справочник для клиницистов
ного мениска). При этом нарушается разгибание в колонном суставе («закрытое на замок, запертое колено») вследствие того, что поврежденная часть мениска смещается и располагается между мыщелками бедренной и большеберцовой костей. Пострадавший может передвигаться лишь на кончиках пальцев стопы. Дотрагивание до сустава болезненно, тест Мак-Марри положительный (с. 777). Если «рукоятка» «ведра» становится на одном из концов свободной (разрыв мениска по типу «клюва попугая»), то движения в коленном суставе скорее становятся излишне свободными, нежели «запертыми».
Лечение: водворение на место поврежденного мениска.
Переломы большеберцовой кости. Довольно часто случаются отрывные переломы межмыщелкового участка кости с повреждением передней крестообразной связки. При этом целесообразно провести скользящее вытяжение или хирургическое вмешательство с «открытым приподнята ем» суставной поверхности. Переломы диафта большеберцовой кости редко бывают со смещением, если только не произошел также перелом и малоберцовой кости. Довольно часто переломы в данной области бывают открытыми, поскольку спереди эти кости прикрываются довольно малым количеством мягких тканей. Если повреждается питающая артерия, то при переломах нижней трети большеберцовой кости может иметь место «несращение».
Лечение. Открытые переломы должны быть «закрыты» как можно быстрее. Репозицию отломков нужно проводить с обезболиванием. Для предупреждения укорочения конечности в кость над местом перелома вводят две или более спицы Штейнманна, они проникают также через пяточную кость и фиксируются или в гипсовой повязке или закрепляются в наружной фиксирующей раме (которая позволяет рано начать движения как в голеностопном, так и в коленном суставах). Может быть применена также и внутренняя фиксация со сдавливающей пластинкой. При изолированном переломе малоберцовой кости может оказаться достаточной просто поддерживающая и фиксирующая повязка.
Повреждение мягких тканей впереди большеберцовой кости.Большеберцовая кость отличается скудным кровоснабжением, особенно у лиц пожилого возраста, у которых на передней поверхности голени легко образуются рваные и лоскутные раны, например, при ударе о ступеньки (подножки) автобусов. При лечении таких ран важно предупредить развитие натяжения кожи, поэтому лучше не накладывать на них швы, а закрывать полосками пересаживаемой кожи, которые при возникновении припухлости могут быть «ослаблены», т.е. не натянуты. Следует хорошо перевязать рану и носить поддерживающий бандаж. Когда больной лежит, нога должна находиться в приподнятом состоянии. Таким пациентам требуется активное наблюдение для предупреждения инфекции, сильного натяжения в ране и некроза.
Переломы и растяжения в области голеностопного сустава и стопыРастяжение связок голеностопного сустава. Чаще всего причиной растяжения передней таранно-малоберцовой части латеральной связки голеностопного сустава является подвертывание стопы внутрь.
Признаки: затруднение движения в голеностопном суставе, болезненность при пальпации в области латеральной связки, усиление боли при повертывании стопы внутрь. Рентгенологическое исследование необходимо только для исключения перелома латеральной лодыжки (с. 898), при этом возникает сильная припухлость, больной не может ходить [1, 2]. В подобных случаях бывает достаточно наложить простую фиксирующую повязку с липким пластырем или гипсовую повязку, не доходящую до колена — это в том случае, если припухлость большая. Полный разрыв связки диагностируется с помощью срочного рентгенологического исследования под обезболиванием, в этих случаях может понадобиться хирургическое вмешательство. Растяжение медиальной дельтовидной связки случается редко, а для лечения требуется только фиксирующая повязка с липким пластырем. Пешеходные упражнения под наблюдением методиста и физиотерапевтическое лечение могут существенно помочь больному [3].
Переломы лодыжки и плюсневых костей. При вышеназванных травмах может произойти перелом любой из лодыжек. Резкое ротационное движение нередко служит причиной косого перелома латеральной лодыжки (на рентгенограммах он виден только в боковых проекциях) или проксимального перелома V плюсневой кости (происходит «перелом-отрыв» в результате сокращения короткой малоберцовой мышцы).
Лечение. Показано хирургическое восстановление нормальной длины малоберцовой кости с открытой репозицией отломков и фиксацией лодыжки.
Травматический выворот стопы наружу может повести к перелому обеих лодыжек. Переломы эти отличаются большой нестабильностью и требуют или наложения гипса выше колена (причем колено должно находиться в положении сгибания для ограничения ротации) или внутренней фиксации.
Перелом Дюпюитрена — это спиралевидный перелом малоберцовой кости с разрывом межкостной связки между большеберцовой и малоберцовой костями (тибио-фибулярный диастаз) ± перелом на задней поверхности и в области нижнего эпифиза большеберцовой кости (трехлодыжечный перелом). Если в перелом вовлечено более Чу суставной поверхности голеностопного сустава, то показаны открытая репозиция отломков и винтовая их фиксация. Следует избегать нагрузки всей массы тела на поврежденную ногу в течение 7 нед.
Перелом шейки таранной кости часто возникает одновременно с подвывихом в подтаранном суставе после очень резкого дорсально-го сгибания стопы. Этот перелом считается серьезной травмой потому, что может произойти разрыв сосудов, расположенных в тарзальном (таранном) синусе, что в свою очередь приведет к аваску-лярному некрозу тела таранной кости.
Лечение. Производится тщательная репозиция отломков мануальным способом и накладывается гипсовая повязка, удерживающая стопу в состоянии подошвенного сгибания, а отломки — в нужном положении. Если существует опасение, что смещение тела таранной кости повредит заднюю большеберцовую артерию, может понадобиться фиксация с помощью ортопедических дуг (спиц), с наложением гипса на 12 нед.
Переломы пяточной кости часто оказываются двусторонними, они возникают вследствие падения с высоты.
Признаки: припухлость, образование подкожной гематомы, больной не может встать на пятки. > Очень важно выяснить — не распространяется ли перелом на подтаранный сустав? Если это так, то травму следует считать более серьезной.
Лечение часто консервативное, когда больной лежит, нога должна быть приподнята, пока не пропадет припухлость. Для этого может потребоваться много месяцев, и часто оказывается необходимым подтаранный артродез.
Вывих в середине плюсны сопровождается резкими болями и припухлостью в стопе. При этом проксимальная суставная поверхность ладьевидной кости не совпадает с суставной поверхностью таранной кости.
Лечение состоит в ранней ручной репозиции и наложении гипса.
Вывих Лисфранка в первом предплюсно-плюсневом суставеопасен тем, что может нарушиться кровоснабжение медиальной части стопы.
Маршевый перелом И плюсневой кости возникает в результате слишком продолжительной ходьбы.
Лечение. Гипс накладывается на 6 нед.
При переломах пальцев стопы требуется лишь защитное бинтование.
1 G.De Lacey, 1979, BMJ, і, 1597.
2. P. Simms, 1987, BMJ, і, 943.
3. D. Wilson, 1971, BMJ, ii, 269.
Неотложная помощь. Освободите дыхательные пути; если необходимо, наладьте искусственное дыхание; уложите пострадавшего на бок.
> Если зрачки разного размера, это свидетельствует о повышении внутричерепного давления (ВЧД), например, вследствие экстрадуральной гематомы; срочно вызовите неврологическую помощь. Может оказаться необходимой трепанация черепа на стороне расширенного зрачка. Другими признаками повышения ВЧД являются все углубляющаяся кома (хотя может быть промежуток просветления сознания, после которого больной снова входит в кому), повышение артериального давления, замедление пульса, дыхание Чейна—Стокса, апноэ, фиксированные расширенные зрачки (сначала только один зрачок) и эк-стензорная поза (расположение лежащего тела с преобладанием сокращения мышц-разгибателей). Следует попытаться внутривенно струйно в течение 15 мин ввести 20 % раствор маннитола из расчета 5 мл/кг. Необходима помощь анестезиолога, пострадавшего следует поместить в нейрохирургический центр для ургентной КТ и краниотомии. Цель указанных мероприятий сводится к тому, чтобы обеспечить адекватную перфузию мозга кровью и оксигенацию пациента, облегчив тем самым работу нейрохирурга.
Начальные лечебные мероприятия. Ведите тщательную регистрацию состояния пострадавшего. Аккуратно помечайте время.
• Остановите кровотечение. Измерьте артериальное давление. При шоке примените Haemaccel® (с. 838).
• Уточните анамнез: где случилось происшествие? Когда? Каким образом? Имел ли место судорожный припадок? Был ли «светлый» интервал? Употреблял ли пострадавший алкоголь?
• Тщательно осмотрите пострадавшего — нет ли других повреждений? Произведите клинический анализ крови, определите газовый состав крови, содержание алкоголя, мочевины и электролитов.
• Если пострадавший находится в коматозном состоянии, определите степень комы по шкале коматозных состояний (Glasgow).
• Если больной бодрствует, отметьте, что (какое движение) ему труднее всего сделать?
• Оцените степень антеретроградной (потерю памяти со времени травмы) и ретроградной амнезии (потерю памяти в отношении событий, предшествовавших травме); ее степень коррелирует с тяжестью повреждения и она никогда не случается без антеретроградной амнезии [2].
• Обследуйте ЦНС. Каждые 15 мин регистрируйте показатели пульса, артериального давления, температуры тела, частоты дыхания и состояния зрачков.
• Если имеет место открытый перелом костей черепа или ринорея цереброспинальной жидкостью, дайте антибиотики и введите противостолбнячную сыворотку (с. 686, 842). Вызовите на консультацию нейрохирурга.
• Произведите рентгенографию костей черепа (в переднезадней, латеральной проекциях и в проекции Towne), обратите внима-
Оксфордский справочник для клиницистовние_нет ли переломов черепных синусов и не содержится ли
воздух внутри черепа? Если шишковидное тело (эпифиз) сдвинуто или линия перелома пересекает крупные кровеносные сосуды (например, среднюю менингеальную артерию, т.е. артерию, дающую при повреждении экстрадуральное кровотечение), то необходимо сделать КТ.
• Следите за тем, чтобы пострадавший оставался в положении лежа на боку. Следите также за состоянием дыхательных путей, зрачков и мочевого пузыря.
• Если повреждение головы не очень тяжелое, то пусть пострадавший сидит, если это «позволяет голова» (при тяжелой травме головы следует подумать о возможных осложнениях). Боль можно уменьшить, дав пострадавшему аспирин. Критерии для госпитализации: детский возраст, потеря сознания, неспособность пострадавшего вспомнить, что с ним произошло, очень сильная головная боль, рвота, признаки поражения ЦНС, спутанное сознание или наличие перелома костей черепа.
• Будьте бдительны в отношении осложнений: ранних — экстрадуральное или субдуральное кровотечение, повреждение черепных нервов, судорожные припадки; поздние — субдуральное кровотечение, судорожные припадки, несахарный диабет, паркинсонизм, деменция.
Травмы головы, приведшие к коме, у пострадавших, находящихся в состоянии алкогольного опьянения. Прежде всего сделайте рентгенограмму черепа (и КТ, если произошел перелом костей черепа или есть очаговые неврологические симптомы). Если концентрация алкоголя в крови менее 44 ммоль/л, то вряд ли алкоголь является причиной коматозного состояния. Если невозможно незамедлительно определить концентрацию алкоголя в крови, определите ее по осмолярному интервалу. Если концентрация алкоголя в крови составляет 40 ммоль/л, осмолярный интервал также должен быть равен приблизительно 40 ммоль/л) [1].
Улучшение состояния после нарушения мозговых функций вследствие сотрясения мозга проходит следующие этапы: возрастание пульсового давления —> углубление дыхания -> восстановление стволовых рефлексов —> пострадавший открывает глаза —> возникает рвота возвращается сознание -*• возникает двигательное беспокойство —> больной предъявляет жалобу на головную боль —> отмечается амнезия -> развивается постконтузионный синдром [головная боль, головокружение (не системное), потеря способности концентрировать внимание, упорные головные боли, ослабление памяти].
Факторы, ухудшающие прогноз при повреждениях головы.
К ним относятся преклонный возраст, «ригидность децеребриро-ванного», спазмы разгибательных мышц, продолжительная кома, гипертензия, снижение Р02, температура тела более 39 °С. До 60% пострадавших с потерей сознания на период более I мес живут в дальнейшем на протяжении 3—25 лет, но нередко нуждаются в каждодневном уходе (медсестры, няни).
> Если имеется обструкция дыхательных путей, немедленно вызовите спецпомощь. Удалите из полости рта кровь, рвотные массы, шатающиеся зубы или зубные протезы. Уложите пострадавшего иа бок для профилактики обтурации дыхательных путей поврежденным и опухшим языком. Наложите бинтовые фиксирующие повязки на области переломов лицевых костей. Если в глотке появляется припухлость, приготовьте все для наложения трахеостомы. Аспирацию крови можно предотвратить прямым сдавливанием кровоточащего места.
Рваные раны лица. Прежде всего тщательно промойте рану. Разорванные ткани в ране должны быть аккуратно уложены (совмещены), это может дать хороший косметический эффект. Если у пострадавшего сложная рваная рана лица, то следует подумать о вызове хирурга — специалиста по пластическим операциям.
При укусах собак следует профилактически назначить антибиотики (например, эритромицин по 500 мг через каждые 12 ч внутрь).
«Ухо игрока в регби»: аспирируйте гематому (это следует повторять через каждые несколько дней) и затем с помощью липкого пластыря прикрепите к голове сдавливающие ортопедические прокладки из фетра.
Разрыв барабанной перепонки: предупредите пострадавшего, чтобы он избегал попадания воды в наружный слуховой проход.
Если произошел травматический вывих зубов, последние могут быть водворены на место. Если же пострадавший вдохнул выбитый зуб, необходимо сделать рентгенограмму грудной клетки на выдохе. Если кровоточит лунка зуба, затампонируйте ее марлевым тампоном, пропитанным раствором адреналина или наложите швы.
Повреждения глаз, переломы костей носа и носовые кровотечения — с. 646, 686, 688.
Классификация повреждения костей лицевой части черепа(рис. 44).
Le Fort I: при этом происходит отрыв альвеолярного отростка верхней челюсти от ее верхней части. Признаки: крепитация при манипуляциях. Может сопровождаться кровотечением из носа, но оио обычно не грозит аспирацией крови в дыхательные пути.
Le Fort И: вмята средняя часть лицевого скелета со смещением вниз. Челюсти при этом разомкнуты, имеется опасность обструкции дыхательных путей.
Le Fort 111: линия перелома распространяется на переднюю черепную ямку через верхний край орбиты. Может быть ринорея спинномозговой жидкостью (с. 686).
Нижняя челюсть. В случае вывиха действуйте следующим образом: поместите большие пальцы ваших кистей (в перчатках) на последние коренные зубы пострадавшего и надавите вниз, в то же
 |
Le Fort I к и к 1 Le Fort II Le Fort Ili |
самое время поднимая подбородок пациента пальцами ваших рук кверху. В таких случаях целесообразно дать пострадавшему диазепам. Удары по нижней челюсти могут вызвать перелом ее в месте воздействия или же спровоцировать непрямой перелом в области височно-нижнечелюстного сустава. Признаки: местная болезненность при дотрагивании, нарушение прикуса; патологическая подвижность одного из отломков; при открытых переломах отломок нижнеи челюсти может торчать в полости рта, если же идет речь о переломе с раздроблением, то язык может вызвать обструкцию верхних дыхательных путей. Диагноз устанавливается с помощью ортопантомо-графического рентгенологического исследования, после чего приглашаются специалисты-стоматологи.
«Ременная» травма. Это резкое перенапряжение шейной части позвоночника, вызванное внезапным сгибанием шеи с последующим резким переразгибанием. Это довольно часто встречающееся повреждение, возникающее при ударе в заднюю часть автомашины. Именно чрезмерное переразгибание и вызывает повреждение передних мышечно-связочных структур шеи. Возникающий вторично мышечный спазм, носящий защитный характер, вызывает боли и тугопод-вижность в шее, причем это может быть резко выражено. На рентгенограмме шейной части позвоночника иногда видны небольшие отломкн кости, оторванной от переднего или нижнего краев тел позвонков. В таких случаях показаны аналгезия, мягкий фиксирующий воротник и постельный режим в течение 2 нед. Могут применяться и осторожное вытяжение и ранняя мобилизация, т.е. движения в шее.
Другие растяжения в области шеи после автодорожной катастрофы. Подобные повреждения диагностированы у 73 автомобилистов, обследованных вскоре после автодорожного инцидента. Симптомы этого состояния могут быть несколько отсрочены во времени по отношению к инциденту, но могут и упорно продолжаться в течение многих лет. Таким пострадавшим следует дать НСПВП, посоветовать носить фиксирующий шейный «воротник» и обследоваться в ближайшей поликлинике по месту жительства, воспользовавшись как можно скррее физиотерапевтическими методами лечения, если эти достаточно неприятные симптомы продолжают беспокоить [1]. Следует объяснить пострадавшему, что двигательные упражнения для мышц шеи должны быть достаточно осторожными— обычная же ошибка часто состоит в обратном [1].
Ортопедия и травма
Оксфордский справочник для клиницистов
При пенетрирующих повреждениях обычно необходимо немедленное проведение лапаротомии. Если нужно, уточните степень пе-нетрирования раны под местной анестезией, несколько расширив рану. Вызовите компетентного помощника. Лапаротомия показана также и при пенетрации позадиректального пространства.
Тупая травма живота. В подобных случаях необходимо исключить повреждение селезенки, почек, печени и поджелудочной железы. При резком торможении автомашины на большой скорости может произойти отрыв печени от нижней полой вены, отрыв кишечника от брыжейки, а мочевого пузыря — от его шейки.
Признаки повреждения внутренних органов. О разрыве селезенки свидетельствуют шок, вздутие кишечника и болезненность брюшной полости при пальпации с иррадиацией боли в верхнюю точку левого плеча.
При повреждении любого органа брюшной полости могут появляться кровоподтеки на боковых поверхностях живота, исчезает кишечная перистальтика (по данным аускультации живота), передняя брюшная стенка напряжена. Гематурия свидетельствует о повреждении органов мочеполовой системы.
Оказание помощи.
1. Активно купируйте шок (с. 838), проведите переливание индивидуально совместимой крови.
2. Если состояние пострадавшего, несмотря на названные выше мероприятия по борьбе с шоком, не улучшается, немедленно проведите диагностическую лапаротомию (предварительно сделав срочную рентгеноскопию грудной клетки, чтобы исключить наличие пневмоторакса, и осуществив введение назогастрального зонда).
3. Зарегистрируйте исходные жизненно важные параметры: пульс, артериальное давление, дыхание, температуру тела, окружность живота в сантиметрах и количество отделяемой мочи.
4. Следует приготовить все необходимое для промывания брюшной полости (ее лаважа) и для диагностической пункции. В последнем случае используют иглу 21G, которую вводят в брюшную полость в левой подвздошной области. При этом в брюшную полость вводят 20 мл физиологического раствора, затем в шприц набирают необходимое для диагностических исследований количество жидкости и выходят из брюшной полости. Обратите внимание—не окрашена ли полученная вами жидкость кровью?
5. Обратите внимание — нет ли крови на кончике уретры, что может указывать на ее разрыв. Если планируете восстановление целостности уретры — вызовите хирурга-уролога. Бывают случаи, хотя и довольно редко, когда при травме органов мочеполовой системы могут потребоваться уретероуретеростомия, уретеронео-цистостомия или даже аутотрансплантация почки.
6. Исследуйте мочу с целью выявления микро- или макрогемату-рин.
Оксфордский справочник для клиницистов
7. Немедленно проведите диагностическую (эксплоративную) лапа-ротомию, если:
• больной остается в шоке (например, при разрыве селезенки);
• имеются явления перитонизма (разрыв внутренних органов внутри брюшной полости);
• распространенность пенетрации не известна;
• при рентгеноскопии брюшной полости под диафрагмой обнаруживается воздух.
(Относительным показанием для диагностической лапаротомии является обнаружение при внутривенной урографии нефункционирующей почки).
8. Пострадавшему следует провести полный клинический анализ крови (увеличение числа лейкоцитов заставляет предполагать разрыв селезенки), а также исследование крови на содержание мочевины, электролитов и активности амилазы.
9. Нужно выполнить следующие рентгенологические исследования: обзорные снимки брюшной полости в положении больного стоя и лежа, снимки грудной клетки (для исключения переломов костей), таза, позвоночника и других (по индивидуальным показаниям) участков тела, а также внутривенную урографию.
Нейропраксия — это временная утрата нервом способности проводить импульс в связи с ишемией вследствие сдавления питающей артерии (например, в отношении латерального подколенного нерва в том месте, где он пересекает головку малоберцовой кости, см. ниже). В смешанных нервах моторный компонент является более ранимым, чем сенсорный.
Аксонотмезис — это повреждение нервных волокон при сохраненном эндоневральном канале, что обеспечивает нормальное проведение по вновь отрастающему нерву. Как правило, в подобных случаях функция нерва практически восстанавливается. Скорость роста регенерирующего нерва равна приблизительно 3 мм в день.
Нейротмезис — целостность нерва при этом нарушена, и, поскольку уже невозможно проведение нервных импульсов из эндоневраль-ного канала, регенерирующие нервные фибриллы образуют травматическую нейрому в том случае, когда они не могут «перекрыть» образовавшегося в нерве «провала». Формально восстановить целостность нерва можно с помощью швов шелковыми (№ 7-0) или нейлоновыми нитями, накладываемых на перинервнй, причем это можно сделать без промедления. Проблемы же возникают в отношении восстановления независимых движений мелких мышц кисти и дифференцированной чувствительности. Микрохирургическое восстановление целостности нервного канатика может оказаться очень полезным.
Повреждение срединного нерва (С5 — Т,). Это нерв, обеспечивающий хватательное движение кисти. Повреждение его выше локтевой ямки вызывает нарушение сгибания в межфаланговом суставе указательного пальца при сжимании кисти в кулак (тест Ochner), нарушение сгибания терминальной фаланги большого пальца (это функция длинного сгибателя большого пальца), потерю чувствительности в латеральной половине кисти. Если же поражение локализуется на уровне лучезапястного сустава, то нарушается функция практически только одной мышцы — короткой, отводящей большой палец. Ее функция проверяется таким способом: пострадавшего просят повернуть кисть ладонью кверху и поднять большой палец, оторвав его от уровня остальной ладони. Область сенсорного поражения в таких случаях бывает значительно меньше, чем при поражениях более высоко расположенных участков срединного нерва.
Поражение локтевого нерва (С8 — Tj). Повреждение этого нерва дистальнее лучезапястного сустава приводит к формированию кисти в виде «когтистой лапы» (при этом глубокий сгибатель пальцев остается интактным, но ему не противостоят при этом мелкие мышцы кисти). Сенсорные выпадения отмечаются в таких случаях над мизинцем и над различными по величине и размерам участками безымянного пальца.
Повреждение лучевого нерва (С5 — Ті). Этот нерв обеспечивает раскрытие кисти, сжатой в кулак. Его повреждение вызывает пови-
Оксфордский справочник для клиницистовсание кисти. Тесты для оценки функции этого нерва выполняются в положении руки, согнутой в локтевом суставе, и пронированном предплечье. Локализация сенсорных выпадений достаточно вариабельна, но всегда поражается дорсальная поверхность корня большого пальца.
Повреждение седалищного нерва (L4 — S2). Не частичное, а полное поражение этого нерва приводит к тому, что становятся невозможными движения, обеспечиваемые мышцами, расположенными ниже колена, и нарушается чувствительность также ниже колена, но лишь на латеральной поверхности голени.
Поражение латерального подколенного (общего малоберцового) нерва (L4 — S2). Поражение этого нерва приводит к формированию эквиноварусной стопы, при этом утрачивается возможность выполнять тыльное сгибание как в самой стопе, так и в пальцах. На дорсальной поверхности стопы отмечается потеря чувствительности.
Повреждение большеберцового нерва (S, — 3). Повреждение этого нерва приводит к формированию кальканеовальгусной стопы с утратой возможности стоять на кончиках пальцев или вывертывать стопу внутрь. Потеря чувствительности локализуется на подошве стопы.
Повреждения артерий. Кровотечение можно остановить давящей повязкой, и, кроме того, целесообразно несколько приподнять кровоточащий участок тела. После любого повреждения, которое могло задеть артерии, тщательно пропальпируйте пульсацию на периферических артериях. Если таковая в должиом месте отсутствует, не полагайте, что это есть результат спазма, но вызовите специалиста. В таких случаях нередко могут понадобиться хирургическое обследование пострадавшего с последующим сшиванием артерии «конец в конец» или использованием «вывернутых» венозных трансплантатов. Прогноз обычно не так уж плох, если имеются достаточно хорошие коллатерали (например, коллатерали лучше развиты у бедренной артерии, чем у подколенной).
Осложнения: гангрена, контрактуры, травматические аневризмы и артериальные фистулы.
Дерматомы
Дерматом — это участок кожи, иннервируемый определенным сегментом спинномозгового нерва или периферическим нервом (рис. 45, 46).
Глазная ветвь Верхнечелюстная ветвь Нижнечелюстная ветвь | |
|---|---|
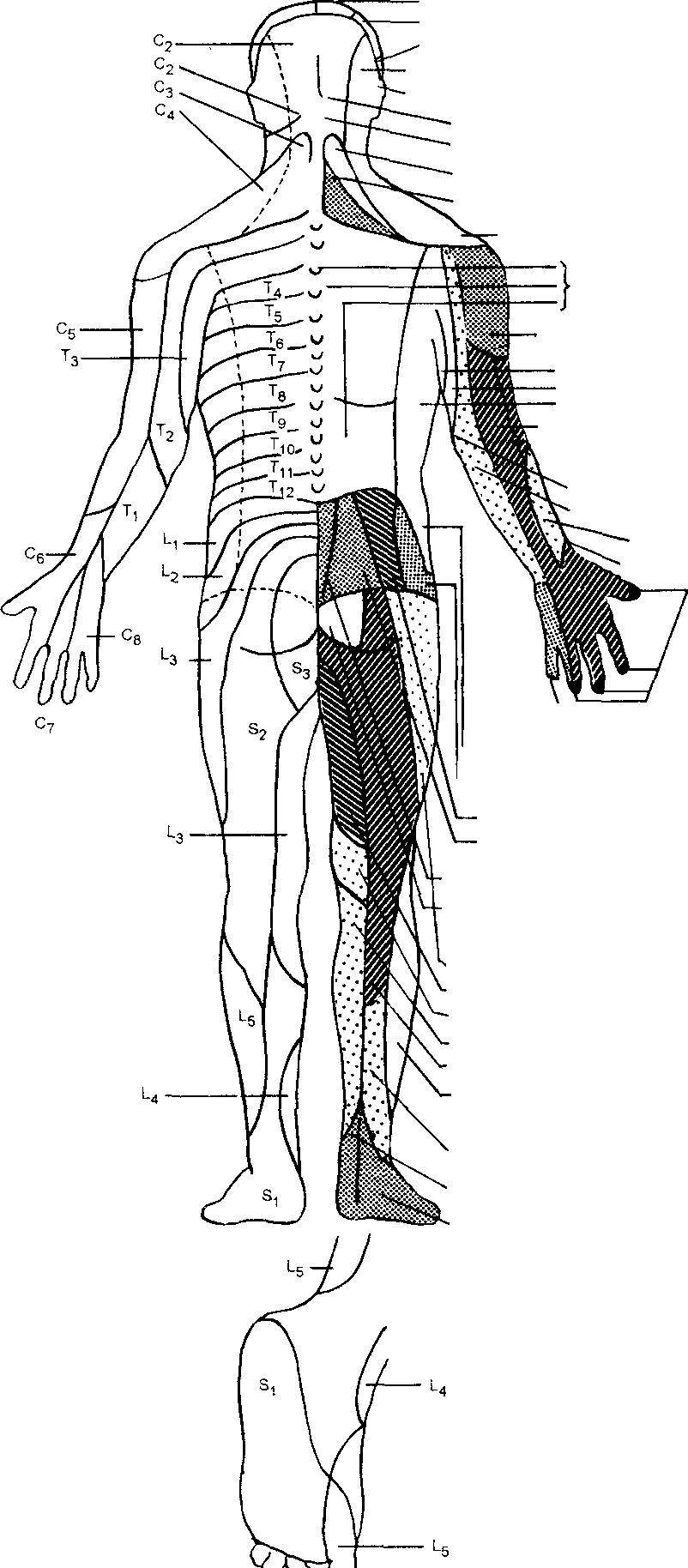 | Дорсальные ветви Тройничный нерв Поверхностное шейное Половое сплетение Поверхностный малоберцовый нерв Икроножный нерв Большеберцовый нерв Латеральный подошвенный нерв Общий мало-¦ берцовый нерв |
1 | |
Ветви, идущие к сосцевидному отростку,С^,С3 Большой ушной нерз, С2,С3
Затылочная С2 Затылочная С3 Затылочная С4 Затылочная С5, Се
Надключичный нерв, С3, С4
сплетение
Дорсальные ветви грудных нервов
Кожная ветвь подмышечного нерва
} Латеральные кожные ветви межреберных нервов Медиальные и латеральные ветви лучевого нерва
Медиальный кожный нерв Межреберно-плечевой нерв
Мышечно-кожный нерв Передняя ветвь лучевого нерва Срединный нерв
Дорсальная кожная ветвь локтевого нерва — Ягодичная ветвь 12-го межреберного нерва
_г Латеральная кожная ветвь
[ подвздошно-подчревного нерва
1 Латеральные ветви дорсальных ответвлений J поясничных и крестцовых нервов
Медиальные ветви дорсальных ответвлений Ц-Sg Перфорирующая ветвь Задняя кожная ветвь
Латеральный кожный нерв Запирательный нерв Медиальный кожный нерв 1 Бедрен-Подкожный нерв J ный нерв
Задний кожный нерв бедра
Пояс
ничное
сплетение
Крестцовое
сплетение
Рис. 45. Участки кожи, иннервируемые определенными сегментами спинномозговых нервов периферическими и нервами (вид сзади).
Вид сзади
Оксфордский справочник для клиницистов
Глазная ветвь Верхнечелюстная ветвь Нижнечелюстная ветвь Большой ушной нерв, С2. С Шейное сплетение, поверхностные ветви | ||
|---|---|---|
Тройничный нерв * ветвь Поверхностная ветвь Седалищный нерв 4 Срединный нерв Локтевой нерв Подвздошно-паховый нерв Бедренно-половой нерв Латеральный кожный нерв Бедрен -ный нерв | 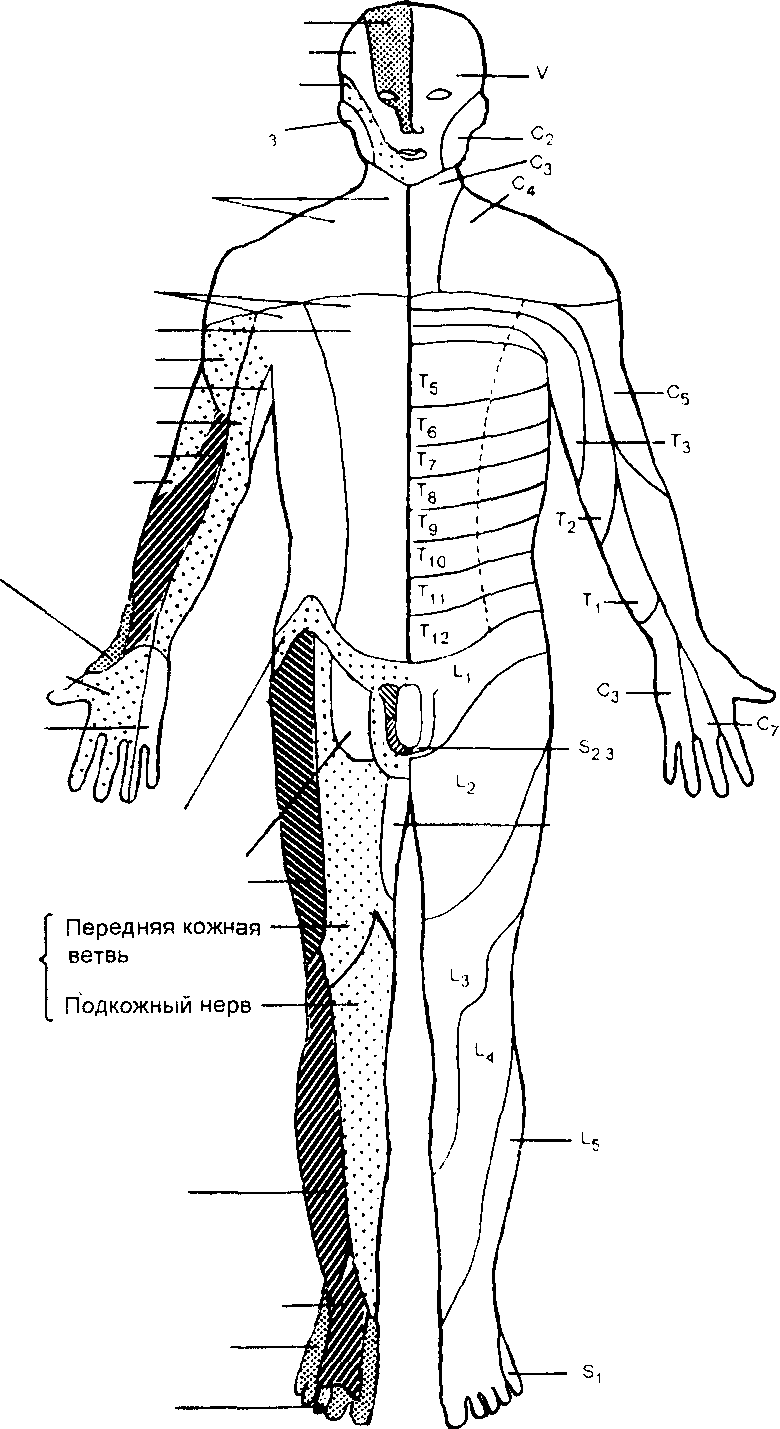 | Запирательный нерв |
Медиальный подошвенный нерв | ||
Межребер'Г Латеральная кожная ветвь ные нервы,I ПередНЯЯ кожная ветвь
Подмышечный нерв Межреберно-плечевой нерв Медиальный кожный нерв Мышечно-кожный нерв
„ Задняя кожная Лучевой
нерв
т2-т1;
Ппечевое
сплетение
Поясничное сплетение <
Латеральный кожный нерв голени Поверхностный и глубокий
малоберцовые нервы Икроножный нерв
Крестцовое сплетение <
Латеральный подошвенный нерв Подкожный нерв |  |
Вид спереди | |
Икроножный нерв Большеберцовый нерв
Латеральный подошвенный нерв
Медиальный кожный нерв
Латеральный подошвенный нерв
Медиальный подошвенный нерв
Рис. 46. Участки кожи, иннервируемые определенными сегментами спинномозговых нервов и периферическими нервами (вид спереди).
Повреждения плечевого сплетенияТакие повреждения могут быть вызваны давлением костылей или лямок (например, рюкзака) на подмышечную область; тягой за шею или боковым ее сгибанием (у младенцев во время наложения акушерских щипцов, при падении с быстро двигающегося мотоцикла — при этом повреждаются шейные позвонки Cv, CVI, кроме того, может присоединиться паралич диафрагмы); пенетрирующими в аксилляр-ную область опухолями; пулями, шейными ребрами. В результате сильного повреждения Cv — Tj рука может повисать, как плетъ, утрачивается также чувствительность, за исключением узкой длинной полоски по медиальной поверхности руки, которая иннервируется межреберно-плечевой ветвью 2-го межреберного нерва.
Повреждение спинномозговых корешков С6, Св (паралич Эрба).При этом возникает паралич дельтовидной, надостной и большой круглой мышц. Так как состояние сопровождается ограничением наружной ротации, а паралич двуглавой мышцы препятствует сгибанию руки, рука бывает ротирована внутрь и приведена кзади, что придает больному позу «официанта, ожидающего получения чаевых». Чувствительность при этом бывает нарушена над дельтовидной мышцей, латеральной поверхностью предплечья и над кистью.
Паралич Klumpke (повреждение С|У Т^. Рука при этом приведена. Наблюдаются паралич мелких мышц кисти и потеря чувствительности над ульнарной поверхностью руки. Может развиться синдром Горнера (с. 610).
Повреждение основных ветвей сплетения. Повреждение латеральной ветви сплетения сопровождается резкой слабостью двуглавой и запястно-лучевой мышц (последняя осуществляет сгибание в лучезапястном суставе). Повреждение задней ветви плечевого сплетения вызывает бездействие большой круглой и дельтовидной мышц. Повреждение медиальной ветви сплетения сопровождается поражением локтевого и срединного нервов (с. 882). Чувствительность при этом отсутствует над медиальной поверхностью руки и кисти.
Реабилитация после повреждения плечевого сплетения. Принеполном повреждении стволовой части сплетения на любом отрезке функция сплетения восстанавливается в течение не менее 5 мес. Прогноз бывает неблагоприятным в случае локализации повреждения вблизи дорсального корешка спинномозгового ганглия (ДКСМГ). Уточнить локализацию повреждения поможет проба с гистамином: внутридермально введенный 1 % раствор гистамина вызывает приступообразное покраснение кожи лица только тогда, когда «путь» к ДКСМГ не поврежден. Так что если после введения гистамина возникло покраснение лица, это означает, что поражение локализуется проксимальнеє от ДКСМГ. В ЦСЖ может содержаться кровь, а на миелограмме отмечается утечка контрастного вещества на стороне поражения. В этом периоде (восстановления) иногда бывают показаны операция по перемещению места прикрепления сухожилий, артродез плечевого сустава и нейрологические кон-
Мышечно-кожный
нерв
05 Сб |  |
Спинномозговые Основные Места Крупные корешки стволы разделе- ветви (5) (3) ния (3) 4 ' стволов (6) | |
Подмышечный нерв Лучевой нерв |  |
Срединный нерв
Локтевой нерв
1
Нервы
Рис. 47. Алгоритм восстановительного периода после повреждения плечевого сплетения.структивные операции. Уже на ранних стадиях лечения следует обращаться за помощью к специалистам. Ниже приведен алгоритм периода восстановления после повреждения плечевого сплетения (с последовательными двунаправленными дискриминационными тестами) (рис. 47).
> >Повреждение спинного мозга — день первыйНа месте несчастного случая. О повреждении спинного мозга следует подумать при всех несчастных случаях, когда природа повреждающей силы не известна, а пострадавший находится в бессознательном состоянии, и, вообще, в случае любой серьезной травмы, связанной с несчастным случаем. Тяжелое состояние пострадавшего вовсе не означает, что его нельзя пошевелить, все равно его телу надо придать более менее нормальное положение (защита дыхательных путей от обструкции всегда остается приоритетной задачей), однако все перемещения тела пострадавшего должны быть тщательно спланированы. Удерживая голову пострадавшего в нейтральном положении, его тело следует расположить в полупронированной позиции (но не в боковой!). Надо иммобилизовать шею пациента с помощью мягкого, но фиксирующего «воротника» и мешочков с песком, которые укладывают по обе стороны шеи (как только представится такая возможность). Положение головы при транспортировке должно постоянно контролироваться помощником с помощью осторожного вытяжения.
Рентгенологическое обследование. Не следует полагаться на передвижной (на автомобиле) рентгеновский аппарат. При первой же возможности пострадавшего нужно доставить в хорошее рентгенологическое отделение, тщательно наблюдая за всеми перемещениями его тела и за тем, как будут вынимать из-под его шеи мешочки с песком и снимать воротник-голово держатель. Снимки в боковой проекции представляются самыми информативными (не пользуйтесь рентгенограммами, на которых виден не весь шейный отдел позвоночника). Смещение одного из позвонков кпереди более чем на У2 диаметра тела позвонка заставляет думать о вывихах в фасеточных сочленениях позвонка с одной стороны. Большие смещения в шейных позвонках указывают на двусторонние (нестабильные) фасеточные вывихи. Если, по данным снимка, костные повреждения минимальны, то обратите внимание, нет ли паравертебральной гематомы, о чем судят по появлению мягкотканевой тени.
Если есть соответствующие показания, можно сделать рентгенограммы и в других проекциях: в переднезадней, с открытым ртом, при этом виден зубовидный отросток II шейного позвонка; томографию в боковом положении производят для лучшего выявления шейно-грудного соединениях в проекции «положение пловца» [пострадавший лежит лицом вверх, одна рука его находится на голове, а противоположное плечо опущено (это обеспечивает такое прохождение рентгеновских лучей, которое позволяет сделать снимок позвоночника от шейного его отдела до II грудного позвонка включительно)], наконец, в косой проекции под углом 22 Ч2 0 для выявления фасеточных суставов позвоночника. У тяжело пострадавших более реально сделать снимки в положении больного на спине в косой (45 °) проекции. Поражения грудного, поясничного и крестцового отделов позвоночника обычно бывают видны на передне-задних и боковых снимках.
Дыхательная недостаточность. Повторно следует определять жизненную емкость легких у пострадавшего. Если она менее 500— 600 мл, то вполне вероятно, что понадобятся интубация и искусственная вентиляция легких. Необходимо постоянно следить за показателями газов артериальной крови. Так как интубация может вызвать рефлекторную вагусную брадикардию, то перед этой процедурой или перед отсасыванием жидкости из дыхательных путей пострадавшему необходимо ввести внутривенно 0,3—0,6 мг атропина.
Поддержание водного баланса организма. Следует предположить, что на участке тела ниже поражения должна развиться гипотензия (так как происходит симпатическая блокада — обрыв симпатической иннервации). Но при этом дело вовсе не в гиповолемии, поэтому такого пострадавшего опасно нагружать большими количествами переливаемой жидкости. В течение 48 ч, пока имеет место илеус, жидкости следует вводить парентерально (внутривенно), не перорально. Если вздутие кишечника вызывает затруднение дыхания, введите назогастральный зонд.
Забота о состоянии кожи пострадавшего. Поворачивать пострадавшего следует каждые 2 ч, меняя положение его тела — на спине, на левом боку, на правом боку. С помощью специальной кровати Stoke Mandeville это сделать легко — она снабжена электронным управлением. Следует использовать специальные подушечки-прокладки, помещая их между ногами и под поясницу.
Лечение стероидными гормонами. Хорошо зарекомендовали себя в качестве лечебного средства в подобной ситуации глюкокортико-иды, например метилпреднизолон из расчета 30 мг/кг внутривенно немедленно (во всяком случае их введение следует начать в первые
8 ч после травмы) с переходом на капельное вливание (внутривенная инфузия) из расчета 5,4 мг/кг в час в течение 23 ч [1].
Антикоагулянты. Гепарин по 5000 ЕД подкожно каждые 8 ч. Лечение варфарином начинают позже.
Наблюдение за состоянием мочевого пузыря. Введите в мочевой пузырь силиконовый катетер с 5-миллиметровым баллоном (катетер номер 12G) не дожидаясь, пока объем накопившейся в мочевом пузыре мочи превысит 500 мл (перерастягивание детрузора может отсрочить восстановление нормальной автоматической его функции), с. 892.
> Как можно раньше и достаточно квалифицированно организуйте транспортировку пострадавшего в специальное отделение, где находятся больные с поражениями спинного мозга. В случае поражения шейного отдела позвоночника обычно возникнет необходимость в скелетном вытяжении. При этом следует отдать предпочтение пружинно-грузовым приспособлениям для черепа Gardner—Wells, нежели приспособлениям Crutchfield, для применения которых необходимы разрезы кожи.
Повреждение спинного мозга — функциональная анатомияНаиболее тесиое соприкосновение между спииным мозгом и спинномозговым каналом наблюдается в грудном его отделе, который к тому же имеет довольно скудное кровоснабжение. Эти два факта объясняют, почему поражения спинного мозга в грудном отделе бывают обычно большими (более «полными»), нежели в шейном и поясничном его отделах* Ишемические повреждения спинного мозга нередко распространяются ниже уровня механического повреждения спинного мозга. В отношении сегмента спинного мозга, который подвергся повреждению, и соответствия его определенному позвонку — с. 748.
Спинальный (спинномозговой) шок. При этом происходят полная анестезия и вялый паралич мышц, распространяющиеся соответственно иннервации, исходящей ото всех сегментов, расположенных ниже уровня поражения. Сухожильные рефлексы отсутствуют, отмечается задержка мочи. Затем наступает стадия «реорганизации»: происходит рефлекторное опорожнение мочевого пузыря и прямой кишки, начинают функционировать потовые железы. Несколько позже становятся возможными сгибательные движения в тазобедренном и коленном суставах под влиянием тех или иных стимулов (преимущественно холода), причем зачастую это происходит одновременно с опорожнением мочевого пузыря и прямой кишки (рефлекс Геда—Риддоха). Ноги пострадавшего постоянно находятся в вытянутом положении с тыльным сгибанием в голеностопных суставах (спастическая параплегия в сгибании). По истечении нескольких месяцев восстанавливаются сухожильные рефлексы, а под влиянием проприоцептивных стимулов возникает «mass exension» (вытяжение всей массы тела).
Сегментарное повреждение — ориентиры в отношении функций.С4 — пострадавший может пользоваться стулом с электрическим управлением и с поддержкой для подбородка; может управлять компьютером, снабженным ротовым «манипулятором», может использовать систему контроля «Possum» за окружающей средой — включать свет, открывать двери.
С5 — с помощью специальных приспособлений больной может принимать пищу, умыть лицо, причесать волосы и способен одеть верхнюю часть тела. Он может, толкая колеса передвижного кресла, передвигаться по квартире, если на руки надеты специальные «толкающие» перчатки, а на колесах кресла-каталки есть специальные обручи. Фирма NHS поможет приобрести электрифицированную кресло-каталку (но только для использования внутри дома). Больной, однако, не может переходить с кресла-каталки в туалет.
С6 — больной нуждается в ременных (лейкопластырных) поддерживающих повязках, которые бы помогали ему осуществлять питание и умывание. Он одевает верхнюю половину туловища, участвует в одевании и нижней половины тела, может пользоваться креслом-каталкой с ручным управлением.
С7— больной может перемещаться по квартире, одеваться, самостоятельно есть.
С — больной ведет независимую от других жизнь в кресле-катал-ке.
Специалист по трудотерапии является ключевой фигурой в повышении уровня умений больного, делающих его жизнь относительно независимой. Врач должен посетить дом больного, чтобы оценить возможность использования в квартире кресла-каталки. Помощь такому больному должны оказывать и местные социальные службы. Врач по трудотерапии обычно приходит к больному в сопровождении представителя отделения патологии спинного мозга, патронажной сестры или представителя социальных служб. Он может составить план реабилитации больного совместно с местными работниками социальной службы и методистом по лечебной физкультуре так, чтобы надежды больного и его семьи оправдались наилучшим образом. Наконец, он (врач по трудотерапии) организует индивидуальный подход к больному по многим аспектам.
Основная проблема — недержание мочи и повышенная рефлекторная активность детрузора (после периода отсутствия сократимости во время спинального шока), что приводит к образованию остаточной мочи. Это в свою очередь предрасполагает к присоединению вторичной инфекции и мочеточниковому рефлюксу. Эти два обстоятельства и становятся главной причиной почечной недостаточности, хронического поражения почек и мочевых путей и смертности.
Методы дренирования мочевого пузыря. В первые недели после повреждения спинного мозга следует пользоваться или надлобковым катетером или периодически вводить уретральный катетер 12 или 14 FG Nelaton® (вводить катетер нужно в условиях строгой асептики). Мочу на посев следует посылать в лабораторию еженедельно, чтобы не допустить появления очагов инфекции (особенно опасно инфицирование Proteus, который способствует образованию камней в контаминированной щелочной моче). У некоторых больных удается опорожнять мочевой пузырь с помощью троакара, вводимого в надлобковой области (время опорожнения приблизительно 20 с). Вначале катетеризация мочевого пузыря необходима для дренирования остаточной мочи, но когда объем мочи становится менее 80 мл (по данным трех последовательных катетеризаций), данную процедуру следует прекратить. Однако если этого не происходит, особенно если к детрузору не возвращается способность к сокращению (в случае повреждения конского хвоста), то больному может быть рекомендована периодическая самокатетеризация (например, с помощью серебряного катетера у женщин). Но это возможно лишь в том случае, если пациент уже может сидеть. Если возникает рефлекторное опорожнение мочевого пузыря, то можно применить про-пантелин по 15—30 мг через каждые 8—12 ч внутрь за 1 ч до еды — это уменьшает активность детрузора и избавляет больного от необходимости постоянно носить дренажные приспособления. Пожилым пациентам может понадобиться введение силиконового катетера со сменой его каждые 6 нед. Для предотвращения образования камней целесообразны еженедельные промывания мочевого пузыря (например, с помощью Suby-G®). Цель таких промываний — добиться диуреза, превышающего 3 л в день. Для того чтобы в мочевом пузыре накапливалось достаточно большое количество мочи (примерно 300 мл), целесообразно использовать зажимы на катетер. При «несокра-щающемся мочевом пузыре» следует вспомнить об искусственных сфинктерах, имеющихся в продаже.
Осложнения. Инфекция мочевых путей: развитие ее можно предотвратить потреблением большого количества жидкости, что способствует эффективному опорожнению мочевого пузыря, и подкисле-нием мочи (например, каждые 6 ч принимают внутрь по 1 г аскорбиновой кислоты).
Диссинергия детрузорного сфинктера. Наружный уретральный сфинктер теряет способность расслабляться или активно сокращаться во время сокращения самого детрузора. При этом мочевой пузырь плохо
Оксфордский справочник для клиницистовопорожняется, возникает пузырно-мочеточниковый рефлюкс, что предрасполагает к развитию пиелонефрита, гидронефроза и почечной недостаточности. Целесообразно уже на самых ранних этапах лечения подобного больного исследовать содержание мочевины в крови, электролитов и креатинина, произвести внутривенную уро-графию для получения исходных данных.
Лечение. Эндоскопическое рассечение наружного сфинктера уретры.
Вегетативная дизрефлексия. У лиц с повреждением спинного мозга выше выхода из него симпатической иннервации растяжение мочевого пузыря (например, в связи с обтурацией катетера) приводит к гиперактивности симпатической нервной системы ниже уровня поражения. Возникают соответственно вазоконстрикция и гипертензия, иногда приводящие к инсульту. У больного отмечаются пульсирующая головная боль, кожа выше участка поражения спинного мозга покрывается красными пятнами. Так как происходит стимуляция каротидных барорецепторов, возникает рефлекторная вагальная брадикардия, но стимулы, которые обычно вызывают компенсаторную вазодилатацию с последующей нормотонией, не могут пройти по спинному мозгу вниз. К другим факторам, которые могут вызвать аналогичный эффект, относятся инфекция мочевых путей, почечнокаменная болезнь, родовой акт и эякуляция.
Лечение. Прежде всего устраните причину; дайте сублингвально нифедипин (10 мг, больной должен раскусить капсулу) и нитроглицерин (0,5 мг). Внутривенно в виде болюса введите 5—10 мг фентол-амина, что является альтернативой нифедипину. Сфинктеротомия может предотвратить подобные гипертонические кризы.
Повреждение спинного мозга — физиотерапия и выхаживание больного> Для предупреждения пролежней больного следует переворачивать каждые 2 ч (с. 888).
Грудная клетка. Уже на ранних стадиях лечения больному показана регулярная физиотерапия (лечебная физкультура) с ежедневными упражнениями для выработки эффективного кашля и дыхания, что предупреждает задержку мокроты и соответственно пневмонию, ко* торая охотно развивается после частичного паралича диафрагмы (например, при смещении С1П IV). Если же поражение спинного мозга локализуется выше X грудного сегмента, больной не может эффективно откашливаться.
Как правильно поднимать больного (при перемещении). Один из помощников обеими руками поддерживает голову больного, подведя под шею руки таким образом, чтобы голова оказалась на руках. Три других помощника, поднимающих больного, стоят с одной стороны от пациента и все одновременно подводят под него руки, начиная с верхней части туловища. При укладывании больного на новое место вся процедура выполняется в обратном порядке.
Перекатывание больного в постели. Три человека становятся по одну сторону от больного. Обе руки человека, стоящего у головы, помещаются над рукой пациента, расположенной с противоположной стороны. Человек, стоящий в середине, одну свою руку помещает под ноги больного, а другая его рука держится за гребень подвздошной кости. Третий помощник поддерживает голени. Затем больного осторожно перекатывают в латеральном направлении (от себя) на новое место, где для поясничного изгиба подготовлена поддерживающая подушка, что придает стабильность положению тела больного.
Расположение тела лежащего больного. Суставы должны быть расположены таким образом, чтобы движения в них могли совершаться в полном объеме. Следует избегать сверхразгибания в коленных суставах. Стопы следует удерживать в положении сгибания под углом в 90 0 с помощью подушки, которая кладется между подошвами и изножьем кровати. Избегайте перерастяжения мягких тканей — это может повести к деформациям.
Кишечник. Уже начиная со 2-го дня после повреждения спинного мозга следует проводить осторожную мануальную эвакуацию кала из прямой кишки, пользуясь большим количеством любриканта. Может оказаться полезной газоотводная трубка для уменьшения степени вздутия, когда состояние непроходимости кишечника, возникающее во время спинального шока, уже пройдет.
Кресла-каталки. В кресле-каталке больной должен сидеть прямо; ступни на подставке для ног должны быть размещены таким образом, чтобы бедра пациента находились на мягком сиденье кресла-каталки и не было давления на крестец. Жизненно важно следить, чтобы не сдавливались крестец и седалищная область. Кресло-каталка позволяет некоторым больным с параплегией независимо передвигаться по квартире. Конечно, кресло-каталка для больного должно быть подобрано опытным специалистом с учетом индивидуальных особенностей пациента.
Больной пытается стоять и ходить. С помощью «наклонного стола» или «рамы для стояния» с креплениями из лейкопластыря больной с тетраплегией может добиться того, что его тело займет вертикальное положение. Если уровень поражения спинного мозга — область Ln—LIV, специальные циркулеподобные приспособления, укрепляемые ниже колен больного, и костыли помогут ему ходить и садиться в желаемом месте. Если же поражение локализуется на уровне Tj ш, то больной, по-видимому, сможет передвигаться по принципу «качелей». Костыли при этом ставятся немного впереди ступней; опираясь на них, больной наклоняет туловище вперед и переносит нагрузку на плечи, толчком приподнимая сразу обе ноги и отбрасывая их вперед.
Спорт. Больным с параплегией могут быть предложены такие спортивные игры, как стрельба из лука, метание дротика, снукер (вид бильярда), настольный теннис и плавание.
Личностные качества. Личностные качества ухаживающего за больным персонала, методиста по лечебной физкультуре и самого больного так же важны, как и тяжесть анатомического поражения. Естественно, больные подвержены значительным колебаниям настроения (от эйфории к отчаянию) по мере того, как они привыкают к своему заболеванию (к своим потерям) и к новому образу жизни.
Укусы животных, насекомых и попадание инородных телУкусы животных (включая укусы человека). Укусы всех животных считаются загрязненными. Прежде всего место укуса следует тщательно промыть водой с мылом, а при необходимости надо провести хирургическую обработку раны.
> Если нет крайней косметической необходимости, рану от укуса лучше не зашивать. Если укус животного не является незначительным, тривиальным, то пострадавшему следует дать антибиотики, воздействующие также и на анаэробную микрофлору, например ко-амоксиклав по 1 таблетке через 8 ч внутрь (илн клиндамицин по 300 мг через 6 ч внутрь, если пострадавший страдает аллергией к пенициллиновым препаратам, но в этом случае будьте бдительны в отношении псевдомембранозного колита). Проведите профилактику столбняка и подумайте о профилактике бешенства, если инцидент произошел не в Великобритании. (В отношении профилактики бешенства посоветуйтесь с работниками Центральной лаборатории общественного здоровья.)
Укусы змей. В Британии обитает одна единственная ядовитая змея — гадюка, но укус ее очень редко бывает смертельным. Если возможно, постарайтесь определить вид змеи и без промедления направьте пострадавшего в лечебное учреждение. При необходимости боритесь с шоком, определите время свертывания крови, так как змеиный яд является антикоагулянтом, следите за функцией почек, нет ли у пострадавшего признаков*паралича дыхания, не развивается ли некроз тканей (в области укуса). Целесообразно найти специфическое противоядие.
> Наложение жгута на укушенную конечность, надрезы в области укуса, отсасывание яда из ранки (после укуса змеи) существенно не влияют на распространение яда по организму и сами по себе далеко не безопасны [1].
Укусы насекомых и ужаления. Постарайтесь удалить из ранки жало пчелы с помощью ножичка (а не с помощью пинцета, который, напротив, вдавливает в ранку железку с ядом). На место укуса следует положить лед илн ватку, смоченную лосьоном с окнсью цннка (каламин) — это успокаивает кожный зуд. Если припухлость и кожный зуд резко выражены, внутрь можно дать антигистаминные препараты.
О лечении анафнлаксни — с. 408.
Инородные тела в мягких тканях (например, дробинки от духового ружья). Удалить их зачастую оказывается очень трудно. Сначала сделайте рентгеновский снимок в двух проекциях, чтобы точно определить местоположение дроби, а в участок манипуляции осторожно введите местный анестетик, но так, чтобы вы смогли тем не менее пальпировать удаляемое инородное тело. Если вам не удается легко удалить дробинку, то лучше оставьте ее на месте, а не рискуй-
те травмировать ткани в поисках инородного тела, дайте пострадавшему антибиотики.
У Всегда делайте рентгеновский снимок, если в ране может оказаться стекло.
Нуждается ли пострадавший в рентгенологическом обследовании?В наше время все возрастающего сутяжничества существует распространенное мнение, что доктора должны всегда направлять пострадавшего на рентгенологическое исследование, даже при малейших травмах. Мнения этого, кажется, невозможно избежать, в противном случае такого доктора считают плохим, не взирая на то, что он не делает рентгенограммы из самых благородных соображений — не хочет попусту облучать пострадавшего или вводить его в ненужную затрату. Одиако врач должен помнить, что соответствующая помощь у него всегда под рукой.
Это нзданне Royal College of Radiologists, the Head Injury Working Party и the Walton Hospital «Основные показания для проведения рентгенологических исследований» («Guidelines for Y-ray referral») [1]. Вот некоторые советы из этой публикации.
> Если врач принял решение не производить рентгенологического исследования, то с медико-юридической точки зрения вполне разумно записать в карте пострадавшего причины, побудившие врача не производить этого исследования.
Некоторые состояния, при которых требуется или не требуется рентгенологическое обследование. Подвертывание стопы в голеностопном суставе: рентгенологическое исследование показано в тех случаях, когда пострадавший не может идти, однако оно не показано, когда он наступает на ногу и может ходить, а болезненность при пальпации и припухлость распространяются лишь над областью поврежденной связки (или их вообще нет).
Раздавливающее повреждение концевой фаланги пальца: рентгенологическое исследование не показано при локализованном закрытом повреждении, при условии безболезненных движений в дистальном межфаланговом суставе.
Повреждения головы: рентгенологическое исследование не показано при небольших повреждениях скальпа (кожи черепа), если:
• нет потери сознания или памяти (амнезии);
• нет патологических неврологических симптомов и признаков;
• нет ринореи или отореи цереброспинальной жидкостью;
• нет затруднений в оценке состояния пострадавшего (если дело не касается детей, лиц преклонного возраста, больных эпилепсией нли лиц, находящихся в состоянии интоксикации).
Возможные повреждения шеи при незначительных повреждениях головы: рентгенологическое исследование не показано, если пострадавший находится в полном сознании или у него нет симптомов или признаков повреждения шеи.
Повреждения носа: рентгенологическое исследование не показано в отделении неотложной помощи при простом повреждении носа.
Повреждение ребра: при этом показана рентгенограмма грудной клетки в переднезадней проекции; при неосложненной тупой травме грудной клеткн снимкн ребер не обязательны.
Боли в поясничном отделе позвоночника: рентгенологическое исследование не показано при отсутствии травмы или неврологических симптомов, свидетельствующих о поражении этого отдела позвоночника, а также при отсутствии другой серьезной патологии.
Боли в животе: необходимость в обзорном снимке брюшной полости возникает редко. Целесообразно сделать снимок грудной клеткн больного, находящегося в вертикальном положении, при подозрении на гастроинтестинальную перфорацию и снимок брюшной полости (также в вертикальном положении больного) прн подозрении на заворот кишечника или гастроинтестинальную непроходимость.
Инородные тела: всегда следует сделать рентгеновский снимок, если инородным телом является стекло; обычно стекло является рентгеноконтрастным.
Заметьте: рентгенография поясничного отдела позвоночника сопряжена с получением больным немалой дозы рентгеновских лучен на гонады. При рентгенографии черепа и его лицевой части значительное облучение получают глаза.
Приведенные выше показания и противопоказания для рентгенологического обследования пострадавшего или больного позволят пациентам сохранить время и деньги, не нанося ущерба его медицинскому обслуживанию [1].
Большая катастрофаКаждый стационар должен быть готов к принятию большого числа пострадавших. В лечебном учреждении должен быть разработан детальный план действий на случай крупномасштабных (Major Accident Plan) бедствий и, кроме того, все ответственные лица в стационаре должны иметь план индивидуальных действий в подобных ситуациях (Action Cards).
На месте происшествия. Определенный стационар должен обеспечить прибытие на место происшествия мобильной медицинской команды (например, хирург, анестезиолог, 2—4 медсестры); врачи, состоящие в местной добровольной «бригаде» Британской ассоциации по оказанию немедленной медицинской помощи («BASICS или GPs) и постоянно специализирующиеся по спасению лиц, оказавшихся в бедствии, также должны находиться на месте происшествия.
Безопасность. Безопасность как для себя, так и для пострадавшего (пострадавших) должна быть первым условием предстоящей работы. Оказывающий помощь должен быть хорошо виден всеми участниками спасения (на нем может быть одет люминесцирующий жакет с монограммой), а также защитная одежда (защитный шлем, водонепроницаемый плащ, сапоги, респиратор в случае химической опасности).
Сортировка пораженных. Это процесс распределения пораженных по группам в зависимости от срочности оказания медицинской помощи. Сортировка должна осуществляться динамично и проводиться на каждом этапе эвакуации. Следует пользоваться сортировочными бирками различного цвета и специально закодированными ленточками (тесемками) с пометками: НЕМЕДЛЕННО (красный цвет: например, обструкция дыхательных путей, гиповолемический шок); СРОЧНО (желтый цвет, например, множественный перелом трубчатых костей, распространенные ожоги), ВРЕМЯ ТЕРПИТ (зеленый, например, ходячие раненые).
Связь очень важна в подобной ситуации. Конечно, полиция должна присутствовать на всех участках зоны катастрофы. Каждая неотложная служба должна располагать своей машиной и специально назначенным дежурным по связи. Он обеспечивает связь между медицинским штатом из больницы и дежурным (по несчастным случаям) в поликлинике. Этот «дежурный врач» обычно является первым лицом в случае происшествия с наличием пострадавших. В обязанности дежурного врача входит оценка всего происшедшего и налаживание связи со специально предназначенным для помощи стационаром; он должен сообщить в этот стационар о числе и степени поражения пострадавших, от чего зависит адекватное снабжение всем необходимым для оказания помощи людям, а также смена уже уставшего медперсонала. Он должен устоять перед искушением самому оказывать помощь пострадавшим, поскольку это может скомпрометировать его важную роль.
Необходимое оборудование должно быть легко переносимым (в небольших ящичках или ранцах) и включать в себя все необходимое
Оксфордский справочник для клиницистов
для интубации и крикотиротомии: жидкости для внутривенного введения (коллоидные растворы); бинты и марлевые салфетки, дренажную трубку, вставляемую в грудную клетку (с клапанным устройством из подвижной резиновой мембраны), ампутационный «кит» (набор инструментов). Желательно, чтобы инструментарием были обеспечены два врача, действующих одновременно; лекарственные препараты: для аналгезии — морфин, для анестезии — кетамин из расчета 2 мг/кг внутривенно в течение более чем 60 с (доза 0,5 мг/кг является мощной аналгезирующей дозой, не оказывающей угнетающего действия на дыхательный центр); специфические антидоты, если существует угроза химического поражения; кардиальные реанимационные средства и, наконец, на всякий ургентный случай — GTN-ингалятор и ингалятор с сальбутамолом, шины для иммобилизации конечностей (надувные шины, конечно, компактны, но они не так уже крепки и не позволяют применить вытяжение); дефибриллятор (монитор; ± пульсовой оксиметр).
Эвакуация. Помните, что при оказании лечебной помощи на месте происшествия вопросы эвакуации могут оказаться и не на первом плане (например, пострадавший с напряженным пневмотораксом, помеченный красной биркой, после эвакуации воздуха из плевральной полости может подождать с эвакуацией и он должен быть по* мечен теперь уже желтой биркой), но те пострадавшие, состояние которых может ухудшиться из-за несвоевременной доставки в стационар, должны быть эвакуированы в первую очередь (например, пострадавшие с закрытой травмой головы, находящиеся в бессознательном состоянии; больные с инфарктом миокарда).
В стационаре должно быть объявлено «чрезвычайное положение». Основная масса пострадавших направляется в стационар, специально выделенный для оказания помощи по данному происшествию. Кроме того, определяют другие стационары, которые должны помогать основному в обслуживании избыточного потока пострадавших и где также должны быть организованы подвижные «команды» из медперсонала для того, чтобы не отвлекать от работы медицинский персонал основного госпиталя, выделенного для борьбы по ликвидации санитарных последствий несчастного случая. Организуется специальная «штабная комната», а медицинский координатор гарантирует явку медперсонала на место происшествия, назначает ответственного за сортировку пострадавших и наблюдает за наиболее рациональным использованием коек в стационаре и обеспечением операционных всем необходимым.
Утопление — довольно распространенная причина смерти. Мировая статистика называет цифру 140 000 человек в год, утопление стоит на втором месте в качестве причины смерти после автодорожных катастроф у лиц в возрасте от 1 года до 40 лет. Возраст 40 % погибших в результате утопления — менее 4 лет. Основную группу риска составляют мальчики младшего возраста. Среди жертв утопления основное место занимают взрослые лица, находившиеся в состоянии опьянения, или дети, остающиеся без присмотра взрослых во время игр у воды. Довольно часто дети ясельного возраста купаются вместе с чуть более старшими по возрасту братьями и сестрами, которые должны присматривать за ними. При этом мать младенца полагает, что если ребенок уже может сидеть, то он в состоянии и спасти себя от утопления в случае падения в воду. Среди представителей обеспеченной части населения, имеющих возможность владеть собственными водоемами, резкое возрастание волны утоплений происходит в летнее время. Взрослые могут быть заняты своими проблемами, а выглянув в сад, обнаруживают труп ребенка в собственном бассейне. Когда такого утопшего ребенка приносят в отделение неотложной помощи, то реанимационные мероприятия должны быть нацелены прежде всего на освобождение дыхательных путей от воды, ила и т.д., на восстановление дыхаиия и кровообращения. Прежде всего следует удалить рвотные массы из полости рта (рвота при этом случается очень часто).
• Если у пострадавшего отсутствует пульс — начинайте сердечно-легочную реанимацию.
• Если пострадавший находится в коматозном состоянии, необходимо интубировать трахею. При оценке степени комы пользуйтесь шкалой коматозных состояний Glasgow.
Если по этой шкале вы оцениваете степень комы менее 6 — прогноз неблагоприятный [1].
• Если у пострадавшего наблюдается цианоз — проводите вентиляцию легких 100 % кислородом.
• Ведите постоянное ЭКГ-наблюдение. Если вы регистрируете фибрилляцию желудочков — проводите дефибрилляцию. Для первого разряда дайте около 2 Дж/кг (это примерно 20 Дж ребенку
9 мес, 40 Дж — ребенку 4 лет, 60 Дж — ребенку 8 лет и 80 Дж — ребенку 12 лет) [2].
• Если температура тела ниже 35 °С, обеспечьте постоянный контроль за ректальной температурой и согревайте пострадавшего, поддерживая высокую температуру воздуха в помещении, где он находится. В целях противодействия возникающей в ответ на согревание вазодилатации могут понадобиться кардиотонические средства. Целесообразно измерить давление в левом предсердии — этими показателями можно руководствоваться при внутривенном введении жидкостей (слишком обильное их введение может вызвать повышение внутричерепного давления).
• Для уменьшения дилатации желудка следует ввести назогастраль-ный зонд.
• Как только наметится улучшение состояния пострадавшего, исследуйте в крови содержание мочевины, электролитов, газов в артериальной крови и гемоглобина.
Влияние асфиксии и перегрузки пресной водой [1]. Утопающий ребенок до последнего вздоха проглатывает большое количество воды. Это приводит к резкому расширению желудка, рвоте и усугублению аспирации, к повышению внутричерепного давления, отеку мозга, шоковому легкому, разбавлению крови, гемолизу и гипо-калиемии. В борьбе за жизнь ребенка часто назначают антибиотики и глюкокортикоиды, хотя доказательств их эффективности нет. Так как повышение внутричерепного давления (ВЧД) при этом связано со смертью клеток, то стероиды не снижают ВЧД (в отличие от повышенного ВЧД при объемных процессах в мозге).
Нырятельный рефлекс. У детей присутствует этот полезный адаптационный рефлекс (сохранившийся у человека с ранней филогенетической стадии развития), когда человеческая особь ведет водный образ жизни в жидкости околоплодного пузыря. Так как холодная вода резко воздействует на кожу лица, то рефлекторно пульс замедляется, кровь отливает от конечностей и мышц к жизненно важным органам — мозгу и почкам. Общее охлаждение приводит к замедлению метаболических процессов. Все это является физиологическим объяснением примечательных рассказов об оживлении утопших людей даже через значительное время (например, через 20 мин) после погружения в воду. Вот почему реанимационные мероприятия должны продолжаться в отношении практически мертвого ребенка-утоп-ленника по крайней мере в течение 40 мин, и только после этого врач может объявить родственникам, что ребенок мертв.
Утопление в морской воде. Ионы кальция и магния, содержащиеся в морской воде, быстро поступают в циркуляторное русло человека, аспирировавшего морскую воду, что приводит к остановке сердечной деятельности. Гемолиза в подобных случаях обычно не наступает.
1. М. Rogers, 1987, Textbook of Pediatric Intensive Care, Williams & Wilkins.
2. R Oakley, 1988, BMJ, ii, 817.
Огнестрельные ранения и проникающие поврежденияЧетыре основных правила. > Все огнестрельные ранения нужда-ются в хирургическом обследовании под общей анестезией для исключения повреждения более глубоких структур, для хирургической обработки раны и для возможного восстановления структурной целостности тканей.
> Даже при минимальном повреждении кожной поверхности может быть большое повреждение в глубине раны, что зависит от примененного оружия, механизма повреждения и скорости пули.
> Большинство жертв огнестрельных ранений — это молодые люди,
и, следовательно, они обладают значительными резервами здоровья. Поэтому наличие у таких раненых сердечно-легочной недостаточности свидетельствует о значительной тяжести поражения.
> Если пуля (осколок) находится в ране, не пытайтесь удалять ее до тех пор, пока пострадавший не окажется на операционном столе — есть опасность массивного кровотечения.
Точно определите и зарегистрируйте каждое повреждение. Помните, что при движении пули в тканях с небольшой скоростью за ней остается загрязненный пулевой ход, требующий тщательного обследования, иссечения и неспешного «закрытия» (зашивания). Применение оружия, придающего большую скорость пулям (снарядам), чревато очень большой деструкцией тканей в связи с возникновением ударной (шоковой) волны от пули (осколка снаряда). В таких случаях требуется обширная хирургическая обработка раны и «жалеть» больного не следует. О профилактике столбняка — с. 842.
Повреждения грудной клетки. При пенетрирующем ранении грудной клетки могут быть повреждены плевра, легкие, крупные кровеносные сосуды, сердце, средостение, диафрагма и органы брюшной полости. Чаще всего происходит гемопневмоторакс в результате повреждения легких и грудной клетки. В таких случаях в грудную клетку вводят «грудной» дренаж — 32F. При любом ухудшении состояния больного или остановке сердца требуется немедленно осуществить торакотомию. Ранение межреберных сосудов или сердца могут вызвать массивное кровотечение: если дренаж в грудную клетку установлен с самого начала лечения, то кровотечение может превышать 1500 мл, т.е. более 300 мл/ч, — в таких случаях необходима торакотомия.
«Подсасывающие» ранения грудной клетки должны быть сразу же «закрыты» с помощью наложения швов или пропитанных вазелином марлевых «подушечек».
> > Если имеет место клапанный (напряженный) пневмоторакс, сразу же произведите прокол грудной клетки иглой на стороне, где вы его подозреваете, — это нужно сделать до введения грудной дренажной трубки 32F и до рентгенологического исследования, так как малейшее промедление может окончиться смертью раненого.
Больным с затрудненным дыханием, вызванным болью, «болтающейся, как цеп» грудной клеткой (при переломах ребер и грудины) или повреждением диафрагмы, требуется интубация и искусст-
Оксфордский справочник для клиницистоввенная вентиляция легких. Если имеется какой-нибудь риск разрыва легких, бронха или самой стенки грудной клетки, в грудную клетку необходимо ввести дренаж.
Тампонада сердца. В 15 % случаев глубокие ранения грудной клетки затрагивают и сердце.
Диагноз. В диагностике помогают обнаружение триады Бека: повышающееся венозное давление, снижающееся артериальное давление и «спокойное, тихое сердце». Возникает также парадоксальный пульс. Заметьте: пульс на яремной вене может быть не видим, если имеет место гиповолемия. г > Пункция перикарда в таких случаях может спасти жизнь пострадавшего и установить диагноз (она также позволяет выиграть время перед выполнением большой операции (переднелатеральной торакотомии). Выполнение процедуры: сделайте прокол иглой 18F слева от мечевидного отростка, нацеливая иглу на левое плечо, но в то же время игла должна направляться и несколько вниз под углом 45 0 по отношению к горизонтали.
Всем пострадавшим необходимы:
• по крайней мере одна канюля с широким диаметром для внутривенного интенсивного замещения жидкости;
• исследование газов артериальной крови;
• рентгенография грудной клетки;
• ЭКГ-мониторинг;
• переливание не менее 6 единиц (пакетов, флаконов) крови;
• постоянное мониторирование основных жизненных функций;
• под рукой должно быть все необходимое для проведения срочных интубаций («ITU саге»), дренирования грудной клетки и торакотомии (что осуществляется, например, в случае ухудшения состояния раненого или остановки сердца).
Повреждения брюшной полости. Все пострадавшие с ранением в область живота, кроме самых поверхностных ранений, нуждаются в госпитализации и в хирургическом обследовании ранения, а не только в наблюдении. См. с. 880.
Ранения конечностей. При ранении конечностей могут быть повреждены сухожилия, сосуды, нервы, поэтому рану конечности следует обследовать при хорошем освещении, исследуя пульсацию артерий (наличие пульсации не исключает повреждения артерии), чувствительность и функцию потовых желез. При любом установленном повреждении требуется хирургическое восстановление целостности.
Кровотечение можно остановить прямым давлением. Жгут лучше не накладывать: он увеличивает степень ишемического повреждения, и вы, кроме того, можете забыть снять его.
«Я ударил молотком палец, доктор». Обычно это сопровождается образованием подногтевой гематомы, которая может быть опорожнена путем прокола ногтя иглой 19G с последующим выдавливанием крови через образовавшееся отверстие. При этом не следует применять силу: просто поставьте иглу вертикально на середину ногтя и слегка ее повращайте — острый конец иглы почти незаметно сделает вполне достаточное для выпускания крови отверстие в ногтевой пластинке.
«Я проглотил рыбью кость, и она застряла где-то в горле».
В таких случаях всегда внимательно осмотрите глотку и миндалины. Очень часто кость только царапает слизистую оболочку глотки. Если вы видите застрявшую в слизистой оболочке кость, организуйте хорошее освещение участка (медсестра держит светильник в руках, ухватите язык марлевой салфеткой и вытяните его наружу, чтобы он не мешал вам, а затем с помощью пинцета (или щипцов) удалите кость. Если вам не удается сделать это, обратитесь к врачу-отола-рингологу.
«Рыболовный крючок застрял в моем пальце». В таких случаях просто инфильтрируйте палец лидокаином и попытайтесь протолкнуть крючок вперед через мягкие ткани пальца при условии, что на его пути не встретятся важные анатомические структуры. Как только крючок появится на другой стороне пальца — отсеките его зацепки, а потом удалите весь крючок (уже без зацепок) тем путем, каким он вошел в палец.
«У меня выбили зуб!». Удалив из зубной лунки кровь и сам зуб (если он держится на «ниточках» мягких тканей), не промывайте рот водой, положите зуб в молоко (для транспортировки) или вставьте его в зубную лунку и придайте ему устойчивое положение либо придавив пальцем, либо прикусив его [1], после чего направьте пострадавшего к стоматологу для шинирования зуба.
Правила наложения гипса при переломах костей предплечья без смещения [2] (рис. 48).
• Удалите с пальцев пострадавшего все то, что может нарушить их кровообращение (например, кольца).
• Защитите себя и пострадавшего от попадания капель жидкого гипса пластиковыми фартуками.
• Отмерьте длину гипсовой повязки — от пястно-фаланговых суставов почти до локтевого сгиба так, чтобы и пальцы и локтевой сустав оставались подвижными.
• Отрежьте кусок пересыпанного гипсом бинта, длина которого в 5 раз превышает длину повязки, а затем уложите отрезанный бинт в 5 слоев (см. рис. 48, а). ^
Рис. 48. Правила наложения гипса при переломах костей предплечья.
 |
Вырежьте для большого пальца |
Место ДЛЯ локтя Гипсовый бинт, сложенный в 5 слоев
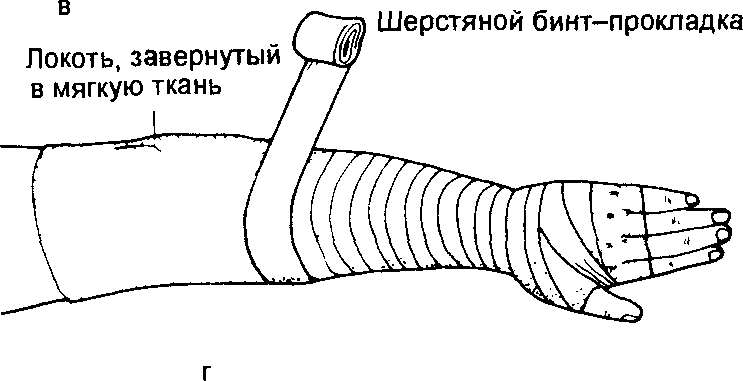 |
Локоть Гипсовый бинт |
Мягкая ткань |
|---|
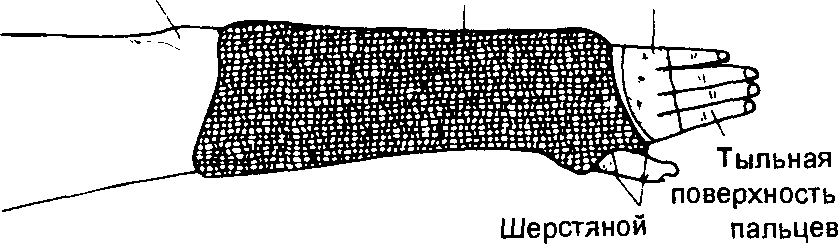 |
бинт-прокладка |
Манжета из мягкой ткани, Д завернутая на гипсовую повязку |
|---|
 |
Задняя, тыльная поверхность гипсовой повязки |
Заключительные туры обычной
 | Пальцы кисти свободно двигаются |
бинтовой повязки,
которая сглаживает неровности
• На одном из концов отрежьте угол так, чтобы он не мешал большому пальцу.
• Вырежьте клин и на другом конце гипсовой повязки, этот толстый, «клиновый» конец должен быть со стороны большого пальца — это облегчит движения в локтевом суставе (см. рис. 48, б).
• Оберните руку от пальцев до уровня намного выше локтевого сустава специальной мягкой тканью.
• Поверх этой ткани накатайте шерстяную мягкую прокладку (туры этой накатки должны перекрывать друг друга на 50 %, защищая кожу пострадавшего от твердого гипса (см. рис. 48, в).
• Теперь погрузите гипсовый бинт в тепловатую воду, а затем накладывайте его на руку, начиная с дорсальной ее поверхности. При этом надо следить, чтобы кончики ваших пальцев не оставляли на накладываемом гипсе ямок (см. рис. 48, г).
• Заверните край выступающей из-под гипса мягкой тканевой прокладки на верхний и нижний края (окончания) гипсовой повязки, что делает ее удобной, нетравмирующей (см. рис. 48, д).
• Сделайте заключительные туры гипсового бинта вокруг предплечья, чтобы гипсовая повязка получилась аккуратной, а конец его прикройте полоской влажного гипсового бинта (см. рис. 48, е).
• Гипс затвердевает через 4 мин — это происходит еще скорее, если использовалась теплая вода.
• В течение 1 сут рука должна находиться в подвешивающей повязке, а затем больному нужно время от времени совершать движения в плечевом суставе и в пальцах для профилактики тугопод-вижности.
Предостережения для пострадавшего. 1. Немедленно возвращайтесь в пункт неотложной помощи, если пальцы кисти посинели, опухли или вы не можете двигать ими. 2. Не допускайте соприкосновения воды с гипсовой повязкой. 3. Не поднимайте тяжелого груза пострадавшей рукой.
Как снять тугое кольцо с опухшего пальца. Намотайте какую-нибудь хлопчатобумажную тесьму вокруг пальца по направлению к кольцу. Когда тесьма достигнет кольца, проденьте ее под кольцо. Держите этот конец тесьмы и начинайте разматывать тесьму с другого конца — это приподнимет кольцо над проксимальным межфа-ланговым суставом. Если это не помогает, то следует попытаться распилить кольцо (пилкой, но не для меди и не для стали).
«Доктор, мой половой член ущемился в молнии брюк!» Наиболее элегантным разрешением этой проблемы является вырезание соединительного мостика движка в застежке-молнии с помощью специальных проволочных кусачек (рис. 49). Движок при этом падает, и все, что необходимо, — это новый движок к молнии (остерегайтесь: отлетающий с большой скоростью мостик застежки-молнии может быть опасен, поэтому куском бинта придерживайте его. Если под рукой нет проволочных кусачек и если пострадавший согласен, то вырежьте молнию из брюк у ее основания и открывайте ее с вырезанного конца. Однако если это новые брюки от хорошего портного, то можно воспользоваться методикой Roger Snook «Savile Row»: инфильтрируйте кожу полового члена 1 % раствором лидокаина (без добавления адреналина); проведите осторожные манипуляции с кожей (обычно — крайней плоти) вдоль края движка молнии, направленные на размыкание застежки (см. рис. 49).
 |
Рис. 49. Методика Roger Snook по освобоодению полового члена из застежки-молнии. |
1. J. Clarkson, 1988, Вг. J.A. & Е. Medicine 3, 6—7.
2. R. Snook, GP, 13/11/87, 45.
Глава 10. Некоторые необычные эпонимические синдромы> Конечно, страдать каким-либо заболеванием — это уже несчастье, но иметь редко встречающуюся болезнь — двойное несчастье: и дело не только в том, что больной будет ждать очень долгое время, пока ему, наконец, будет поставлен правильный диагноз, но даже если он уже поставлен, больной должен будет в течение всей жизни своего врача соперничать с ним за патологический интерес к нему как к больному.
Основные источники: The British Medical Journal; S. Magalini 1986 «Dictionary of Medical Syndromes», J.B. Lippincott, Philadelphia; the N.E.J. of Med; J. Lourie 1982 Medical Eponyms: Who was Caudee? Pitman.
lvemark синдром. Это сочетание врожденной асплении с дефектом межпредсердной перегородки по типу ostium primum (± атрезия клапанов легочного ствола или стеноз его устья).
Альпорта синдром. Это врожденная сенсорно-невральная глухота с рецидивирующим пиелонефритом, гематурией и почечной недостаточностью (вследствие гломерулонефрита). Этот синдром является причиной смерти мужчин в возрасте 20—30 лет. Продолжительность жизни у женщин обычно нормальная.
Альцгеймера деменция (ДА). Прежде этот термин употреблялся для обозначения пресенильного слабоумия (начинается, как правило, у лиц моложе 65 лет), однако в настоящее время полагают, что болезнь может начинаться в любом возрасте. Это самая частая причина деменции (с. 456). Заболеть могут лица в возрасте 40 лет или даже моложе. Примерно 70 % больных — женщины. Деменция Альцгеймера отличается от церебральной атрофии, наблюдающейся в старческом возрасте (паренхиматозная сенильная деменция), увеличенным числом сенильных бляшек и нейрофибриллярных клубков (сплетений), являющихся патолого анатомическими маркерами ДА. Медленное и упорное прогрессирование отличает ее от ступенчатых ухудшений при мультиинфарктной деменции. Для достоверного диагноза необходимы данные вскрытия. Для первой стадии ДА характерны потеря памяти и пространственная дезориентация. В следующей стадии (которая наступает через несколько лет) происходит распад личности (например, с увеличением агрессивности) и могут появиться очаговые нарушения, обусловленные поражением теменной доли мозга (дисфазия, апраксия, агнозия, акалькулия). Может возникнуть паркинсонизм. Больная, например, начинает ощупывать вещи ртом (гипероральность). В третьей стадии такая больная становится апатичной (или чрезмерно активной — акатизия), у нее снижается масса тела, она становится прикованной к постели, возникают тазовые расстройства — недержание мочи и кала. Довольно часто отмечаются судорожные припадки и спастичность мышц. Средняя продолжительность жизни от начала болезни около 7 лет.

Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Asperger синдром — аутистическая психопатия. Это вариант аутизма (с. 514), при котором ребенок, начиная с 2-летнего возраста, навязчиво повторяет одни и те же слова или занимается одним и тем же «делом». Он тяготеет к стереотипному поведению, изменение окружающей обстановки для него становится чудовищным стрессом. Но при этом отсутствуют две важные черты аутизма — аутистическая уединенность (ребенок не в состоянии отвечать на проявления тех или иных чувств со стороны родителей) и лингвистические трудности (бедность речи, неправильное употребление местоимений, неадекватное повторение слов). Прогноз более благоприятный, чем при аутизме.
Барде—Б и для синдром. Это сочетание дистрофии сетчатки, замедленного умственного развития, гипогонадизма, ожирения (± полидактилия) и сложной патологии почек (деформация чашечек — они либо вздуты, либо скошены под тупым углом, в них образуются дивертикулы или кисты, характерна фатальная дольчатость). Неврологические симптомы отсутствуют (парапарез), что отличает его от синдрома Лоренса—Муна—Бидля (который лучше называть синдромом Лоренса—Муна, с. 926). Соотношение заболевания у мужчин и женщин — 47:41. Наследуется предположительно по аутосом-но-рецессивному типу. Достаточно часто встречается в Ньюфаундленде (1:17 500 против 1:160 ООО в других регионах (J. Green, 1989, NEJM, 321, 1002).
Баттена синдром. При этом происходит патологическое накопление липофусцина в мозге. Признаки: потеря зрения, детское слабоумие, приступы судорог, атаксия, спастическая слабость, атетоз, дистония.
Тесты: обнаружение липопигментов в лимфоцитах и в моче.
Беккера синдром — это рецессивная, сцепленная с полом, мышечная дистрофия. От мышечной дистрофии Дюшенна отличается более медленным прогрессированием, более поздним началом и большим увеличением икроножных мышц в подростковом возрасте.
Beckwith—Wiedmann синдром. Синдром проявляется увеличением языка и почек, микроцефалией, гипогликемией и омфалоцеле, при вскармливании ребенка рано возникают затруднения.
Беннета перелом — карпометакарпальный переломовывих большого пальца. Лечение: вправление вывиха, наложение гипсовой повязки на большой палец (в разогнутом состоянии) на 4—6 нед.
Брике синдром («fat Гі11»-синдром). Это одна из форм ипохондрии (с. 440) или соматизации (развитие соматических нарушений психогенной природы). У такого больного должно быть по крайней мере 14 необъяснимых симптомов преимущественно со стороны внутренних органов. Надо полагать, что это скорее является одним из полюсов спектра соматических симптомов, а не качественным отклонением «от здорового психологического функционирования».
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Bruton сцепленная с полом а гамма глобули немия. Этот синдром поражает только мальчиков. Проявляется тяжело протекающими инфекциями и опуханием суставов. Пейеровы бляшки (на слизистой оболочке тонкой кишки), миндалины и аппендикс отсутствуют.
Buchanan синдром. При этом из основания сердца выходит один артериальный ствол, кровоснабжающий легочное и системное сосудистые русла. Аорта может быть разделена или не разделена. Цианоз отмечается с рождения. Возможна хирургическая коррекция.
Вернера синдром. Это наследственная болезнь, характеризующаяся преждевременным старением организма и проявляющаяся сахарным диабетом, катарактой и склеродермией — создается впечатление, что человек «меняет кожу».
Галеацци перелом. Это перелом стволовой части лучевой кости с подвывихом нижнего конца локтевой кости.
Ганзера синдром. Это «псев до деменция», при которой больной дает неправильные ответы на простые вопросы. Так, в одном случае на вопрос врача «Какого цвета стул, стоящий в углу?» больной ответил таким образом: «В каком углу? А что такое есть угол вообще? Я не вижу стула». Абсурдные ремарки больной «отпускает» лишь при ответах на вопросы. Как правило, имеет место дезориентация, интеллектуальная недостаточность встречается не всегда (поэтому и употребляют приставку «псевдо»). Как правило, отмечают истерию, галлюцинации и флюктуирующий уровень сознания. Часто в анамнезе есть указание на предшествующую травму головы.
Гентингтона хорея. Встречается с частотой 4—560 на 100 ООО населения региона. Заболевание проявляется хореическим гиперкинезом в сочетании с нарастающей деменцией. Наследуется по аутосомно-доминантному типу.
Генетическое консультирование имеет ограниченную ценность. Все более доступными становятся исследования ДНК с целью пренатальной диагностики и выявления еще непораженных носителей болезни. Заболевание часто начинается с изменения личности, человек становится апатичным, начинает пренебрежительно относиться к самому себе, в отдельных случаях развивается психоз. Позже присоединяются неуклюжесть движений, странная суетливость, по лицу проплывают какие-то гримасы (что может быть ошибочно принято за манерность), позже становятся очевидными гемихорея и ригидность. Память может быть относительно сохранена, познавательные способности резко снижены. На ЭЭГ — исчезновение или ослабление а-ритмов.
Гетчинсона триада. Это три признака врожденного сифилиса: глухота, интерстициальный диффузный кератит и зубы Гетчинсона.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Гирке синдром (гликогенез I типа). Это заболевание, наследуемое аутосомно-рецессивно, обусловлено дефицитом глюкозо-6-фосфата-зы. Характерны гипогликемия, появляющаяся в первый год жизни, гепатомегалия (спленомегалия не обнаруживается). У детей недостаточно увеличивается масса тела, отмечаются поясничный лордоз, ксантомы на коже в области суставов и ягодиц, склонность к кровоточивости.
Гиршпрунга болезнь. Это врожденное отсутствие нервных ганглиев в том или ином сегменте толстого кишечника. Опорожнение кишечника происходит редко, кал имеет вид узких полосок, могут развиться гастроинтестинальная обструкция и мегаколон. При этом каловые массы пальпируются в кишечных петлях через переднюю брюшную стенку, а при пальцевом исследовании в прямой кишке обнаруживаются лишь небольшие кусочки кала. Болеют чаще мужчины (3:1).
Осложнения: гастроинтестинальная перфорация, кровотечение, изъязвление. Диагноз может быть установлен с помощью бариевой клизмы или при введении сигмоидоскопа в аганглионарный участок толстой кишки и взятии биоптата. Лечение состоит в хирургическом удалении аганглионарного сегмента кишечника. Однако это не всегда приводит к быстрому выздоровлению.
Гоше синдром. Болеют, как правило, евреи группы ашкенази. Инфильтрация клетками Гоше приводит к патологическим переломам костей, гепатоспленомегалии и увеличению размеров живота. Отмечается пигментация кожи лица и ног. Заболевание наследуется аутосомно-рецессивно. Смерть часто наступает от пневмонии или кровоточивости. Если синдром Гоше развивается у младенцев, наблюдаются выраженные неврологические признаки: ригидность шеи, дисфагня, кататония, гиперрефлексия и замедленное умственное развитие.
Гунтера синдром (мукополисахаридоз II типа). Это нарушение, обусловленное дефицитом фермента идуронатсульфатазы. Болеют чаще мужчины (наследование рецессивное, связанное с полом, но за 33 % случаев заболевания ответственны новые мутации). Синдром проявляется глухотой, замедленным умственным развитием, карликовостью, хроническим поносом, тугоподвижностью суставов, помутнением роговицы н гепатоспленомегалией; лицо у больных имеет необычную форму. Диагноз устанавливается по результатам определения в сыворотке крови активности идуронатсульфатазы. Даже в своей выраженной форме этот синдром протекает легче, чем синдром Гурлер.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Гурлер синдром (мукополисахаридоз ІН). После нескольких месяцев нормального роста и развития ребенка его физическое и умственное состояние ухудшаются, возникает гидроцефалия, кожа утолщается, возникают расстройства зрения, гирсутизм, развивается «соха valga», в области лопаток появляются узелки. Заболевание обусловлено дефицитом a-L-идуронидазы, в результате чего блокируется расщепление дерм атинсу ль фата и гепарансульфата, что вызывает повышенную экскрецию мукополисахаридов с мочой, отложение их в хряще, периосте, сухожилиях, клапанах сердца, менингеальных оболочках и роговице. При рентгенографии костей черепа выявляются утолщение костей, отсутствие фронтальных синусов, деформация седла гипофиза. При исследовании костного мозга обнаруживаются тельца (метахроматические включения) в лимфоцитах и гистиоцитах. Смерть обычно наступает в возрасте до 10 лет.
Дабина—Джонсона синдром — это аутосомно-рецессивный дефект в секреции конъюгированного билирубина, что приводит к увеличению и болезненности печени при пальпации. В гепатоцитах обнаруживается меланиноподобный пигмент.
Даймонда—Блекфена синдром (незавершенный эритрогенез). Это врожденная недостаточность эритропоэза. Проявляется с первых дней жизни анемией, нарастающей бледностью. Лечение: кортикостероиды и пересадка костного мозга.
Денди—Уокера синдром. Это врожденная обструкция отверстий Лушки и Мажанди, что приводит к прогрессирующему увеличению размеров головы, застойным явлениям в венах скальпа, выбуханию родничков, расхождению швов между костями черепа, отеку соска зрительного нерва и брадикардии. Лечение: дренаж ЦСЖ в полость тела.
Ди Георге синдром. Аплазия вилочковой железы и гипоплазия па-ращитовидных желез обусловливают анемию, лимфопению и гипо-кальциемию.
Ди Гульельмо синдром. Это дисплазия эритроцитов неизвестного происхождения, сопровождающаяся эритроидной инфильтрацией печени, селезенки и других органов. Необходимо переливание крови.
Dresbach синдром. Проявляется гемолизом, обусловленным наследственным овалоцитозом. Характерны язвы на нижних конечностях и челюстно-лицевые аномалии. Наследование аутосомно-доминантное. Иногда целесообразна спленэктомия.
Дюшенна мышечная атрофия. Это патология одного гена (Хр21), что приводит к отсутствию жизненно важного мышечного белка («дистрофина»). Поражаются мальчики в возрасте 1—6 лет. У больного неуклюжая походка, и он ходит как бы вперевалку. Когда такой мальчик поднимается с пола, то он руками поднимает свои ноги (прием Gower).
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Дистальные мышцы тазового пояса поражаются позже и их селективная атрофия приводит к псевдогипертрофии икроножных мышц. Вследствие этого в более позднем возрасте (9—12 лет) ребенок бывает вынужден пользоваться креслом-каталкой; развивается выраженный сколиоз, больной часто страдает респираторными инфекциями. Цель лечения — заставить ребенка ходить, например, используя сложный ортоз колено — щиколотка — стопа. С помощью внутренней фиксации позвоночника (операция Luque) или иммобилизации позвоночника уменьшают проявления сколиоза. Преднизолон в дозе 0,75 мг/кг в сутки внутрь помогает увеличить мышечную силу и функцию, однако это не позволяет больному избавиться ни от кресла-каталки, ни от позвоночного корсета. [J. Mendell, 1989, NEJM, 320, 1592]. При этом заболевании прогрессирует гиповентиляция легких, что и служит причиной смерти почти в 70 % случаев. Жизненная емкость легких менее 700 мл свидетельствует о приближении смерти. Поддержание жизнедеятельности с помощью искусственной вентиляции вряд ли улучшает качество жизни [J. Heckmatt, 1987; BMJii, 1014]. У таких детей в крови повышена активность креатинфосфокиназы, поэтому у всех мальчиков, которые не начали ходить к 18-месячному возрасту, необходимо определить активность этого фермента в плазме крови для того, чтобы вовремя дать соответствующие генетические советы родителям ребенка (ген рецессивный, сцепленный с полом). В биоптате мышечной ткани видны патологические волокна, окруженные жировой и фиброзной тканью. Смертность: примерно 75 % больных умирают к 20 годам; 5 % доживают до 50-летнего возраста и более. Женщины являются лишь носителями заболевания, но у 80 % из них можно выявить биохимическую патологию. Все более доступным становится пренатальный скрининг с использованием генных исследований и биопсии ворсинок хориона (с. 276).
Кавасаки болезнь. Врач должен заподозрить этот диагноз в любом случае интоксикации у детей, если диагноз представляется неясным. При этом имеют место самокупирующаяся шейная лимфаде-нопатия (лимфатические узлы достигают в диаметре более 1,5 см), гипертермия, сухие губы, артралгия, артрит, увеит и понос. У ребенка сухие губы, «малиновый» язык и десквамированная кожа на кончиках пальцев. Могут наблюдаться также желтуха, менингизм, поражение сердца (аневризмы коронарных артерий) и васкулит по типу узелкового периартериита. Пациентом чаще всего оказывается девочка в возрасте от 2 мес до 9 лет. Полагают, что это необычная реакция больного на различные типы инфекций. В крови повышено содержание билирубина, трансаминаз, а2-глобулина, С-реактивного белка, число тромбоцитов, СОЭ. Лечение: инфузионно внутривенно в течение 3 ч гамма-глобулин из расчета 400 мг/кг в сутки (не менее 3—5 дней) — обычно это приводит к быстрому (диагностируемому) улучшению [М. Pasternack, NEJM, 1990, 323, 1196].
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Капгра синдром. При этом больной бывает убежден, что некий знакомый ему человек подменен двойником. Часто, но не всегда, это разновидность психоза. Синдром может возникнуть как следствие травмы головы или в результате церебральной атрофии. При этом иногда обнаруживаются морфологическая патология затылоч-но-височной области или опухоль гипофиза.
Карин и синдром — это утрата рогового слоя кожи, в результате чего ребенок становится похожим иа «детеныша аллигатора».
Картагенера синдром (Situa inversus) — это сочетание бронхоэк-тазов, патологического развития фронтальных синусов, декстрокардии (± situs viscerum inversus — расположение внутренних органов, противоположное нормальному относительно сагиттальной плоскости) и полипоза слизистой оболочки носа. При данном синдроме отмечаются одышка, кашель, повторные атаки воспаления среднего уха. На ЭКГ — инвертированные зубцы Р в I отведении. Прогноз — вполне благоприятный.
Клайнфелтера синдром (полисомия XXY или XXYY). Болезнь проявляется в подростковом возрасте психопатией, снижением либидо, скудным оволосением лица, гинекомастией, изменением яичек (они маленькие и твердые). Синдром может ассоциироваться со снижением уровня Т4, сахарным диабетом, бронхиальной астмой. Эффективны введение андрогенов и пластическая операция по поводу гинекомастии. Размах рук больного превосходит длину его тела на
10 см. На продолжительности жизни заболевание не сказывается.
Клерамбо эротомания. Больная, как правило, это одинокая женщина, которой кажется, что она является объектом любви некоего лица, стоящего гораздо выше нее по социальному положению. Она испытывает удовлетворение уже от того, что избрана им. Такая больная может принести много неприятностей и скомпрометировать указанное лицо, афишируя свои взгляды на его отношение к ней.
Клиппеля—Фейля синдром. Заболевание проявляется врожденным сращением двух или более шейных позвонков. Могут иметь место нистагм, глухота и другие неврологические нарушения. Возможны так называемые зеркальные движения (например, когда волевое движение одной рукой повторяется и другой). В отдельных случаях развивается прогрессирующая параплегия. Наследуется по аутосом-но-доминаитному или рецессивному типу.
Conradi—Huenermarm синдром. Проявляется седловидным носом с признаками гипоплазии, шишкообразиой выпуклостью в области лба, малым ростом, зернистыми эпифизами, а также атрофией зрительного нерва, катарактами, замедленным умственным развитием и сгибательными контрактурами. Все это является результатом тератогенного действия варфарина, принимавшегося беременной женщиной в I триместре беременности.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Cornelia de Lange синдром. Характеризуется карликовостью неизвестного генеза. Голова больного имеет ненормальную форму, брови срастаются на переносице. Другие признаки: гирсутизм, низко посаженные уши, широко расставленные зубы, обезьяноподобная одиночная пальмарная складка, низкий коэффициент интеллекта, судорожные припадки. Хромосомной патологии установить не удалось.
Корригена синдром. Это врожденная аортальная регургитация.
Котара синдром. Больной отрицает свое существование (нигилистический бред), или выражает уверенность, что его кишечник гниет и его нужно закопать в землю; больному кажется, что он представляет собой зловонный труп. Как правило, это сочетается с депрессией, особенно у лиц старше 60 лет, больных алкоголизмом, реже встречается у больных сифилисом и лиц с поражением теменной доли.
Крейтцфельдта—Якоба болезнь. Это трансмиссивное заболевание, приводящее к слабоумию; оно имеет довольно быстрое течение, часто сопровождается судорожными припадками и различными (часто резко выраженными) неврологическими знаками (симптомами), что связано с дегенерацией нейронов и пролиферацией аст-роцитов. Мозг при этом бывает испещрен маленькими полостями (так называемый «status spongiosus»). Полагают, что причиной болезни являются «медленный» вирус или иные трансмиссивные генетические частицы.
Криглера—Найяра синдром. Это наследственная болезнь, проявляющаяся в первые дни жизни ребенка резко выраженной желтухой вследствие недостаточности фермента глюкуронозилтрансферазы. Лечение — плазмаферез.
Ландузи—Дежерина мышечная дистрофия (миопатия плечелопаточно-лицевая). При этом наблюдается слабость мышц плечевого пояса, больному становится трудно причесываться гребнем, появляется это обычно в 12—14 лет. Больной испытывает также трудности при закрывании глаз, сосании, при попытке что-либо надуть или засвистеть; лопатки опущены, губы «надуты», а выражение лица — «отутюженное» (миопатическое лицо). Количество «взрослого» миоглобина уменьшено, а «фетального» миоглобина и ядер в сарколемме мышечных клеток увеличено. Наследуется, как правило, по аутосомно-доминантному типу.
Лебера наследственная атрофия зрительного нерва. Эта невропатия чаще поражает лиц мужского пола и характеризуется острой или подострой двусторонней потерей зрения с образованием центральной скотомы. Полагают, что в основе заболевания лежит «врожденная ошибка метаболизма» — нарушается детоксикация цианида.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Леша—Найхана синдром. Это нарушение метаболизма мочевой кислоты, которое проявляется уже в начале жизни (у мальчиков) — спазмом сгибателей туловища, клоническими движениями, атетозом, мышечной слабостью, гипотонией и судорожными припадками. Стопы сцеплены друг с другом, голова свисает набок и, наконец, ребенок начинает царапать себе лицо. Это наследственная болезнь, обусловленная дефицитом фермента гипоксантингуанинфос-форибозилтрансферазы. Возможности генной терапии находятся в стадии исследований (D. Weatherell, 1989, BMJ, і, 691]. Пренатальный диагноз — с. 276. Лечение аллопуринолом может предотвратить образование камней в почках, но не предотвращает агрессивного поведения с самоповреждением.
Лоренса—Муна—Бидля синдром (синдром Барде—Бидля, с. 912). Чаще всего больной — это мальчик с той или иной патологией зрения (нарушения начинаются с ночной слепоты, но прогрессируют до потери зрения). Больные страдают ожирением, полидактилией, парапарезом, пигментным ретинитом, косоглазием, катарактой, у них маленькие гениталии, скудный рост волос на теле, азооспермия, сниженный коэффициент интеллекта, аномалии почек («вздутие» чашечек», их кисты или дивертикулы, фетальная дольчатость почек и терминальная стадия почечной недостаточности — у 15%) [J. Harnett, 1989, NEJM 319, 516]. Наследуется по аутосомно-рецес-сивному типу.
Лютамбаше синдром. Это дефект межпредсердной перегородки с сужением левого атриовентрикулярного отверстия.
Мак-Ардла болезнь (гликогеноз V типа, миофосфорилазная недостаточность). Гликогеноз, обусловленный недостаточностью мышечной гликогенфосфорилазы. Наследуется по аутосомно-рецессив-ному типу. Проявляется тугоподвижностью мышц после физической нагрузки. В венозной крови, оттекающей от работающих мышц, понижено содержание лактата и пирувата. Может наблюдаться миоглобинурия. Лечение: избегать тяжелой физической нагрузки. Внутрь следует принимать глюкозу и фруктозу.
Мак-Кьюна—Олбрайта синдром. Болезнь проявляется множественной фиброзной остеодисплазией, гиперпигментацией кожных покровов, асимметрией лица и преждевременным половым созреванием (с. 258). На рентгенограмме черепа видно, что плотность костей основания черепа увеличена.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Martin—Bell синдром (синдром ломкой Х-хромосомы). Почти У5 всех случаев заторможенного умственного развития у мужчин обусловлена наличием гена на Х-хромосоме, а приблизительно У3 этих больных страдает полудоминантным синдромом ломкой Х-хромосомы. У больных низкий коэффициент интеллекта (20—70), яички больших размеров (у мальчиков препубертатного возраста объем более 3—4 мл по данным орхидометра Прадера), характерен большой лоб, большая и тяжелая нижняя челюсть, некоторая асимметрия лица, удлиненные уши; они крайне вспыльчивы. При данном синдроме отмечается констрикция в положении 27 на длинном плече Х-хромосомы. У 2/3 носителей этой хромосомы женского пола средний коэффициент интеллекта, а у У3 из них умственное развитие заторможено. Скрининг должен быть либо общим, либо охватывать категории детей из групп высокого риска (семьи с одним или более лицом мужского пола с замедленным умственным развитием; мужчины с замедленным умственным развитием и большими яичками, а также семьи, где есть больные с аутизмом или синдромом Прадера—Вилли). В настоящее время возможен пренатальный цитогенетический диагноз с использованием крови плода. Лечение: иногда может помочь фолиевая кислота.
[D. Jork Moore, 1992, BMJ, ii, 208; R. Hagerman, 1992, Fragile X-Syndrome, Johns Hopkins University Press; орхидометр Прадера, Kinderspital Lirich, Eleonorensi ftung, Universitates-Kinderklinik, Steinweisstraase 75, 8032, Zurich, Switzerland].
Меккелев дивертикул. Обнаруживается менее чем у 2 % населения. Располагается чаще на расстоянии 60 см от илеоцекальной заслонки, на переднемезентериальной поверхности подвздошной кишки; длина его может достигать 5 см. Дивертикул содержит в себе ткани желудка и поджелудочной железы и может быть причиной оккультных болей и кровотечений в желудочно-кишечном тракте (при таких кровотечениях стул бывает окрашен в кирпично-красный цвет). Диагноз устанавливается радиоизотопным сканированием.
Монтеджи перелом. Это перелом стволовой части локтевой кости с подвывихом головки лучевой кости. Лечение: открытая репозиция отломков и укрепление металлической пластинкой для того, чтобы отломки заняли правильное положение (при этом на 4—6 нед накладывают гипсовую повязку) и не нарушилась пронация. Полное сращение наступает примерно через 12 нед, и только после этого конечность может функционировать в полном объеме.
Моркио синдром (мукополисахаридоз IV). Это мукополисахари-доз, обусловленный дефектом кератинсульфата (который экскрети-руется с мочой), что и служит причиной карликовости, глухоты, мышечной слабости. У больного большой, грубо очерченный рот, широко поставленые зубы, «куриная» грудная клетка, недостаточность устья аорты (аортальная регургитация), однако умственное развитие в пределах нормы. Наследование — аутосомно-рецессив-ное.
Ниманна—Пика болезнь. После нескольких месяцев или лет нормального роста и развития ребенка его физическое и умственное состояние начинает резко ухудшаться. Конечности истончаются, развивается гепатоспленомегалия, что обусловлено патологическим метаболизмом сфингомиелина. На коже могут появиться коричневые пятна, а в области желтого пятна на сетчатке глаза — вишневокрасное пятно. Различают пять типов данного заболевания.
Нунан синдром. Синдром характеризуется различными врожденными аномалиями сердца (гипертрофическая кардиомиопатия, дефекты перегородок). У больного типичное лицо — птоз век, глаза скошены вниз, низко посаженные уши, морщинистая кожа в области шеи. Нарушения диагностируются почти в каждой системе организма; рост и интеллектуальный уровень ниже среднего, но незначительно. Синдром может носить семейный характер, поражаются лица обоих полов.
Отелло синдром (болезненная ревность). Обычно муж (но иногда и жена) пребывает в бредовой уверенности, что его супруга физически ему не верна. Больному кажется, что жена замышляет против него что-то нехорошее и умышленно делает его импотентом. Такой пациент может обратиться к частному детективу, чтобы тот выслеживал его жену, и осматривает ее нижнее белье с целью обнаружения следов сексуальной активности. Сиидром этот может быть как первичным, так и вторичным (алкоголизм, шизофрения, невроз или депрессия). Такие пациенты могут стать опасными для общества, (тяга к убийству). Лечение обычно затруднено и бывает необходима помощь опытных психиатров.
Патау синдром (трисомия 13—15, трисомия D). Синдром проявляется микроцефалией, отсутствием мозолистого тела, наличием лишь одного мозгового желудочка, поражениями сердца, поликистозными почками, незаращением неба и верхней губы. У больного маленькие глаза, на руках сгибательные контрактуры. Может быть полидактилия, ногти на пальцах очень узкие. Встречается с частотой I на 7500 новорожденных.
Пика деменция. Как правило, болезнь Пика проявляется позже, чем болезнь Альцгеймера. Типичные проявления болезни сходны с признаками, характерными для поражения лобной доли мозга. Это ослабление внутреннего самоконтроля (появляются грубая бестактность, тяга к воровству и необычным сексуальным похождениям). Приличное поведение в обществе заменяется глупой самодовольной эйфорией и жаргонной дисфазией. Все эти изменения личности происходят еще до того, как возникает ухудшение интеллектуального и неврологического статуса.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Помпе болезнь (гликогеноз VI типа). Дефицит лизосомальной а 1,4-глюкозидазы приводит к выраженной мышечной слабости и отсутствию в прибавке веса. Уже в первые недели жизни (или позже при некоторых формах этого заболевания) масса тела ребенка пере-стает увеличиваться. Возможны также замедление умственного развития и повторные респираторные инфекции. Гликоген накапливается в сердце, мышцах, ЦНС, печени, почках и в надпочечниках. Очень немногие дети выживают до ясельного возраста.
Потта перелом. Это перелом в области голеностопного сустава в сочетании с вывихом или подвывихом суставных поверхностей (с. 872).
Потта позвонок. Это бугорковые гранулемы (холодные абсцессы) в телах позвонков, вызывающие их коллапс и неврологическую симптоматику.
Прадера—Вилли синдром. Сразу после рождения у младенца отмечаются гипотония, эпилепсия, сонливость. Поражаются чаще блондины с голубыми глазами. Позже возникают гиперфагия, ожирение, малый рост, возможна гипергликемия, дети отстают в росте. На ЭЭГ регистрируется медленное нарастание спайков и волновой активности. Причина синдрома неизвестна.
Пьера Робена синдром. Это сочетание врожденной гипоплазии нижней челюсти с недоразвитием, и западением языка и расщеплением неба, вызывающее затруднения при глотании и дыхании. Возможны аномалии со стороны глаз. При кормлении ребенка нужно предотвращать соскальзывание языка назад, поэтому кормить младенца надо в положении лежа на животе, грудная клетка при этом должна опираться на подушку.
Рамзая Ханта синдром (Herpes zoster oticus). Это форма опоясывающего герпеса при поражении ганглия коленца. Проявляется резкой болью в ухе (обычно у лиц пожилого возраста), а затем параличом лицевого нерва. Герпетические высыпания появляются вокруг ушной раковины, глубоко в наружном слуховом проходе, на мягком небе и даже в тонзиллярных ямках. Могут быть также головокружения, глухота, которые восстанавливаются очень медленно; больной перестает воспринимать звуки высоких тонов. Боль обычно стихает через 48 ч.
Рейе синдром. Заболевание проявляется неукротимой рвотой, лихорадкой, гипотонией, помутнением сознания, переходящим в кому — все это на фоне острой печеночной недостаточности. Синдром имеет либо инфекционную природу, либо обусловлен приемом детьми ацетилсалициловой кислоты (аспирина). Медианный возраст начала заболевания 14 мес (несколько меньший возраст, чем у детей в США). При этом происходит жировое перерождение печени и почек. Может наблюдаться склонность к кровоточивости. Содержание в крови аммония и трансаминаз повышено. > Будьте бдительны в отношении гипогликемии.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Вторая стадия заболевания: ребенок отстает в речи, он может быть возбужденным или, напротив, ступорозным; положение тела нормальное, реакция на болевое раздражение может быть целенаправленной (или нецеленаправленной); зрачковая реакция на свет замедленная, рефлекс «глаз куклы» интактный. Очень важно распознать именно вторую стадию заболевания (или еще более тяжелое состояние), так как в этих случаях ребенка необходимо немедленно направить в стационар (в третичный центр), где возможно монито-рирование внутричерепного давления (например, с помощью суб-арахноидальных стержней — игл), а также внутриартериального давления [М. Rogers, 1997, Textbook of Pediatric Intensive Care, Williams and Vilkins, c. 642].
Лечебные мероприятия: ограничение потребления жидкости, определение содержания сахара в крови каждые 2 ч, введение витамина К в дозе 0,25 мг/кг медленно внутривенно (необходимо контролировать протромбиновое время); в отношении снижения внутричерепного давления — с. 336.
Смертность составляет примерно 50 %. Частота заболевания: 3— 7 детей на I млн детей моложе 16 лет, 93% — моложе 12 лет (в Великобритании). Назначение аспирина детям этой возрастной группы в настоящее время запрещено, за исключением детей с ювенильным артритом.
Рейтера синдром. Это инфекционно-аллергическая болезнь, проявляющаяся уретритом, конъюнктивитом и серонегативным артритом. Природа синдрома не установлена. Поражаются чаще мужчины в возрасте 20—40 лет, у которых после недавнего сексуального контакта (иногда вскоре после дизентерии) появляется воспаление коленных, голеностопных суставов или суставов стоп. Заболевание часто носит рецидивирующий характер и может стать хроническим. При массаже предстательной железы выделяется секрет, что свидетельствует о стерильном простатите. Другие проявления: болезненный увеит, коричневого цвета асептические абсцессы на подошвах и ладонях, «пробойниковые» язвы на слизистой оболочке рта, круговой баланит (под крайней плотью) и аортальная недостаточность (редко). При исследовании синовиальной жидкости обнаруживают нейтрофилы и клетки Рейтера. На рентгенограммах пораженных суставов виден периостит в местах прикрепления связок к костям, а при хроническом артрите — ревматоидноподобные изменения. Лечебные мероприятия: постельный режим, шинирование пораженных суставов и нестероидные противовоспалительные препараты (напроксен по 250 мг каждые 8 ч внутрь после еды). Выздоровление затягивается на несколько месяцев.
Ротора синдром. Это гипербилирубинемия вследствие недостаточной экскреции конъюгированного билирубина. В биоптате печени патологии не обнаруживают. Прогноз: благоприятный.
Russel—Siive карликовость. Заболевание проявляется гемигипер-
трофией при маленьком росте и преждевременном половом созревании. Ассоциации: опухоль Вильмса.
Сайма ампутация. Стопу при этом отсекают от дистального участка большеберцовой кости у самого голеностопного сустава.
Сиденгама хорея (пляска святого Витта). Заболевание возникает после острого ревматизма. Она характеризуется непроизвольными и бессмысленными подергиваниями конечностей; язык также может то быстро высовываться наружу, то прятаться в рот, как у ящерицы.
Смита перелом. Это перелом лучевой кости в дистальном ее отделе (он еще известен как «обратный» перелом Коллиса). При этом лучевой отломок смещается кпереди. Необходима репозиция отломков, предплечье нужно удерживать в состоянии полной супинации.
Стерджа—Вебера синдром. Заболевание проявляется локальными судорогами, обусловленными наличием капиллярной гемангио-мы по ходу тройничного нерва. Может возникать гемипарез. У больных низкий коэффициент интеллекта. Сначала капиллярная геман-гиома появляется на лице в виде розовых пятнышек, но по мере взросления больного они незаметно разрастаются в пурпурные пятна из-за прогрессирующей эктазии ненормального сосудистого сплетения в дерме, что затрудняет терапию. Тем не менее лечение детей всех возрастов с помощью особых гармонизированных цветных лазеров, работающих с пульсирующей лампой-вспышкой, было эффективным [О. Tan, 1989, NEJM, 320416].
Стилла болезнь (ювенильный ревматоидный артрит). В таких случаях речь чаще всего идет о девочке препубертатного возраста, у которой развивается моноартикулярный или полиартикулярный синовит с эрозиями хрящей, причем этому часто предшествуют повышение температуры тела, перикардит, иридоциклит, пневмонит, лимфаденопатия и спленомегалия. На болезнь Стилла приходится 10 % всех заболеваний хроническим ювенильным артритом. Она была выделена из этой более широкой группы заболеваний благодаря наличию ревматоидного фактора в крови. В юношеском возрасте встречаются также ювенильный анкилозирующий спондилит, псо-риатический артрит и артрит, обусловленный заболеванием кишечника (например, при неспецифическом язвенном колите). В крови обнаруживают лейкоцитоз, ускорение СОЭ, умеренно выраженную анемию. Лечение носит скорее поддерживающий, чем радикальный, характер. Умеренная физическая нагрузка в течение дня должна перемежаться с отдыхом. Если поражены тазобедренные суставы, занятия лечебной физкультурой (упражнения на разгибательные движения в этих суставах) препятствуют развитию контрактур.
Могут оказаться необходимыми шинирование, тракции и упраж-
нения с ношением мнимого груза. Утреннюю скованность в пораженных суставах можно уменьшать с помощью горячей ванны. Для уменьшения болевых ощущений назначают напроксен в дозе 5 мг/кг каждые 12 ч внутрь после еды. Можно применять аспирин, доводя его дозу до 80 мг/кг в сутки внутрь, что обеспечивает его концентрацию в крови менее 250 мг/л (следует помнить о токсическом действии препарата на печень и ЦНС). Если имеются выраженные системные поражения, то рекомендуют преднизолон из расчета 0,5 мг/кг в сутки внутрь. В случаях неремиттирующего деструктивного полиартрита могут быть назначены пеницилламин, препараты золота и гидроксихлорохин (плаквенил). Для сохранения функции сустава иногда бывает необходимо хирургическое вмешательство.
Тернера синдром (ХО). Это хромосомная болезнь женщин, обусловленная отсутствием в кариотипе одной Х-хромосомы. Больные отличаются малым ростом (менее 130 см), что иногда является единственным признаком патологии. У них также могут быть чрезмерно выгнутые ногти, широкий «несущий» угол (cubitus valgus), широко расставленные соски молочных желез, широкая грудная клетка, птоз, нистагм, морщинистая кожа на шее, коарктация аорты и другие врожденные дефекты левой половины сердца, лимфатический отек ног. Гонады рудиментарны или отсутствуют Может иметь место генетическая мозаичность (ХО, XX). Для коррекции роста назначают соматотропин (человеческий гормон роста) в дозе 1 ед/кг в неделю подкожно (данный гормон не следует применять, если эпифизы костей уже срослись с диафизами).
Тея—Сакса болезнь. Это ганглиозидоз, наследуемый по аутосом-но-рецессивному типу. Болеют евреи группы ашкенази с частотой 1:4000 новорожденных. Заболевание обусловлено поражением серого вещества мозга. При этом в крови уменьшена активность лизосо-мальной гексозаминидазы А. Низкая активность фермента выявлена также и у носителей этого гена. Ребенок нормально развивается до 6-месячного возраста. Затем его развитие замедляется, появляются фотофобия, миоклонические судорожные припадки, гиперакузия и повышенная раздражительность. При офтальмоскопии в области желтого пятна обнаруживается вишнево-красная точка. Смерть обычно наступает примерно к 3—5 годам жизни. Пренатальная диагностика осуществляется с помощью амниоцентеза.
То л осы—Ханта синдром. Поражение локализуется в верхней орбитальной фиссуре (или кавернозном синусе) и вызывает потерю зрения на один глаз и нарушение ощущений в области, иннервируемой первой ветвью тройничного нерва — очень удобная ситуация для проведения операции по поводу катаракты, которая отчасти может быть вызвана воздействием местноанестезирующих средств и длинной иглы.
Treacher—Collins синдром. Заболевание характеризуется следующими признаками: у пациента неровные нижние веки, косые разрезы глаз, уплощенные скуловые кости, скуловая дуга отсутствует (или отмечается ее гипоплазия). Если же, помимо этих признаков, у больного наблюдаются дефекты нижней челюсти, деформация ушных раковин и глухота, то речь идет о синдроме Франческетти.
Фалло тетрада. Это врожденный порок сердца: сочетание — стеноз устья легочного ствола, смещение аорты вправо (аорта как бы сидит верхом на межжелудочковой перегородке), дефект межжелудочковой перегородки, гипертрофия правого желудочка. Клинические проявления: цианоз вследствие закрытия артериального протока, одышка, короткие приступы потери сознания, изменения пальцев в форме барабанных палочек; во время игр ребенок приседает на корточки. Сердечная недостаточность развивается редко. Диагностические признаки: систолическое дрожание, отсутствие легочного компонента II тона, грубый систолический шум у левого края грудины на основании сердца; в крови повышен уровень гемоглобина; на рентгенограмме грудной клетки контуры сердца имеют форму «деревянного башмака», правый желудочек увеличен.
Фанкони анемия. При этом происходит значительная ломка и рекомбинация хромосом, что приводит к развитию анемии и тромбо-цитопении (в типичных случаях в возрасте 4—6 лет). Довольно часто наблюдается аномалия развития костной системы (40 %) (например, недоразвитие лучевой или I пястной кости) или патологическая пигментация кожи (5! %). Применение тестостерона обеспечивает временное улучшение.
Ханта синдром. Обусловлен недостаточностью пиридоксина. Проявляется неустранимыми судорожными припадками новорожденных, что при отсутствии лечения приводит к смерти. Лечение: пиридок-син 50 мг внутривенно под контролем ЭЭГ.
Хартнупа болезнь. Это врожденная болезнь, обусловленная нарушением метаболизма триптофана, провоцируемая светом. Кожа толстая и шелушащаяся, участки кожи, подвергающиеся световому облучению, гиперпигментированы. Могут наблюдаться нистагм, атаксия, гиперрефлексия. Лечение: никотинамид и витамины группы В. Наследование аутосомно-рецессивное.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Хенда—Ш юл л ера—Крисчена синдром. Это деструктивно-инфиль-тративное заболевание, при котором в костях, в печени, в коже и в селезенке образуются некротические (литические) агрегаты, состоящие из эозинофилов, плазматических клеток и вакуолизированных гистиоцитов. Заболевание можно выявить при сканировании костей с меченым технецием-99. Синдром этот является частью генерализованного заболевания, известного как гистиоцитоз X (в который включают также и болезнь Леттерера—Сиве) и эозинофильная гранулема костей. Болеют как взрослые, так и дети. Заболевание часто начинается с появления полипа в наружном слуховом проходе. Проявляется дерматитом с эрозиями и пустулами, экзофтальмом, гепатоспленомегалией, лимфаденопатией (редко с нагноением и образованием синуса, стоматитом, тромбоцитопенией и анемией, легкие приобретают вид пчелиных сот. Ремиссии можно добиться, если при переломах костей отдать предпочтение хирургическому лечению, назначить больному радиотерапию, кортикостероиды или цитотоксические препараты.
Чедиака—Хигаси синдром. Это наследственная болезнь, характеризующаяся альбинизмом, фотофобией и нистагмом при ярком освещении, слабостью, тремором, лихорадкой и тромбоцитопенией. Иногда диагностируется гепатоспленомегалия в сочетании с лимфо-мами. Лейкоциты содержат гигантские пероксидазные гранулы. Наследуются по аутосомному типу.
Shakhonovich’s синдром (гипокалиемический периодический паралич). Атаки заболевания могут быть вызваны стрессом, менструацией, охлаждением, употреблением большого количества углеводистой пищи или лакрицы, отдыхом после физического напряжения. В типичных случаях приступы заболевания проявляются рано утром с вялого паралича, начинающегося с ног и распространяющегося на все тело. Сохраняются движения глаз, дыхательные движения, глотание и речь. Приступ продолжается 1—24 ч. Возраст пациентов чаще всего 7 лет— 21 год, в анамнезе могут быть указания на мигрень. Во время приступов мышцы обычно бывают плотнее, чем обычно. Сухожильные рефлексы снижены. Концентрация в сыворотке крови калия и фосфора во время приступов, как правило, снижена. Может наблюдаться глюкозурия. В периферической крови отмечаются нейтрофилия и эозинофилия. Наследуется по аутосом-но-доминантному типу. Зарегистрированы спорадические случаи заболевания. Приступы иногда можно предупредить приемом спи-ринолактонов и диетой с малым содержанием натрия.
Шенлейна—Геноха пурпура. Заболевание проявляется пурпурой (геморрагической сыпью) на ягодицах, нередко сопровождается сильными абдоминальными болями, имитирующими острый живот. У Чъ больных диагностируют нефрит. Причина болезни — поражение сосудов (васкулит). Число тромбоцитов нормальное. Нередко заболевание возникает вскоре после перенесенного ОРЗ, течение может быть благоприятным, но длится недели или месяцы.
Осложнения: желудочно-кишечные кровотечения, непроходимость кишечника, почечная недостаточность (редко).
Штейна—Левенталя синдром (поликистоз яичников). Заболевание проявляется ожирением, вирилизмом; менструации у больных нерегулярные или отсутствуют вовсе; яичники увеличенные, поликистозные. См. с. 64.
Лечение симптоматическое; кломифен способствует овуляции, а так называемые комбинированные пилюли контролируют степень менструального кровотечения. Гирсутизм можно корригировать косметически или с применением антиандрогенов, например ципротеро-на по 2 мг/сут, Dianette® (следует избегать беременности). Больным нужно рекомендовать снизить массу тела.
Эбштейна аномалия. Это врожденный порок сердца, при котором трехстворчатый клапан смещен вниз (створки его деформированы), при этом происходит атриализация правого желудочка. Иногда болезнь протекает бессимптомно, но могут отмечаться цианоз, изменение пальцев в форме «барабанных палочек», трехчленный сердечный ритм, систолический и диастолический сердечные шумы. Этот врожденный порок сердца может сочетаться с многими другими сердечными пороками. На ЭКГ: высокие зубцы Р, удлиненный интервал Р—R и блокада правой ножки пучка Гиса.
Edward синдром (трисомия 18). Клинические проявления: ригидность туловища, конечности находятся в состоянии сгибания, замедленное умственное развитие, ушные раковины низко посажены и деформированы, подбородок скошен кзади, глаза выпучены, стопы имеют форму полозьев кресла-качалки, несросшиеся верхняя губа или небо; наблюдается также пупочная или паховая грыжа. Поскольку грудина очень короткая, создается впечатление, что соски молочных желез слишком широко расставлены. Пальцы на руках не разгибаются, а II палец длиннее III. Девочки с этим пороком живут дольше, чем мальчики (в среднем 10 мес).
Эдера Дайтона синдром (несовершенный остеогенез). Это дефект метаболизма костной ткани (наследование — аутосомно-доминантное), проявляющийся ломкостью костей, желтой или голубоватой окраской зубов и голубой окраской склер. Ассоциации: короткие ноги и расщелина твердого неба («волчья пасть»).
Эйзенменгера синдром — это врожденный порок сердца, который прежде всего ассоциируется с наличием шунта слева — направо, что приводит к легочной гипертензии и, таким образом, к обратному сбросу крови. Если это происходит, то развиваются цианоз, сердечная недостаточность, ребенок часто болеет респираторными инфекциями. В таких случаях говорят о синдроме Эйзенменгера.
Элерса—Данло синдром. Это синдром, характеризующийся неполноценностью соединительной ткани, кожа при этом слишком мягкая и гиперэластичная, на ней легко образуются гематомы. Возможны желудочно-кишечные кровотечения. Суставы слишком свободные, гипермобильные. Довольно часто наблюдается плоскостопие. Наследуется по аутосомному типу.
Эрба мышечная дистрофия (лопаточно-плечевая мышечная дистрофия). Болеют лица обоего пола. Начало заболевания— 1—6-я декады жизни. Мышцы лица вовлекаются в патологический процесс позднее. Хотя общая продолжительность жизни и сокращается, заболевание прогрессирует медленно.
Некоторые необычные эпонимические синдромы
Оксфордский справочник для клиницистов
Глава 11. АнестезияИмеющие отношение к анестезии страницы в других главах:Борьба с болью во время родов (с. 148), реанимация после родов (с. 306), интенсивное наблюдение в неонатальном периоде (с. 308), вентиляция у новорожденных (с. 310); инъекции в суставы (с. 798— 802); большие повреждения (с. 838); дозирование лидокаина в соответствии с массой тела (с. 841); борьба с болью у детей (с. 827), анестезия Бира (с. 860).
ВведениеВпервые анестезию начали применять в 1846 г., когда было продемонстрировано, что удаление зуба можно провести безболезненно. Хотя основная триада анестезиологии — наркоз, аналгезия и мышечная релаксация остается фундаментальным принципом общей анестезии в хирургии, роль анестезиолога распространилась не только на создание идеальных условий для хирурга при проведении операции, но и на отделения интенсивного наблюдения, реанимационные отделения, на облегчение острых и хронических болей, а также на анестезию для проведения диагностических процедур. Для того чтобы быть хорошим анестезиологом, необходимо иметь глубокие познания в области общей медицины, физиологии, фармакологии, хорошо понимать физические свойства газов и работу огромного арсенала анестезиологического оборудования. (Детально это оборудование в данной главе не рассматривается.)
1 Мы выражаем благодарность д-ру Josephine Fagan за написание данной главы.
Предоперационная оценка состояния больногоЦели. • Оценить и сбалансировать риск анестезии.
• Твердо убедиться в том, что пациент способен перенести анестезию.
• Определить тип анестезии и аналгезии.
• Успокоить больного.
Предоперационный визит анестезиолога к больному. Во время этого визита врач-анестезиолог должен оценить состояние сердечно-сосудистой и дыхательной систем больного, его физическую выносливость, сопутствующие болезни, проводимую лекарственную терапию и наличие аллергии.
Нужно изучить историю болезни пациента: не переносил ли он инфаркт миокарда, не страдал ли сахарным диабетом, бронхиальной астмой, артериальной гипертензией, ревматизмом, эпилепсией, желтухой и т.д. В случае необходимости следует также оценить специфический риск, например, при беременности. Нужно выяснить, переносил ли больной наркоз в прошлом и не было ли каких-нибудь послеоперационных проблем (тошнота, тромбоз глубоких вен?). Не подвергался ли больной недавно общей анестезии? (Не следует повторно использовать фторотан ранее чем через 6 мес)
Семейный анамнез. Необходимо спросить больного, не страдают ли родственники злокачественной гиперпирексией (с. 972); миото-нической дистрофией, порфирией, холииэстеразной патологией, серповидно-клеточной анемией? При необходимости надо провести соответствующие тесты. Следует выяснить у больного, нет ли у него страха и тревоги?
Фармакологический анамнез. Спросите больного, не страдает ли он аллергией к какому-либо лекарству, антисептику и т.д.
Антибиотики. Неомицин, стрептомицин, канамицин, полимиксин и тетрациклины могут увеличивать длительность нейромышечной блокады.
Антикоагулянты Будьте осторожны при осуществлении местной анестезии. Определите время свертывания крови.
$-Адреноблокаторы. Не следует прекращать прием препаратов, включая и день операции. Они уменьшают лабильность реакций со стороны сердечно-сосудистой системы.
Контрацептивные пилюли. Прекращать их прием не нужно (если только речь не идет о больших хирургических вмешательствах). Порекомендуйте больной как можно раньше начать двигаться, это поможет предупредить развитие тромбоза глубоких вен (с. 953).
Дигоксин. Его прием следует продолжить, включая утро в день операции. Необходимо следить за проявлениями интоксикации и определить концентрацию калия в крови. Суксаметоний увеличивает содержание ионизированного калия в сыворотке крови, что может повести к желудочковым аритмиям у полностью дигитализирован-
ного пациента. Потенцирование ваготонических эффектов дигиталиса фторотаном и неостигмииом может быть ускорено повышением уровня кальция в крови и низким содержанием в ней калия.
Диуретики. Учитывайте возможность гипокалиемии. Следите за содержанием мочевины и электролитов в крови (а также за уровнем бикарбонатов в плазме).
Инсулин. Если больной принимает препараты длительного действия, то перед операцией стабилизируйте его состояние препаратами короткого действия. Утром перед операцией наладьте внутривенное вливание 5 % раствора декстрозы с добавлением хлористого калия.
Левадопа. Может быть причиной аритмий при общем наркозе.
Литий. Прием препаратов лития следует прекратить за 3 мес до операции. Литий может потенцировать нервно-мышечную блокаду и вызвать аритмии. Помните о послеоперационной токсичности лития и возможности дисбаланса мочевины и электролитов в крови. См. с. 462.
Ингибиторы МАО. Их применение следует прекратить за 3 нед до операции. Взаимодействие с наркотическими или анестезирующими средствами может повести к гипотоническим или гипертоническим кризам.
Офтальмологические препараты. Антихолинэстеразы, применяемые при глаукоме [например, экотиопат-иодин (Ecothiopate iodine)], могут вызвать повышенную чувствительность и увеличить продолжительность действия лекарственных препаратов, метаболизируемых холин-эстеразами, например суксаметония.
Перорально принимаемые гипогликемические препараты. Прием хлор-пропамида следует прекратить за 24 ч до операции (у него длительный период полураспада).
Стероиды. Если больной до операции принимал кортикостероиды или лишь недавно прекратил их прием, то периоперационный период необходимо обеспечить «прикрытием» (с. 954).
Трициклические антидепрессанты. Они усиливают эффекты адрена-лина/норадреналина, обусловливая антихолинергические эффекты и вызывая тахикардию, аритмии и падение артериального давления.
Подбодрите больного, информируйте обо всем и получите его письменное согласие на операцию (например, на орхиэктомию при ор-хипексии; или информируйте больного, которому предстоит тирео-идэктомия, о риске повреждения нерва).
Хирург должен внимательно отнестись к сопутствующим проблемам, хроническим заболеваниям легких (больной кашляет), гипертензии, аритмии, обратить внимание на наличие шумов в сердце (не нужна ли профилактика подострого бактериального эндокардита?).
Следует объективно оценить и некоторые механические проблемы: нормальна ли подвижность шеи (целесообразно сделать рентгенограмму шеи в боковой проекции), чтобы заранее приготовиться к возможным трудностям при интубации.
Тесты. Они определяются особенностями анамнеза и данными осмотра больного.
• У большинства больных необходимо определить содержание мочевины и электролитов в крови, провести процентный подсчет лейкоцитов и тест на содержание сахара в крови. Если гемоглобин крови ниже 10 г/дл (100 г/л), об этом следует сообщить анестезиологу. В случае необходимости больному необходимо оказать соответствующее лечение. Определить содержание мочевины и электролитов в крови особенно важно у тех больных, которые получают диуретики, страдают сахарным диабетом, заболеваниями печени и почек или кишечной непроходимостью, находятся на парентеральном питании или голодали до операции.
• Перекрестная реакция крови на совместимость, определение групповой принадлежности крови при мастэктомии и холецистэкто-мии. Необходимо иметь следующие количества крови для переливания: 2 единицы крови (пакета, флакона) — при кесаревом сечении; 4 единицы — при гастрэктомии; более 6 единиц — при хирургическом вмешательстве по поводу аневризмы брюшной аорты.
• Некоторые специфические биохимические тесты крови: печеночные функциональные тесты при желтухе, тесты на злокачественные новообразования, на наличие алкоголя в крови.
При острых болях в животе — исследование крови на амилазу, определение концентрации глюкозы в крови у больных сахарным диабетом.
Исследование в крови содержания того или иного лекарственного препарата (например, дигоксииа).
Определение свертываемости крови при заболеваниях печени, ДВС-синдроме, массивной кровопотери или если больной получает варфарин или гепарин. Необходимо поддерживать тесный контакт с лабораторией.
После соответствующих консультаций могут оказаться целесообразными исследования на ВИЧ-инфекцию и HBsAg у пациентов из групп риска по этим заболеваниям. Могут быть проведены тесты на серповидно-клеточную анемию у лиц, прибывших из Африки, Вест-Индии или из стран бассейна Средиземного моря и из регионов, неблагополучных по малярии.
У больных с патологией щитовидной железы должны быть проведены соответствующие функциональные тесты.
• Рентгенологическое исследование органов грудной клетки должно быть произведено, если у пациента выявлены кардиореспира-торные заболевания или есть соответствующая симптоматика.
• ЭКГ нужно сделать лицам с плохой толерантностью к физическим нагрузкам или с указаниями в анамнезе на ИБС, гипертензию или острый ревматизм.
Приготовления больного к операции. > Перед операцией больной не должен принимать пищи.
• Проверьте выполненность всех необходимых процедур по подготовке к операции (кишечника и кожи).
• Начинайте заранее профилактические мероприятия по предотвращению возникновения тромбоза глубоких вен, как указано по инструкции. Так, в соответствии с одним из режимов необходимо введение гепарина 5000 ЕД подкожно перед операцией, а затем каждые 12 ч также подкожно, пока больной не будет выписан для амбулаторного наблюдения.
• Следует заранее установить внутривенный катетер и ввести назо-гастральную трубку по показаниям (до того, как возникнет риск рвотных движений).
• При необходимости производите все требуемые рентгенограммы до операции, во время и после иее. Убедитесь, что патологоанатом оповещен о том, что в процессе операции нужно взять материал для приготовления срезов замороженного гистологического препарата.
• Договоритесь о послеоперационном физиотерапевтическом лечении.
Классификация американского общества анестезиологов (ASA)1. Нормальный, здоровый человек.
2. Нерезко выраженное общее заболевание.
3. Резко выраженное общее заболевание, ограничивающее активность больного, но ие делающее его инвалидом.
4. Общее заболевание, инвалидизирующее больного и угрожающее его жизни.
5. Умирающий больной, который не проживет и 24 ч, несмотря на то что технически операция будет выполнена успешно.
На большинстве стандартных анестезиологических карт существуют свободные графы для шифра приведенной выше классификации.
Это индексы показателей здоровья пациента во время операции.
Префикс «Е» используется в экстренных, ургентных обстоятельствах.
ПремедикацияБольной должен быть уведомлен о том, что ему предстоит, где он проснется после операции и что будет чувствовать. Цели премеди-кации состоят в уменьшении у пациента чувства тревоги, в облегчении наступления наркоза, в уменьшении секреции, продлении амнезии и аналгезии и в ослаблении вагальных рефлексов.
Премедикация для мужчины массой тела 70 кг:• 20 мг омнопона и 0,4 мг внутримышечно скополамина;
• 10 мг морфина и 0,6 мг атропина внутримышечно;
• 0,1—0,2 мг/кг диазепама внутримышечно или внутрь.
Премедикация для детей:• 3 мг/кг тримепразина в виде сиропа;
• 0,2—0,3 мг/кг омнопона и 15—20 мкг/кг атропина внутримышечно;
• «EMLA»® — местный анестезирующий крем, применяемый на любую область, где может быть доступ к венам.
Специфические премедикаменты:
• антибиотики;
• бронходилататоры;
• кусочки нитратного пластыря, иапример «Transiderm»®;
• стероиды; например, при небольших операциях 100 мг гидрокортизона внутримышечно за I ч до операции и через 6 ч после нее. При больших оперативных вмешательствах: по Ї00 мг гидрокортизона внутримышечно через каждые 6 ч. Особую осторожность следует проявлять в тех случаях, когда может иметь место недостаточность надпочечников или предстоит операция на надпочечниках. В таких случаях стероидная терапия должна продолжаться не менее 2 нед до операции или более ! мес в году, предшествующем операции.
Почему может быть отменена назначенная операция:• простуда или недавно перенесенная вирусная инфекция;
• недавно перенесенный инфаркт миокарда (при этом значительно возрастает смертность, если общий наркоз дается в течение 6 мес после инфаркта; полагают, что это отражается на степени развивающейся сердечной недостаточности);
• больной неправильно соблюдал режим голодания перед операцией;
• выявлены отклонения в содержании мочевины и электролитов в крови (особенно это касается ионизированного калия); отмечает-ся анемия;
• больной неправильно подготовлен к операции: не получены результаты лабораторных исследований и исследования крови на совместимость;
• больной находится не в «лучшей форме» — например, плохо контролируется проводимое лекарственное лечение (дигоксином, тироксином, фенитоином), обострилось заболевание;
• недиагностированиая или нескорригированная гипертензия.
Средства для ингаляционного наркозаЭто парообразные вещества, которые при использовании в клинически целесообразных концентрациях способствуют поддержанию наркоза. В Великобритании их добавляют к потоку свежего газа, и они являются фракцией газа-носителя.
Фторотан. Аналгезирующий эффект этого газа невелик. Он уменьшает сердечный выброс (тонус блуждающего нерва остается высоким, возникают брадикардия, вазодилатация и гипотензия). Фторотан повышает чувствительность миокарда к катехоламинам (следует помнить об этом у больных с аритмиями, при хирургической инфильтрации анестетиками с адреналином). Этот газ обладает бронхорасширяющим действием, так что он может быть эффективен при бронхоспазме. Наконец, фторотан расслабляет мускулатуру матки при глубоком наркозе, что может повести к послеродовому кровотечению (дело в том, что при кесаревом сечении используется 0,5 % концентрация фторотана). Встречаются и другие осложнения (редко): злокачественная гиперпирексия и гепатит. > Не применяйте фторотан с интервалом менее 6 мес.
Энфлюран. Этот газ имеет много общего с фторотаном, но не такой эффективный. Его не следует применять при эпилепсии (если во время наркоза на ЭЭГ отмечается усиление эпилептиформной активности). Энфлюран не повышает чувствительности миокарда к катехоламинам в такой степени, как фторотан.
Изофлюран. Это изомер энфлюрана. Теоретически его нужно вводить быстро, но этот газ представляет собой раздражающее вещество, так что в самом начале его введения могут возникнуть кашель, ларингоспазм или задержка дыхания.
При прекращении ингаляции названных выше газов побочные эффекты, кроме гепатита, являющегося результатом лекарственного метаболизма, подвергаются обратному развитию.
Средства для внутривенного наркозаТиопентал-натрий (период полураспада 11 ч). 2,5 % водный раствор этого барбитурата стабилен в течение 24—48 ч, так что приготовлять его необходимо ежедневно. Действие препарата начинается очень быстро (циркуляция рука—мозг составляет около 30 с), продолжается в течение 3—8 мин. Пробуждение происходит главным образом вследствие перераспределения крови, а не в результате метаболизма. Примерно 30 % инъецированной дозы препарата все еще присутствует в теле через 24 ч, представляя собой основу для остаточного эффекта. После пробуждения таким больным ие следует управлять автомобилем и другой техникой по крайней мере в течение 24 ч.
Доза: 3—5 мг/кг. (Дозу нужно уменьшать больным пожилого возраста и лицам, подвергшимися премедикации, но увеличивать детям, как правило, до 6—7 мг/кг.) Последующие дозы кумулируются. Заметьте: тиопентал-натрий взаимодействует с другими лекарственными препаратами, так, например, его дозу следует увеличить у лиц, потребляющих большое количество алкоголя. Тиопентал-натрий используют для индукции общей анестезии; ои является также потенциальным антиконвульсантом.
Противопоказания.
• Обструкция дыхательных путей.
• Аллергия к барбитуратам.
• Состояния с фиксированным сердечным выбросом.
• Гиповолемия/шок.
• Порфирия.
> Проблемы. Внутриартериальная инъекция вызывает боль и побледнение конечности ниже уровня инъекции в результате артериального спазма, за которым могут последовать ишемическое повреждение конечности и ее гангрена; часто это бывает после неотвратимого повреждения плечевой артерии в передней локтевой ямке.
Лечение. 1. Оставьте иглу в артерии и введите а-адреноблокатор, например толазолин (Tolazoline) (5 мл 1 % раствора) или новокаин (10—20 мл 0,5% раствора). 2. Выполните (сами или попросите это сделать опытного коллегу) блокаду плечевого сплетения или звездчатого ганглия. (Эти меры должны обеспечить расширение кровеносных сосудов и уменьшить степень ишемии.) 3. Внутривенно необходимо ввести гепарин для остановки формирования тромба. 4. Для снятия боли внутривенно можно ввести омнопон (его Р2-эффект обусловливает вазодилатацию). 5. Отложите хирургическое вмешательство, пока терпят обстоятельства.
Если тиопентал-натрий попадает экстравазально, то возникают резкая боль и местный некроз тканей. Данный участок следует сразу же инфильтрировать раствором гиалуронидазы в дозе 1500 ME.
Такой препарат должен быть стабильным в растворе, быть водорастворимым, иметь длительный период полураспада и не вызывать боли при внутривенном введении. Он не должен раздражать окружающие ткани при экстравазальном попадании, редко вызывать тромбозы, при внутриартериальном введении препарата допустимо ощущение легкой боли, которая позволяет убедиться в том, что раствор вводится внутрнартернально.
• Он должен действовать быстро.
• Окончание действия на организм такого препарата должно быть быстрым и полным, без «хвоста» последействия.
• Он не должен провоцировать феномена возбуждения.
• Если препарат, помимо прочего, обладает еще и аналгезирую-щим эффектом, то это, несомненно, его преимущество.
• Респираторный и кардиоваскулярный эффекты должны быть минимальными.
• Он не должен взаимодействовать с другими анестетиками.
• Желательно, чтобы к нему не было повышенной чувствительности.
• Он не должен обладать «послеоперационными феноменами», например, вызывать рвоту или галлюцинации.
Такого совершенного препарата, к сожалению, не существует.
Другие средства для внутривенной анестезииМетогекситон (период полураспада — 5 ч). Этот представитель барбитуратов сходен с тиопентал-натрием.
Дозы: 1 мг/кг. При введении препарата часто возникает боль, пациент может невольно совершать движения. Метаболизм метогексито-на осуществляется быстрее, чем тиопентал-натрия, поэтому быстрее происходит и восстановление после наркоза. Поэтому метогекситон — более подходящий препарат для «пациентов одного дня». Противопоказания те же, что и для тиопентал-натрия, но, помимо того, его не следует назначать больным с эпилепсией, поскольку метогекситон может провоцировать эпилептические припадки у чувствительных пациентов.
Этомидат (период полураспада— 3,5 ч). Это карбоксилированный имидазол.
Доза: 0,2—0,3 мг/кг. Не вызывает высвобождения гистамина. Обладает кратковременным действием. Мало влияет на сердечно-сосудистую систему, пригоден для повседневной хирургической практики, показан пациентам пожилого возраста и лицам с нарушениями сер-дечно-сосудиетой системы.
Кетам ин (период полураспада — 2,2 ч). Это производное фенилциклидина.
Доза: 1—2 мг/кг. Наркотизирующее действие наступает через некоторое время. Однако при использовании данного анестетика возможны гипертонус и саливация, следует поддерживать ларингеальные рефлексы. Выхождение из наркоза происходит медленно. К нежелательным феноменам относятся бред, галлюцинации, кошмары, особенно если они возникают в период выхождеиия из наркоза. Сердечный выброс, как правило, не изменяется или увеличивается. Кетам и н удобен для применения в «нестандартных», «полевых» условиях, поскольку его можно вводить внутримышечно, он вызывает глубокую аналгезию, неосложненную шоковым состоянием. > Кетамин не следует назначать больным с гипертензией, лицам с указаниями на инсульт в анамнезе, пациентам с повышенным внутричерепным давлением (последнее повышается еще больше), а также больным с пенетрирующим повреждением глаза в недавнем прошлом (имеется риск повышения внутриглазного давления). Не применяют этот препарат и у психиатрических больных. Следует избегать инфильтрации им тканей вместе с адреналином.
Пропофол. Этот дериват фенола получают из соевого масла и фосфатид ов яиц.
Доза: 2 мг/кг. Быстрая инъекция препарата может спровоцировать гипотензию. Действует и метаболизируется пропофол быстро. Используется в повседневной поликлинической хирургической практике, при кратковременных процедурах.
Противопоказания: крайние возрастные группы, аллергия к яйцам.
Нервно-мышечные блокаторыЭти лекарственные вещества действуют на постсинаптические рецепторы в местах нервно-мышечных соединений. Существуют две основные группы этих препаратов.
1. Деполяризующие средства, например дитилин (Succinylcholine, Scoline®). Указанные препараты деполяризуют постсинаптичес-кую мембрану, вызывая паралич путем ингибирования нормальной мембранной полярности. Они частично являются агонистами ацетилхолина и вызывают начальную фасцикуляцию, высвобождение иона калия (будьте осторожны при параплегии и ожогах!), миоглобина и креатинкиназы. У 30 % больных после применения указанных средств возникают послеоперационные мышечные боли. Дитилин является идеальным средством при интубации трахеи: действие его наступает быстро и продолжается недолго (2—3 мин), он вызывает хорошую релаксацию. Заметьте: введение повторной дозы препарата, если это необходимо, должно быть предворено введением атропина, так как ваготоничес-кие эффекты дитилина могут повести к резкой брадикардии (особенно у детей). Следует помнить также о том, что дитилин (Scoline®) может вызывать апноэ (с. 972).
2. Недеполяризующие средства. Эти препараты вступают в конкурентные отношения с ацетилхолином в нервно-мышечных соединениях, не вызывая, одиако, их начальной стимуляции (см. дитилин — выше). Повторное применение возможно без атропина. Действие этих препаратов может быть реверсировано (нейтрализовано) антихолинэстеразами (неостигмин). Эти средства применяют при сбалансированной анестезии для облегчения перемежающейся вентиляции под положительным давлением и при хирургических вмешательствах. Длительность действия и побочные эффекты определяют выбор. Чаще всего употребляются следующие препараты.
Панкуроний. Длительно действующий (примерно I ч) вагальный блокатор с симпатомиметическим действием.
Доза: 50—100 мкг/кг внутривенно, затем 10—20 мкг/кг также внутривенно по мере надобности.
Алкурониум. Действие препарата длится примерно 40 мин. Он может вызвать значительное высвобождение гистамина и гипотензию. Доза: 200—250 мкг/кг внутривенно, затем 35—60 мкг/кг внутривенно по мере надобности (детям— 125—200 мкг/кг внутривенно, затем 20—50 мкг/кг внутривенно по мере надобности).
Веку роний бромид. Действие препарата продолжается 20—30 мин; применяют его в тех случаях, когда важна кардиоваскулярная стабильность. Препарат не обладает ганглиоблокирующим эффектом. Доза: 80—100 мкг/кг внутривенно, а затем по мере необходимости 30—50 мкг/кг внутривенно.
Атракуриум. Действие препарата продолжается примерно 20 мин,
сопровождается высвобождением гистамина, так что препарат не следует применять у больных с бронхиальной астмой. Метаболизм совершается в соответствии с элиминацией Гофмана (спонтанный молекулярный распад), так что этот препарат предпочтителен при почечной недостаточности.
Доза: 300—600 мкг/кг внутривенно, затем 100—200 мкг/кг внутривенно по мере необходимости.
Анестезию нужно проводить в хорошо освещенном помещении, т.е. в полностью оборудованной операционной с легко наклоняющимся столом, отсосом, всем необходимым инструментарием для осуществления искусственной вентиляции 100 % кислородом и реанимации. Все оборудование в этой комнате, все ее обеспечение должно быть проверено даже перед проведением самой незначительной манипуляции.
Ко всем анестезиологическим помещениям следует относиться почти свято, как к церкви. В помещении должно быть как бы благочестиво, тихо и слышимыми могут быть лишь те или иные распоряжения анестезиолога. Ну, конечно, не совсем все, как в церкви: «шляпы должны быть одеты», а единственная персона, которой при этом разрешается спать, — сам больной.
Индукция. Может быть проведена газами или внутривенно (внутримышечно вводят лишь кетамин).
Газовая.
• Начинайте со смеси N20/02 в соотношении 60 %:40 %. Дети меньше пугаются, когда при начале анестезии им на лицо кладут не непосредственно маску, а кисть руки, изогнутую в виде чашечки и охватывающую конец анестезиологической системы.
• Медленно и постепенно (на 0,5—I %) наращивайте концентрацию парообразного анестетика — быстрое увеличение его концентрации очень неприятно, при этом возникает кашель, а иногда и ларингоспазм.
• Тщательно следите за основными жизненными показателями, так как временной интервал, отделяющий ребенка, борющегося за жизнь, от ребенка вялого, с апноэ и в состоянии передозировки анестетика, очень невелик.
• Определите доступы к венам, когда и где это нужно.
Показания:
• любой больной с обструкцией верхних дыхательных путей (действительной или потенциальной, например, при карциноме гортани или абсцессе околоушной железы);
• дети (многие из них).
Внутривенная.
• Установите доступ к венозной системе.
• Усыпляющую дозу препарата, например, тиопентал-натрия, вводят после введения тест-дозы в 2 мл для того, чтобы выявить, удачно ли проведена артериальная канюлизация (с. 956).
• Будьте бдительны! Если проводить стимуляцию до того, как будет осуществлена анестезия, то последствия могут быть очень драматичными (кашель, задержка дыхания, ларингоспазм). Помните — шум также может служить раздражителем.
Контроль за состоянием верхних дыхательных путей. Он осуществляется удержанием маски на лице или интубацией (с. 968). Для предупреждения обструкции верхних дыхательных путей нижнюю
челюсть следует выдвинуть вперед (для этого помещают пальцы за углы нижней челюсти), при этом язык также выдвигается вперед. Эта манипуляция может быть облегчена использованием воздухопровода. Слишком быстрое введение воздухопровода может ока* заться сильным раздражителем: вы должны быть уверены, что больной адекватно анестезирован.
Интубация. Она необходима для защиты верхних дыхательных путей при следующих обстоятельствах.
• При возникновении риска рвоты и аспирации рвотных масс или желудочного содержимого (например, при грыже пищеводного отверстия, патологии желудка, большой травме, если в желудке больного находится пища или во время беременности).
• При оказании помощи в случаях обструкции верхних дыхательных путей.
• При хирургических вмешательствах на голове и шее, когда маска должна накладываться именно на операционное поле.
• Когда паралич мышц облегчает хирургическое вмешательство, например, при абдоминальной хирургии.
> Парализованные больные не в состоянии дышать и, следовательно, нуждаются в искусственной вентиляции легких.
Для проведения интубации необходимо обеспечить хорошую мышечную релаксацию:
• глубокая анестезия у спонтанно дышащего больного;
• использование коротко или длительно действующих мышечных релаксантов.
Короткодействующие. Дитилин — 1 мг/кг внутривенно. Его используют:
• если имеется риск рвоты;
• когда предполагают, что при проведении интубации возникнут трудности;
• если есть намерение позволить больному дышать спонтанно через эндотрахеальную трубку.
Длительно действующие. Их довольно много и они вполне доступны, например векуроний бромид — 0,1 мг/кг внутривенно. Применение таких препаратов требует большего времени для того, чтобы обеспечить необходимые условия для проведения интубации. Помните, что обычно проходит почти 20 мин до восстановления дыхания, так что, если есть какие-либо сомнения в поддержании верхних дыхательных путей в адекватном функциональном состоянии, то надо пользоваться короткодействующими анестетиками (или вообще ими не пользоваться).
Быстро осуществляющаяся индукция. Она применяется в тех случаях, когда риск возникновения рвоты очень велик (больной принимал пищу незадолго до операции, беременность более 15 нед; грыжа пищеводного отверстия диафрагмы).
• Предварительно дайте больному 100 % кислород в течение 3 мин.
• Давление на перстневидный хрящ во время индукции (сильное давление на перстневидный хрящ кзади вызывает окклюзию пищевода, что может приостановить желудочный рефлюкс в гортань).
• Короткодействующие мышечные релаксанты дают немедленно после индукции. Трахея при этом интубируется, а манжетка эн-дотрахеальной трубки раздувается.
• Если эндотрахеальная трубка находится в правильном положении, давление на перстневидный хрящ можно ослабить и добавить летучий анестетик для поддержания анестезии.
Преоксигенация и использование дитилина позволяют предположить, что поддерживается адекватная оксигенация артериальной крови, и это будет осуществляться до тех пор, пока не восстановится спонтанное дыхание (на случай, если интубация окажется невозможной).
Поддержание анестезии (наркоза).1. Летучий агент добавляют к смеси закиси азота и кислорода, как и ранее. Это относится как к спонтанно дышащим больным, так и к пациентам, находящимся на искусственной вентиляции с добавлением или без добавления опиатов. Если больной находится на искусственной вентиляции, то обычно используются мышечные релаксанты.
2. Наряду с механической вентиляцией используют высокие дозы опиатов.
3. Проводят внутривенную инфузионную анестезию, например, с применением пропофола с опиатами или без них.
По какой бы методике не проводилась анестезия, доза и концентрация используемого агента должны быть подогнаны к уровню уже достигнутой анестезии в процессе сравнения ее с желаемым уровнем анестезии. (Это определяется постоянным контролем за жизненно важными показателями — пульсом, артериальным давлением, признаками стимуляции симпатической иннервации, такими как потоотделение, расширение зрачка, слезотечение и др.).
Окончание анестезии.• Замените вдыхаемые газы на 100 % кислород.
• Прекратите внутривенное вливание любого анестетического препарата.
• Реверсируйте мышечный паралич с помощью неостигмина (его доза для взрослых 2,5 мг) в сочетании с антихолинергическим препаратом [например, с атропином в дозе 1,2 мг внутривенно или гликопирронием (Glycopyrronium)], чтобы предотвратить мус-кариновые побочные эффекты неостигмина (брадикардия, саливация).
• После восстановления спонтанного дыхания больного можно повернуть на левый бок (при этом уменьшается риск аспирации рвотных масс), и удалить эндотрахеальиую трубку. Затем нужно осмотреть гортань, а слюну и частицы омертвевших тканей аспи-рировать отсосом.
• Если не возникает никаких проблем, больного переводят в палату для выздоравливающих.
Интубация:техникаПодготовка к этой процедуре является самым главным, ключевым моментом. Перед операцией оцените степень подвижности шеи (она может нарушаться при артрите, анкилозирующем спондилите, подагре и т.д.). Подвижность шеи уменьшена у пациентов с ожирением, короткой шеей, неразвитым подбородком или выступающими вперед зубами!
• Диаметр эндотрахеальной трубки: 9 мм — для взрослого мужчины, 8 мм — для женщины. У детей в возрасте до 6 лет: разделите возраст на 3 и прибавьте 3,5. Для детей в возрасте старше 6 лет: разделите возраст на 4 и прибавьте 4,5. Например, для 8-летнего ребенка: 8 делите на 4 и прибавляете 4,5 = 6,5 (6,5 мм — диаметр эндотрахеальной трубки).
• Положение больного: голова согнута (используйте для этого подушку), а шея — разогнута («нюхающая утренний воздух»).
• Ларингоскоп держите левой рукой, а рот больного открывайте правой.
• Старайтесь «проскользнуть» ларингоскопическим клинком по правой стороне языка в соответствующий желобок, предохраняя от повреждения губы и зубы пальцами правой руки.
• Поднимите клинок ларингоскопа вверх и в сторону от себя. НЕ ИСПОЛЬЗУЙТЕ В КАЧЕСТВЕ РЫЧАГА ЗУБЫ, в противном случае рот заполнится кровью, а восстановление зубов после операции обойдется больному слишком дорого.
• Приподнимите надгортанник, чтобы он не мешал видеть голосовые связки. Когда вы их увидите, правой рукой введите эндо-трахеальную трубку.
• Если манжетка эндотрахеальной трубки находится уже за пределами голосовых связок, немного выдвиньте на себя ларингоскоп и попросите ассистента раздуть воздухом манжетку, предотвращая таким образом утечку воздуха.
• Соедините эндотрахеальную трубку с системой и слегка раздуйте легкие, проследите при этом за движением грудной клетки. Обе ее стороны должны двигаться одинаково. Уточните — не двигается ли это брюшная стенка, а не грудная клетка?
• Прослушивайте обе стороны грудной клетки, вхождение воздуха в них должно быть равным. Эндотрахеальную трубку зафиксируйте, привязав ее или закрепив липким пластырем.
• Капнография подтверждает правильность положения эндотрахеальной трубки (ЭТТ). NB: на конце ЭТТ может находиться детектор двуокиси углерода в выдыхаемом воздухе. Работа детектора основана на действии химического индикатора pH (метакрезола). Цвет индикатора при этом меняется от розовато-лилового до желтого в процессе вдоха и выдоха (соответственно). Розовато-лиловый цвет индикатора свидетельствует о том, что концентрация С02 менее 0,5 %; желтовато-коричневый цвет соответствует примерно 0,5—2 %; желтый — 2—5 % С02. Этот детектор должен подтвердить, что ЭТТ действительно находится в трахее, а не в пищеводе. Однако не все так просто — загрязнение желудочным содержимым может привести к тому, что индикатор
будет постоянно окрашен в оранжевый цвет, что введет в заблуждение опрометчивого анестезиолога, убедив его в правильном положении ЭТТ. Следует также помнить, что если больной подвергается реанимационным мероприятиям с использованием ли-докаина, адреналина или если адреналин вводится в ЭТТ, то индикатор будет постоянно окрашен в желтый цвет. Индикатор работает в течение 2 ч, после чего его требуется заменить.
> Помните: если вы сомневаетесь в правильности положения ЭТТ, вынимайте ее. Безопаснее произвести реинтубацию, чем рисковать, оставив ЭТТ в пищеводе и раздувать желудок. ЭТТ может также проскользнуть вниз по главному бронху (чаще правому). Если это случилось, вынимайте ЭТТ, пока экскурсия обеих половин грудной клетки не станет одинаковой, адекватной дыхательным движениям, что свидетельствует о поступлении в легкие одинакового количества воздуха (в противном случае возникает риск коллапса в невен-тилируемом легком или пневмоторакса на стороне гипервентиляции).
Если у вас возникли проблемы с интубацией:
• обратитесь за помощью;
• попробуйте произвести «слепую» назальную интубацию;
• попытайтесь произвести фиброоптическую интубацию (если у вас есть опыт);
• если вы считаете, что больному необходимо дать другую дозу дитилина, то сначала введите атропин для того, чтобы предупредить появление брадикардии;
• подумайте и о ларингеальной маске. Она состоит из трубки с манжеткой, которая должна «сесть» поверх гортани. Емкость манжетки — 30 мл воздуха. Она оказывается более эффективной, чем обычная вентиляционная маска (например, в случае, когда вследствие артрита в области шейных позвонков не удается произвести необходимое разгибание шеи при использовании обычной маски). При применении ларингеальной маски может оказаться необходимой назогастральная аспирация.
Мониторинг во время анестезииКонтроль за состоянием больного следует начинать осуществлять до индукции анестезии и продолжать его в течение всей анестезии.
Пульс. За его частотой нужно следить в течение всей индукции.
Окраска кожных покровов. Кожа должна быть теплой, розовой — это свидетельствует о хорошей перфузии.
Дыхание. Отмечают скорость, глубину и адекватность дыхательных движений. Если они неадекватны, примените искусственную вентиляцию под положительным давлением.
Артериальное давление. Измерение артериального давления осуществляют или сфигмоманометром, или внутриартериально в течение длительного времени.
Температура тела. Постоянный контроль за температурой тела особенно важен у детей. (Большая поверхность тела по сравнению с его массой может обусловить гипотермию.) При длительных операциях очень важно, чтобы в операционной было тепло, были согреты одеяла, укрывающие больного, важно согревать также и внутривенно вливаемые жидкости.
Пульсовая оке и метр ия. Она учитывает частоту пульса и насыщение кислородом артериальной крови.
ЭКГ Она регистрирует частоту сердечных сокращений, наличие аритмий и может выявить ишемию миокарда.
ЦВД (центральное венозное давление). Его измерение помогает дифференцировать гиповолемию от снижения сердечной деятельности. ЦВД важно контролировать в тех случаях, когда ожидается большая потеря крови или если больной «нестабилен».
Анестезия
Оксфордский справочник для клиницистов
Осложнения анестезииЛарингоспазм. При этом голосовые связки плотно сомкнуты. Лечение: 100% кислород. Искусственная вентиляция легких. Может возникнуть необходимость «парализовать» и интубировать больного.
Бронхоспазм. Убедитесь, что оксигенация больного осуществляется хорошо. Если больной интубирован, проверьте положение ЭЭТ (довольно часто причиной бронхоспазма является раздражение области бифуркации трахеи, тогда попробуйте немного потянуть ЭЭТ на себя. Убедитесь, что нет пневмоторакса, попробуйте увеличить концентрацию наркотического газа, если он «легкий». Введите 250 мкг сальбутамола внутривенно, эуфиллин (с. 359), проведите гипервентиляцию 100% кислородом. Если бронхоспазм не устранен, введите внутривенно гидрокортизон и подумайте о возможности использования адреналина (1—10 мл раствора 1:10 000 внутривенно).
Злокачественная гиперпирексия. Довольно редко встречающееся состояние, наследуемое аутосомно-доминантно. При этом быстро повышается температура тела (более 2 °С за 1 ч). Провоцируется злокачественная гиперпирексия многими лекарственными препаратами, особенно фторотаиом и дитилином. Первым признаком может служить спазм жевательных мышц (особенно после введения днтилина), за этим следуют тахикардия, пятнистое поражение кожи, гипервентиляция и аритмии.
Лечение. Прекратить дачу анестетика и хирургическое вмешательство, гипервентилировать больного кислородом.
• Активно охлаждать больного (обложить его пакетами со льдом, внутривенно вливать охлажденные растворы и т.д.).
• Внутривенно вводить дантролен (Dantrolene) из расчета 2 мг/кг в 1 мин, максимальная доза— 10 мг/кг.
• Скорригируйте ацидоз бикарбонатом натрия.
• Скорригируйте гиперкалием ию.
• Стимулируйте диурез.
• Введите кортикостероиды, например, гидрокортизон 100 мг внутривенно.
Апноэ, вызванное Scoline®. Длительный мышечный паралич возникает у больных с пониженным уровнем холинэстеразы в крови.
Лечение: вентиляция до исчезновения паралича. После этого исследуйте кровь больного и его близких родственников на активность холинэстеразы.
Анафилаксия. Может наблюдаться по отношению к любому лекарственному препарату или внутривенно вливаемой жидкости — с. 408.
Восстановление после наркоза• Через лицевую маску дайте больному дышать 40 % кислородом в течение 15 мин для предотвращения «диффузионной гипоксии», при этом закись азота покидает кровь быстрее, чем азот из воздуха поступает в нее, что приводит к сильному «разведению» поступающего в кровь кислорода.
• Осуществляйте мониторинг пульса и артериального давления.
• Держите больного в тепле.
• Присмотритесь, нет ли гиповентиляции (может быть, неадекватное реверсирование, проконтролируйте с помощью нервного стимулятора; наркоз — обратные взаимоотношения опиатов с на-локсоном; проверьте, нет ли обструкции верхних дыхательных путей, например, из кровоточащих миндалин; может быть, больному ввели слишком много атропина; введите физостигмин). Убедитесь, что аналгезия адекватная и дозы противорвотных средств достаточные. Если вы уверены, что состояние больного удовлетворительное и он не испытывает сильной боли, его можно поместить в палату.
• Проинструктируйте медперсонал, который будет осуществлять дальнейшее наблюдение за больным, в отношении жидкостного режима, переливании крови, кислородной терапии, обезболивающих средств и физиотерапии.
Местная анестезия используется либо сама по себе, либо как дополнение к общей анестезии. Цель ее состоит в предупреждении или ослаблении проведения болевых импульсов в высшие центры, где и осуществляется перцепция болевых ощущений. (Это влияние осуществляется посредством мембраностабилизирующего эффекта, в результате чего нарушается мембранная проницаемость для ионов натрия, что в свою очередь блокирует распространение импульса.)
Виды местной анестезии (МА). Амиды:1) лидокаин — период полураспада— 2 ч, максимальная доза — 3 мг/кг (7 мг/кг, если вводить с адреналином, но будьте осторожны!);
2) прилокаин (Prilocaine) — период полураспада — 2 ч. Начало действия умеренное. Доза — 3—5 мг/кг (400 мг — стандартная доза для взрослых). Прилокаин малотоксичен, поэтому является препаратом выбора для блокады по Виру (внутривенная региональная анестезия);
3) Бупивакаин — период полураспада — 3 ч. Действие развивается медленно. Максимальная доза — 2 мг/кг.
Заметьте: 0,5 % раствор = 5 мг/мл; I % раствор — 10 мг/мл. Так что для мужчины массой тела 70 кг максимальная доза лндокаина составит 20 мл 1 % раствора или 10 мл 2 % раствора. Некоторые имеющиеся в продаже растворы местных анестетиков уже содержат адреналин, так что ими следует пользоваться с большой осторожностью, так как системные эффекты адреналина могут возрасти, что повысит риск его применения.
> Адреналин абсолютно противопоказан при проведении блокады в области пальцев и полового члена, поскольку резкая ишемия, возникающая в этом случае, может повести к развитию гангрены. Это не принесет пользы ни врачу, ни больному, а только их юристам.
Эфиры (в настоящее время ими пользуются довольно редко):
1) кокаин — очень токсичен, действие непродолжительное, входит в состав пасты, применяемой для осуществления анестезии и ва-зоконстрикции перед назальной интубацией или хирургическим вмешательством в этой области;
2) аметокаин — период полураспада I ч. Начало действия медленное. Токсичность — высокая. Используется для приготовления пастилок для буккальной (щечной) анестезин, а также входит в состав глазных анестезирующих капель, после применения таких капель глаз должен быть прикрыт марлевым шариком.
Токсичность. Как правило, токсичность препарата обусловлена его передозировкой, слишком быстрой абсорбцией или проявляется при непосредственном внутривенном введении анестетика.
Проявления. Чаще всего это покалывание вокруг рта, онемение языка, тревожное состояние, ощущение пустоты и легкости в голове,
шум в ушах, судороги, апноэ, кардиоваскулярный коллапс, непосредственное угнетение миокарда, кома.
Лечение. Обеспечьте оксигенацию больного, заставьте его дышать. При гипотензии в случае необходимости попытайтесь внутривенно ввести эфедрин в дозе 5—30 мг. При судорогах показаны бензоди-азепины, например; «Diazemuls®» внутривенно в виде болюса. При сердечно-сосудистом коллапсе проводятся все требуемые реанимационные мероприятия, т.е. интубация, введение адреналина/атропина, при необходимости — массаж сердца.
Анафилаксия. Анафилактические реакции чаще возникают при применении эфиров, но возможны и при использовании амидов. При введении тестовой дозы, равной 2 мл, можно выявить склонность к аллергической реакции и, конечно, воздержаться от применения препарата внутривенно (внутриваскулярно).
Важные замечания в отношении местной анестезии. Местную анестезию, независимо от того, какой метод используется, нужно выполнять в хорошо освещенной комнате, оснащенной всем необходимым оборудованием (стол с меняющимся углом наклона, отсосы и т.д.) в присутствии обученного медперсонала. Заметьте: хотя местная анестезия безопаснее, чем общая, в случае возникновения непредвиденных осложнений (что вполне возможно), неблагоприятные события развертываются очень быстро.
При проведении всех видов местной анестезии необходимо следующее.
• Асептическая техника.
• Внутривенная канюля (в неизолированной конечности, например, как при блоке Бира).
• Все должно быть готово для интубации.
• Наготове должны быть кислород и аппаратура для искусственной вентиляции.
• Необходимо подготовить лекарственные препараты, требуемые для реанимации.
• Под рукой должны быть вазопрессоры (например, адреналин).
Обязательно объясните пациенту, что вы собираетесь с ним делать — контакт с больным всегда помогает.
1. Инфильтрация. Старайтесь пользоваться тонкой иглой и 0,5% раствором лидокаина. При проведении инфильтрации частая аспирация шприцем очень полезна. Помните: после первой инъекции все последующие уколы иглой через инфильтрированную ткань менее болезненны.
2. Локальное применение анестетиков. Дикаин применяют для анестезии конъюнктивы глаза или слизистой оболочки щеки. Ли до-каин в виде 4 % спрея используют для анестезии голосовых связок перед интубацией (в последующие 4 ч больной не должен ничего принимать через рот во избежание аспирации).
3. Нервные блокады. Для этого рекомендуются I—2 % раствор лидокаина, 0,5 % раствор прилокаина или 0,5 % раствор бупивакаина. В случае использования стимулятора нерва анестезиологу чаще сопутствует успех при проведении нервной блокады.
Блокада бедренного нерва. Осуществляется путем инъекции раствора анестетика непосредственно в нерв или введения через катетер, помещенный во влагалище бедренного нерва. Показана при переломах бедренной кости или костей таза.
• Отметьте паховую связку (по линии, соединяющей бугорок лонной кости с передней верхней подвздошной остью). Пропальпи-руйте и отметьте расположение бедренной артерии.
• Введите короткую скошенную иглу (изолированную, если используется стимулятор нерва) на I см латеральнее бедренной артерии, ниже паховой связки. Рука, вводящая иглу, почувствует сопротивление при прохождении иглы и через кожу, и через широкую фасцию бедра. Определите положение иглы по возникновению парестезии или используя стимулятор нерва.
• Проведите аспирационный тест, а затем введите анестетик, например 30—40 мл 0,5 % раствора прилокаина.
Спинальная анестезия.• Внутривенно установите канюлю и через нее введите 300—500 мл кристаллоидного раствора. Измерьте артериальное давление.
• Используйте левую латеральную позицию. Обработайте руки, наденьте стерильные халат и перчатки, обработайте спину больного.
• Инфильтрируйте кожу больного I—2 мл 0,5 % раствора лидокаина.
• Введите иглу для спинномозговой пункции 22G или 25G между Lni и LJV (т.е. ниже уровня спииного мозга). Свободное вытекание спинномозговой жидкости подтвердит правильное расположение иглы. (Ротируйте иглу на 180 чтобы убедиться, что игла не частично, а полностью находится в нужном положении — в противном случае может возникнуть очаговая блокада).
• Введите I—3 мл 0,5 % раствора «Marcain Heavy®» (бупивакаин + декстроза). Это гипербарический раствор, который имеет тен-
Анестезия
Оксфордский справочник для клиницистов
денцию стекать вниз по закону гравитации, что позволяет варьировать «высоту блокады» в зависимости от положения тела больного. Заметьте: при беременности требуется значительно меиь-шая местная анестезия.
• Уложите больного таким образом, чтобы получить низкую, высокую или одностороннюю блокаду.
• Следите за артериальным давлением. Если оно низкое, введите кристаллоидный раствор + вазопрессоры (например, эфедрин в дозе 5—30 мг внутривенно).
Общая концентрация анестетика должна быть небольшой — при этом происходит симпатическая блокада (вазодилатация, гипотензия), сенсорная блокада (онемение) и, наконец, моторная блокада (уменьшение или исчезновение силы в йогах).
Противопоказания для спинальной или эпидуральной анестезии.• Нарушения свертываемости крови (риск повреждения спинного мозга вследствие сдавливания гематомой).
• Локальный сепсис (риск попадания патогенных микробов в ЦСЖ).
• Шок или гиповолемические состояния (эффективное уменьшение объема циркулирующей крови в результате вазодилатации).
• Состояния гемоциркуляции с фиксированным выбросом крови (например, стеноз устья аорты или левого атриовентрикулярного отверстия).
• Неврологические заболевания — сама процедура может быть непредвиденно нарушена из-за изменения состояния больного.
Экстрадуральная (эпидуральная) анестезия. Введение постоянного катетера позволяет длительно вводить местные анестетики и/или опиаты. Для проведения этой анестезии необходимы большие количества локальных анестетиков, чем для спинальной анестезии. Пункцию, как правило, делают в поясничной области, но она осуществима также и в шейном или грудном отделах спинного мозга (для этого исполнитель должен обладать большим опытом).
• Больной находится в положении сидя или лежа на левом боку.
• Все время следите за артериальным давлением. Внутривенно введите 300—500 мл кристал лои дно го раствора.
• Техника — асептическая.
• Место пункции — между III и IV поясничными позвонками. Инфильтрируйте 1—2 мл 0,5 % раствора лидокаина.
• Вводите иглу Touhy 18G, пока она не упрется в желтую связку (около 2—3 см).
• Вы ощутили «провал» — значит, вы попали в эпидуральное пространство, выполняют эту манипуляцию следующим образом: у вас в шприце 10 мл 0,9 % раствора поваренной соли, через иглу Touhy вы пытаетесь его вводить, пока игла находится в желтой связке, это не удается, но как только игла входит в эпидуральное пространство, сопротивление исчезает, и вы легко вводите физиологический раствор через иглу.
• Вы берете тонкий эпидуральный катетер с прикрепленной к нему ниткой, после этого удаляете иглу, а катетер проводят на глубину иглы плюс 2 см.
• До введения тест-дозы в 2 мл вы проводите ас пи рационный тест. Подождите 3 мин.
• Теперь вы можете ввести нужную дозу анестетика, например 10 мл 0,25 % раствора чистого бупивакаина.
• Закрепите катетер на месте и обезопасьте его от повреждения.
• Измеряйте артериальное давление трижды в течение 15 мин (т.е. каждые 5 мин; начало действия препарата при этой анестезии более медленное, чем при спинальной, так что гипотензия может развиться несколько позже).
( > Блок Бира — с. 860).
Осложнения эпидуральной анестезии.
• Прокол твердой мозговой оболочки. Утечка ЦСЖ может быть и не очевидна, поэтому столь большое значение имеет введение тест-дозы. (У кровати больного следует определить содержание глюкозы в жидкости, вытекающей из иглы, — при наличии ЦСЖ результат будет положительным. Через эпидуральный фильтр введите 1 л физиологического раствора в течение 24 ч. Дайте больному жидкость внутрь. Пациент должен лежать в строго горизонтальном положении, т.е. голова не приподнята. При головной боли назначают анальгетики, для предупреждения запоров и тужения при акте дефекации — слабительные средства. Может понадобиться эпидуральная кровяная пломба. Целесообразно связаться с консультантом.
• Прокол кровеносного сосуда и интравазальное введение анестетика. Лечение: кислород, внутривенные инфузии, прессорные препараты, атропин при брадикардии (в результате блокады симпатических импульсов к сердцу по Т2_^).
• Гиповентиляция. Как правило, это состояние бывает обусловлено моторной блокадой межреберных мышц. Может потребоваться искусственная вентиляция легких.
• Попадание большой дозы анестетика в ЦСЖ. При этом возникают резкая гипотензия, апноэ, потеря сознания. Лечение: перемещающаяся вентиляция под положительным давлением, коррекция гипотензии. Если лечение не начать немедленно, наступает смерть от асфиксии.
Каудальная (сакрально-эпидуральная) анестезия.• Положение больного на левом боку.
• Пропальпируйте крестцовую щель (примерно на 4—5 см выше конца копчика).
• Введите иглу 18G перпендикулярно коже через крестцово-копчиковую мембрану в крестцовый канал.
• Проведите аспирационный тест (в шприц) и введите до 20 мл
0,5% раствора бупивакаина (если пациент взрослый).
• Если инъекцию делать трудно (в норме сопротивления быть не
должно) или возникает припухлость в месте введения, это свидетельствует о том, что игла расположена неправильно — введение прекратите! Удалите иглу и начните процедуру заново.
Показания.
• Анестезия крестцовой области.
• Хирургические вмешательства на мошонке, наложение «иизких» щипцов (манипуляции в нижней части полости малого таза), грыжа или геморрой.
Борьба с болью очень важна, поскольку болевые ощущения нарушают психологическое благополучие пациента, ухудшают сон, а следовательно, замедляются и процессы выздоровления и восстановления. В отсутствие болей физические процессы в организме протекают нормально, пациент может откашливаться, двигаться, что предупреждает развитие бронхолегочной инфекции, а также трофических повреждений, например пролежней. Боли усиливают гипо/ гипервентиляцию, гипертензию и тахикардию.
Методы аналгезии.1. Пероральная. Например, парацетамол по 0,5—1 г каждые 6 ч. Нестероидные противовоспалительные препараты, например дик-лофенак — 50 мг каждые 6 ч (помните об опасности желудочно-кишечных кровотечений, поэтому не назначайте его более чем на 1 нед и «прикрывайте» ранитидином). Опиоиды, например морфина сульфат в медленно высвобождающихся лекарственных формах (например, MST-30® или MST-100® каждые 12 ч внутрь). Большинство опиатов плохо абсорбируют из желудочно-кишечного тракта.
2. Сублингвальная. Эффективен бупренорфин (синтетический опиат, «контролируемый» препарат) — 0,4 мг каждые 6 ч.
3. Ингаляционная. Например, N20/02 (Entonox®), целесообразно его применение при родах, во время смены повязок, при физиотерапии и т.д.
4. Внутримышечная. Применяют морфии — 0,2 мг/кг, омнопон — 0,3 мг/кг. [В случае применения опиатов не забудьте назначить противорвотный препарат, например прохлорперазин (Prochlorperazine) в дозе 12,5 мг каждые 6 ч внутримышечно.]
5. Внутривенная. Анальгетики вводят болюсно или капельно. Опиаты— см. выше. Практикуется так называемая аналгезия, контролируемая пациентом (АКП) — введение заранее определенной дозы опиатов по требованию самого пациента. Не забудьте наметить лимит максимальной дозы!
6. Региональная анестезия — с. 980. Чаще всего применяется эпиду-ральная анестезия (опиаты или местные анестетики, болюсно или капельно). Разработаны различные методики (в межреберные нервы, в плечевое сплетение, блокада бедренного нерва).
7. Электрическая: при этом используется чрескожная стимуляция нерва — с. 148.
Хронические боли.
• При хронических болях в спине эпидурально вводят кортикостероиды.
• Блокада нервов: как временная (местная анестезия), так и постоянная (нейролитические препараты, например, алкоголь, фенол). Блокада тройничного нерва, спинномозговых нервов, отделов вегетативной нервной системы (например, звездчатого ганглия, чревного сплетения).
• Радиочастотные поражения сопровождаются локализованным
повреждением в нервной системе, что блокирует проведение нервных импульсов.
• Гипноз.
• Акупунктура.
Последняя страницаМы начали написание этой книги с мыслью, что тело медицинского знания подобно коралловому рифу, т.е. представляет собой сообщество многочисленных живых частиц. На сегодня мы уже, как будто бы, знаем все о самых главных и значимых частях коралловых рифов: тех рифов, на которые натыкались многие, странствующие по океану практической медицины и, увы, шли ко дну до того, как им удавалось достичь какой-иибудь безопасной гавани в тихом внутреннем заливчике.
При накоплении медицинских знаний конечные цели представляются столь отдаленными, что приобретающий их постоянно испытывает искушение выбросить за борт лишний груз, представляющийся ему ненужным. Однако он сам не понимает того, что как раз в этот момент терпит крушение: дело в том, что его «морское путешествие» не имеет конечного пункта назначения, и не существует безопасной лагуны, а выбрасывая «лишний» груз с корабля, мы одновременно выбрасываем и то, что придает ему устойчивость и равновесие.
Прошли те дни, когда полагали, что преклинические и клинические дисциплины представляют собой основу знаний врача. Теперь же мы совершенно ясно понимаем, что врач нуждается в неизмеримо больших знаниях, чем те, которые заключены в учебниках и в других книгах. Так что вы, врачи, не позволяйте себе спрятаться в кокон «чистой культуры» клинической медицины и не стыдитесь поддерживать рост «смешанной культуры» вашего знания.
Если читатель данной монографии хочет преуспевать в практической медицине, пусть он защитит свою голову от более чем усердного внимания алчных до академических знаний учителей и авторов учебников (таких, как мы сами), пусть этот начинающий врач обратит внимание на мир вокруг него. Пусть он читает художественную литературу, пусть он находит друзей, пусть он никогда не упустит случая попутешествовать и, что самое главное, пусть он будет всегда легок на подъем и любознателен — только тогда приобретет он бесценное качество лечащего врача: душу богатую и открытую для взаимопонимания и сочувствия.
Анестезия
Оксфордский справочник для клиницистов
Дж.А.Б. Кольер, Дж.М. Лонгмор, Дж.Г. Харвей
Оксфордский справочник для клиницистовЗав. редакцией О. ГО. Шешукова Научный редактор С.Г. Брагинская Редактор издательства Е.В. Ярных Художественный редактор С.М. Лымина Оформление художника В. С. Сергеевой Технический редактор В.И. Табенская Корректор Т. Г. Ганина
ИБ № 6712
ЛР № 010215 от 29.04.97. Сдано в набор 07.07.2000. Подписано к печати 12.09.2000. Формат бумаги 84х1081/з2. Бумага офсетн. № 1. Гарнитура Таймс. Печать офсетная. Уел. печ. л. 52,08. Уел. кр.-отт. 52,29. Уч.-изд. л. 51,84. Тираж 10 000 экз. Заказ № 2195.
Ордена Трудового Красного Знамени издательство «Медицина»
101000, Москва, Петроверигский пер., 6/8
Отпечатано с оригинал-макета в
ОАО «Можайский полиграфический комбинат»
143200, г. Можайск, ул. Мира, 93
Примечания:
2
В. Berg, 1984, Acta Gynecol., Scand., 63, 583—586.
3
ОТМ, 1987, OUP, p. 29.2.
19
Всегда располагайтесь максимально близко к больному, несмотря на то, что кто-нибудь из вас употреблял чеснок во время ленча.
• Подумайте об использовании короткодействующего мидриатика для расширения зрачка (с. 650).
• Помните, что разрывы сетчатки чаще всего происходят на периферии и их трудно увидеть без специального оборудования, несмотря на расширенный зрачок.
20
Information kindly supplied by Mr JKG Dart, Moorfields Eye Hospital, City Rd, London ECIV 2PD.
21
Под физиотерапией следует понимать все виды физического воздействия на организм с лечебной целью, включая и лечебную физкультуру. — Примеч. пер.
22
Под физиотерапией следует понимать все виды физического воздействия на организм с лечебной целью, включая и лечебную физкультуру. — Примеч. пер.
23
Т. Bartow, 1962, J. Bone Joint Surg., 48, 292.