|
||||
|
|
1. Введение в кровь Кровь – это не что иное, как жидкая ткань. Она циркулирует по замкнутой системе сосудов и выполняет ряд жизненно необходимых функций, среди которых среди которыххх функций. Это и озможными питательными веществамиьных веществ к органам и тканемкращалось, а печени было. дает особого внимания заслуживают функции питания, транспорта и защиты. Благодаря этим функциям органы и ткани всего организма снабжаются кислородом и всевозможными питательными веществами, а также обезвреживаются микроорганизмы и доставляются «отработанные» продукты жизнедеятельности человека к органам, уничтожающим эти продукты. Что касается общего количества крови, то у мужчин в организме находится до 5–6, а у женщин – 4–5 литров, причем скорость движения крови по сосудам достигает 40 км/ч. Главная же роль отводится, безусловно, составу крови, потому что лишь благодаря наличию в нем уникальных компонентов, которые так слаженно взаимодействуют, кровь обеспечивается всеми необходимыми свойствами. Состав же крови прост, как и все гениальное. Она включает плазму – ее жидкая составляющая и так называемые форменные элементы: эритроциты, или красные кровяные тельца, лейкоциты, известные как белые кровяные тельца и, наконец, тромбоциты, именуемые еще кровяными пластинками. 1.1. Что такое забор и как это происходит? Клинические анализы оказывают неоценимую помощь врачу для постановки конечного диагноза. Именно сдвиг количественного и качественного состава компонентов крови в сторону повышения или понижения говорит о наличии определенного заболевания. На протяжении долгого времени изыскивался метод, позволяющий быстро и качественно оценить изменения в показателях. И в результате многолетней кропотливой работы по поиску оптимального метода исследования им оказался метод забора капиллярной крови из пальца руки, обычно безымянного. Этот метод дешев, прост в использовании, достаточно информативен и, что немаловажно для многих, практически безболезнен. Забор крови длится несколько минут и не приносит особого дискомфорта. Но для достоверности он требует соблюдения нескольких простых правил, которые уберегут от ошибочных и неточных результатов. Так, например, перед анализом стоит воздержаться от приема алкоголя, по крайней мере, за три дня до проведения забора крови. Также последний прием пищи должен быть за 8-12 часов перед анализом. Поэтому забор проводится в утренние часы. Конечно в форсмажорных ситуациях, когда у врача появилось подозрение на серьезную угрозу для жизни в виде острых заболеваний, таких как острый аппендицит, панкреатит, инфаркт миокарда, кровь берется без промедления, и сам забор не должен зависеть от времени суток и давности приема пищи. Плюс ко всему перед сдачей крови в лабораторию советуется отказаться от чрезмерных физических нагрузок, таких как бег и перемещение тяжестей, а также воздержаться от посещения бань, саун, в общем, от всех интенсивных воздействий на организм. Ну и, наконец, как же это происходит и как это технически правильно необходимо проводить? На самом деле просто! Обычно берется безымянный палец правой руки, при необходимости можно воспользоваться аналогичным пальцем на левой руке. В крайнем случае, можно воспользоваться средним или указательным, но практика показывает, что безымянного вполне достаточно. Перед взятием крови кожа обрабатывается спиртовым раствором. Далее лаборант в резиновых перчатках берет стерильный одноразовый ланцет и делает прокол боковой поверхности мягких тканей концевой фаланги. Первая капля крови промокается шариком из ваты, а последняя используется для приготовления мазков крови, а также набора в специальный стеклянный капилляр для определения скорости оседания эритроцитов и оценки других показателей, о которых речь пойдет далее. 1.1.1. Несущий кислород Одним из важнейших показателей, исследуемых при проведении анализа, по праву считается гемоглобин. И вполне уместно может возникнуть вопрос «А что это такое и для чего он нужен?». Гемоглобин представляет собой не что иное, как особый белок, который является частью эритроцита и имеет уникальную способность присоединять к себе кислород, перенося его во все органы и ткани человека. А его специфический красный цвет и обуславливает характерную окраску крови. Состоит же молекула гемоглобина из двух частей, одна из которых имеет название гем, в состав которой входит железо, а вторая – это белок под названием глобин. Как и все остальное, гемоглобин имеет свои количественные нормы содержания в крови. Так, у мужчин эта норма колеблется в пределах 130–160 г/л, у женщин – 120–140 г/л. При определенных неблагоприятных условиях количество гемоглобина может резко снизиться и вызвать заболевание, которое носит название анемия. Наиболее же распространенными причинами являются дефицит железа, при недостаточном его поступлении с пищей или нарушении всасывания его в кишечнике, острые и хронические кровопотери, недостаток витамина B12 и фолиевой кислоты. Анемия нередко встречается и у больных с онкологией. Также не следует забывать о том, что анемия является серьезным предупреждением и требует немедленного проведения углубленных диагностических процедур. Что же происходит в организме при анемии? Одновременно со снижением количества гемоглобина идет снижение питания тканей организма кислородом, причем более всего страдают те органы, в которых активно происходит обмен веществ: сердце, мозг, печень и почки. И чем меньше гемоглобина, тем тяжелее течение анемии. Причем показатель ниже 60 г/л уже считается опасным для жизни и требует срочного переливания крови или эритроцитарной массы. Конечно, уровень гемоглобина может и повыситься. Данное явление встречается при лейкозах, при обезвоживании организма, когда происходит «сгущение» крови, а также в виде компенсации у здоровых людей, которые находятся в условиях высокогорья или у летчиков после полетов на большой высоте. 1.1.2. Красные тельца Красные тельца, еще известные как эритроциты, – маленькие круглые плоские клетки диаметром примерно 7,5 микрона. Особенностью эритроцита является его уникальная форма. Так, по краям он толще, чем в центре, и многими сравнивается с формой двояковогнутой линзы. Считается, что данная форма наиболее оптимальна, и именно благодаря ей происходит максимальное насыщение эритроцитов кислородом, когда они проходят через легочные капилляры, и углекислотой при прохождении ими внутренних органов и тканей. А сколько же содержится эритроцитов в норме?  Рис. 1. Так выглядят эритроциты И опять их количество зависит от пола и составляет в норме у мужчин 4-5х1012 г/л, а у женщин – 3,7–4,7 х1012 г/л. Конечно, не обходится без колебания и показатель количества эритроцитов. При различных заболеваниях их количество может, как уменьшаться, так и резко падать. Так, например, снижение содержания эритроцитов в крови по аналогии с гемоглобином может свидетельствовать о развитии анемии. Но и тут не обходится без особенностей. Все дело в том, что при различных формах анемии количество эритроцитов и уровень гемоглобина часто снижаются непропорционально, причем количество самого гемоглобина в эритроците может быть различным. Это стоит учитывать при проведении клинического анализа крови, потому что сразу необходимо определять цветовой показатель, речь о котором пойдет позже, и среднее содержание гемоглобина в эритроците. Очень часто это оказывает неоценимую помощь врачу в быстрой и правильной постановке диагноза различных форм анемии. Не стоит забывать и о возможности патологического увеличения количества эритроцитов, именуемого в медицинской среде кратко – эритроцитозом. В таких случаях показатель может вырасти до 8-12х1012 г/л и более. К сожалению как для врача, так и для пациента этот факт роста свидетельствует о развитии одной из форм лейкоза, именуемой эритремией. Конечно, встречаются случаи компенсаторного увеличения, когда наблюдается рост количества эритроцитов в ответ на нахождение человека в экстремальных условиях, например в горах или полетах на больших высотах, где атмосфера разряжена по кислороду. Однако часто компенсаторное повышение количества эритроцитов встречается и у больных людей, у которых происходит увеличение количества эритроцитов, например при эмфиземе легких, пневмосклерозе, хроническом бронхите и других заболеваниях, сопровождающихся дыхательной недостаточностью, или заболеваниях, сопровождающихся сердечной недостаточностью. Не стоит также забывать и о других возможных эритроцитозах, ярким представителем которых является эритроцитоз, известный под названием парнеопластический (греч. para – возле, при; нео… + греч. plasis – образования). Данное явление встречается при различных формах рака почек, поджелудочной железы и других органов. Следует знать, что при развитии всевозможных патологических процессов форма и размер эритроцитов может необычно изменяться, что является важным диагностическим признаком. Так, в крови при анемиях могут наблюдаться эритроциты различной величины, что в медицинской среде именуется анизоцитозом. Причем эритроциты при нормальных размерах называются нормоцитами, увеличенные – макроцитами и уменьшенные, как уже можно было догадаться, микроцитами. Последние встречаются при гемолитической анемии, анемии после хронической кровопотери, а также при злокачественных заболеваниях. Увеличенные же эритроциты наблюдаются при B12-, фолиеводефицитной анемиях, при малярии, а также при заболеваниях печени и легких. Нередко при B12-, фолиеводефицитной анемиях и редко при острых лейкозах встречаются и очень большие эритроциты, которые получили название мегалоциты. Помимо изменения размеров, при заболеваниях эритроциты могут принимать вытянутую, червеобразную, грушевидную и многие другие неправильные формы. Данное явление носит название пойкилоцитоз и объясняется как результат неполноценной регенерации эритроцитов, происходящей в костном мозге. Пойкилоцитоз часто является признаком B12-дефицитной анемии. Нередки случаи специфического изменения формы эритроцитов при некоторых врожденных заболеваниях. К примеру, когда эритроцит имеет форму серпа, то это свидетельствует о наличии серповидноклеточной анемии. Еще одной разновидностью нарушений формы являются мишеневидные эритроциты, особенностью которых, является сокращение участка в центре, что придает ему вид мишени. Это явление встречается при талассемии или при отравлении свинцом.  Рис. 2. Так выглядит патологически измененный эритроцит Не следует забывать, что есть возможность обнаружить в крови молодые формы эритроцитов – так называемые ретикулоциты, норма содержания которых колеблется в пределах 0,2–1,2 % от общего количества эритроцитов. Изменение количества ретикулоцитов позволяет судить о способности костного мозга быстро возвращать к норме количество эритроцитов при анемии. Так, например, при лечении B12-дефицитной анемии одним из первых признаков выздоровления является увеличение содержания ретикулоцитов в крови и называется ретикулоцитозом. В тоже время, когда уровень ретикулоцитов в крови максимально возрастает, это явление носит название ретикулоцитарного криза. Однако в случае снижения уровня ретикулоцитов при продолжительных анемиях говорит о том, что регенераторная способность костного мозга снижена и является плохим знаком. В случаях, когда анемия отсутствует, а ретикулоцитоз есть, следует провести весь спектр диагностических процедур, поскольку данный факт может свидетельствовать о наличии метастазов рака в костном мозге и некоторых форм лейкозов. Еще одним показателем при работе с эритроцитами является цветовой показатель, который в норме составляет 0,86-1,05. Изменение этого показателя как в сторону снижения, так и в сторону повышения может свидетельствовать о наличии заболевания. В случае, когда цветовой показатель выше 1,05, это говорит о наличии гиперхромии (греч. hyper – над, сверх, по ту сторону; chroma – цвет) и появляется у людей с B12-дефицитной анемией. Так же как и в случае повышения, снижение цветового показателя на 0,8 и менее указывает на гиперхромию (греч. hypo – снизу, под), которая наиболее часто встречается при железодефицитной анемии. Нередко гипохромная анемия развивается при злокачественных опухолях, очень часто при раке желудка. В случаях, когда количество эритроцитов и уровень гемоглобина снижен, в то время как цветовой показатель находится в пределах нормы, можно говорить о нормохромной анемии, к которой можно отнести так называемую, гемолитическую и апластическую анемию. При этом при первом заболевании происходит быстрое разрушение эритроцитов, а при втором – в костном мозге происходит выработка недостаточного количества эритроцитов. Еще одним показателем, характеризующим объемный избыток или недостаток красных кровяных телец в крови, является гематокритное число, или гематокрит. Проще говоря, гематокрит – это отношение объема эритроцитов к объему плазмы. Показатель этот у мужчин составляет 0,4–0,48, а у женщин – 0,36-0,42. По аналогии с другими показателями снижение или увеличение гематокрита свидетельствует о наличии заболевания. Так, снижение гематокритного числа наблюдается при анемиях и разведении крови и обусловлено получением больным большого количества лекарственных растворов или принятием большого количества жидкости внутрь. Увеличение показателя имеет место при эритремии – форме тяжелого онкологического заболевания крови и компенсаторных эритроцитозах. 1.1.3. Скорость Вот и пришло время рассказать о, пожалуй, самом известном из показателей – скорости оседания эритроцитов. Скорость любят многие, но в случае скорости оседания эритроцитов лучше, чтобы она была минимальной и укладывалась у мужчин в пределы 1-10 мм/ч, у женщин – 2-15 мм/ч.  Рис. 3. Пробирки для измерения скорости оседания эритроцитов Но почему так? Что это за показатель? О чем говорит эта скорость? Все просто! СОЭ – это скорость, при которой разделяется на два слоя несвернувшаяся кровь, помещенная в специальный капилляр. Первый нижний состоит из осевших эритроцитов, и второй верхний, состоящий из прозрачной плазмы. Как уже можно было догадаться, измеряется этот показатель ни в километрах, ни в метрах, а именно в миллиметрах в час. Повышение скорости оседания эритроцитов, как правило, всегда нехороший знак, говорящий о сбое в организме. Какова же причина увеличения? Предполагается, что СОЭ увеличивается из-за увеличения соотношения в плазме крови белковых частиц крупных размеров, известных как глобулины, и малых размеров, именуемых альбуминами. Стоит отметить, что к глобулинам относятся антитела, выполняющие защитную функцию. При попадании в организм вирусов, бактерий, грибков, количество антител быстро увеличивается, что влечет за собой изменение соотношения белков крови. Именно поэтому основная причина увеличения СОЭ – это ответ на воспалительный процесс, который протекает в человеческом организме. Поэтому когда человек заболевает каким-нибудь инфекционным или неинфекционным заболеванием, будь то пневмония, ангина или просто воспаление суставов, у него сразу повышается СОЭ. Причем как сильно она повысится, напрямую зависит от тяжести воспаления. Так, при легкой форме СОЭ может возрастать до 15–20 мм/ч, а уже при тяжелой – до 60–80 мм/ч. Однако, когда СОЭ снижается в процессе лечения, это говорит о благоприятном течении болезни и о скором выздоровлении больного. Будет ошибочным утверждение, что увеличение СОЭ всегда говорит о воспалении. На величину СОЭ влияет множество факторов: это и изменение соотношения плотной и жидкой частей крови, и снижение или увеличение количества красных кровяных телец, и потеря белка с мочой, и даже нарушение синтеза белка в печени. Можно также выделить группы именно невоспалительных заболеваний, приводящих к увеличению СОЭ. Это анемии, тяжелые заболевания печени и почек, злокачественные опухоли, инфаркт миокарда, инфаркт легких, инсульт, а также частые переливания крови и вакцинотерапия. Следует не забывать, что помимо патологических причин увеличения СОЭ, есть и физиологические, к которым можно отнести беременность или менструации у женщин. Необходимо помнить, что увеличение СОЭ может не произойти, если у больного есть какая-либо сопутствующая патология, как, например, хроническая сердечно-легочная недостаточность; заболевания и состояния, такие как компенсаторные эритроцитозы и эритремия, при которых может увеличиваться количество эритроцитов в крови; острый вирусный гепатит и механическая желтуха; повышение белка в крови. Плюс ко всему снижению СОЭ может способствовать прием препаратов хлористого кальция и аспирина. 1.1.4. Белые тельца Белые кровяные тельца, в медицинской среде чаще называемые лейкоцитами, – это бесцветные клетки, округлой или неправильной формы, размером от 6 до 20 микрон. Лейкоциты часто сравнивают с амебой, потому что они схожи с одноклеточным организмом тем, что имеют ядро и способны без чьей-либо помощи передвигаться. Еще одной особенностью белых кровяных телец является то, что их количество в крови намного меньше, чем тех же эритроцитов и составляет 4,0–8,8х109 г/л. Что же такое лейкоциты?  Рис. 4. Так выглядит лейкоцит Лейкоциты заслуженно можно назвать главным защитным фактором в противостоянии организма человека со всевозможными болезнями. На вооружении этих клеток есть специальные ферменты, которые могут «перерабатывать» микроорганизмы, а чужеродные белки и продукты распада, которые образуются в организме в процессе жизнедеятельности организма, способны связывать и расщеплять. И не стоит забывать о способности отдельных форм лейкоцитов вырабатывать специальные белковые частицы, атакующие любые чужеродные микроорганизмы, попавшие в кровь, либо на слизистые оболочки или в другие человеческие органы и ткани. Белые кровяные тельца делят на два основных типа. Так гранулоцитами, или зернистыми лейкоцитами, называют те клетки, в которых цитоплазма имеет специфическую зернистость. В то же время гранулоциты тоже делятся на три группы: нейтрофилы, подразделяющиеся на палочкоядерные и сегментоядерные, а также базофилы и эозинофилы. Как уже можно было догадаться, лейкоциты второго типа не содержат в цитоплазме гранул и среди них выделяют две группы – лимфоциты и моноциты. Перечисленные типы лейкоцитов обладают специфическими функциями и по-разному изменяются при различных заболеваниях. Явление, при котором уровень лейкоцитов выше нормы, называется лейкоцитоз, в то время как понижение – лейкопенией. Эти явления могут быть физиологическими, встречающимися в норме у здоровых людей и патологическими, при появлении определенных заболеваний. В каких же конкретно случаях может наблюдаться физиологический лейкоцитоз? Так называемый пищеварительный лейкоцитоз может наступить через 2–3 часа после приема пищи. Среди прочих причин можно отметить лейкоцитоз после интенсивных физических нагрузок, приема горячих или холодных ванн, психоэмоционального напряжения, а также перед менструацией и во второй половине беременности. Поэтому перед проведением исследования показателей количества лейкоцитов, следует избегать стрессовых ситуаций, интенсивных физических нагрузок, водных процедур. Также забор крови лучше делать утром на голодный желудок. Причинами же патологического лейкоцитоза, являются всевозможные патологические заболевания, в числе которых, отит, рожа, менингит, пневмония, а также нагноения и воспалительные процессы плевры (эмпиема, плеврит), брюшной полости (аппендицит, перитонит, панкреатит), подкожной клетчатки (панариций, флегмона, абсцесс). Помимо этого, патологический лейкоцитоз могут вызвать обширные ожоги частей тела, инфаркты сердца, легких, селезенки и почек, состояния после значительных кровопотерь, лейкозы, ХПН, или хроническая почечная недостаточность, а также диабетическая кома. Следует иметь в виду, что из-за ослабленного иммунитета у лиц старческого возраста, истощенных людей, алкоголиков и наркоманов при вышеперечисленных состояниях лейкоцитоз может и отсутствовать. Необходимо помнить, что если при инфекционных и воспалительных заболеваниях нет лейкоцитоза, то это недобрый знак и ничего хорошего не предвещает. Еще одной разновидностью патологии, но уже вследствие снижения количества лейкоцитов ниже 4,0х109/л, является лейкопения, причиной которой служит угнетение образования лейкоцитов в костном мозге. Помимо основных часто встречающихся механизмов развития лейкопении, наблюдаются и редкие альтернативные механизмы. Среди них выделяются чрезмерное разрушение в сосудистом русле и перераспределение лейкоцитов с их задержкой в органах-депо, что наблюдается при шоке или коллапсе. Какие же болезни и патологические состояния способствуют развитию лейкопении? Лейкопения может появиться вследствие воздействия ионизирующего излучения, после приема лекарственных препаратов, среди которых стоит выделить: противовоспалительные средства (анальгин, амидопирин); антибиотики (сульфаниламиды, левометицин); средства, угнетающие функцию щитовидной железы (мерказолил, пропицил); средства, используемые для лечения онкологических болезней – так называемые цитостатики (метотрексан, винкристин). В ряду виновников лейкопении находятся гипопластические или апластические заболевания, причины которых еще мало изучены, а также заболевания, протекающие с поражением селезенки, среди которых стоит отметить цирроз печени, лимфогранулематоз, сифилис и туберкулез. Кроме того, лейкопения встречается при системной красной волчанке, B12-дефицитной анемии, при онкологии с метастазами в костный мозг и в начальных стадиях развития лейкозов, а также вследствие отдельных инфекционных болезней, таких как малярия, бруцеллез, брюшной тиф, корь, краснуха, грипп и вирусный гепатит. 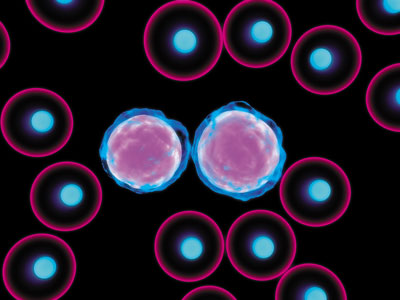 Рис. 5. Так выглядит лейкемия Для удобства постановки диагноза в качестве помощника используется процентное соотношение всех форм лейкоцитов в крови. И это соотношение получило название лейкоцитарная формула. Для удобства все значения лейкоцитарной формулы представлены в таблице № 1. Таблица 1. Лейкоцитарная формула крови и содержание различных типов лейкоцитов у здоровых людей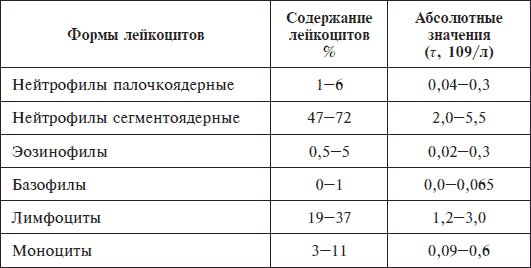 Так, при увеличении процентного соотношения тех или иных форм лейкоцитов соответственно меняется и окончание в названиях на – ия, – оз или – ез, например, (нейтрофилез, моноцитоз, эозинофилия, базофилия, лимфоцитоз). В случае, когда процентное содержание снижается, к названию данного вида лейкоцитов прибавляется окончание – пения, например, нейтропения, моноцитопения, эозинопения, базопения, лимфопения. Но определение процентного соотношения не является достаточным решением для постановки диагноза и при использовании лишь его может привести к диагностическим ошибкам. Поэтому, помимо процентного соотношения форм лейкоцитов, исследуют и их абсолютное число. К примеру, если в лейкоцитарной формуле лимфоцитов содержится 12 %, что ниже установленной нормы, в то время как общее количество лейкоцитов 13х109 г/л, то абсолютное количество лимфоцитов в крови – 1,56х109 г/л, то есть «укладывается» в нормативное значение. Поэтому и принято различать абсолютные и относительные изменения в содержании различных форм лейкоцитов. Так, абсолютным нейтрофилезом или нейтропенией и абсолютным лимфоцитозом или лимфопенией обозначаются случаи, когда происходит процентное повышение или снижение тех или иных типов лейкоцитов при допустимом их абсолютном содержании в крови. Случается, что нарушается как относительное, так и абсолютное количество различных форм лейкоцитов. Это свидетельствует об наличие абсолютного лимфоцитоза или лимфопении, абсолютного нейтрофилеза или нейтропении и так далее. Следует иметь в виду, что разные типы лейкоцитов, обеспечивают различные защитные реакции и при проведении анализа показателей лейкоцитарной формулы можно многое узнать о характере патологического процесса и помочь лечащему врачу поставить точный окончательный диагноз. Теперь можно подробнее разобрать, о чем же говорит снижение или увеличение различных типов лейкоцитов. Например, о развитии острого воспалительного процесса и особенно о гнойных заболеваниях очень отчетливо говорит нейтрофилез. Причем в медицинской терминологии воспаление обозначается присоединением окончания – ит к латинскому или греческому названию органа, и соответственно, нейтрофилез наблюдается при менингите, аппендиците, панкреатите, отите и т. д., а также флегмонах и абсцессах различной локализации и рожистом воспалении. Плюс ко всему многие другие инфекционные заболевания, диабетическая кома, инфаркт миокарда, инсульт, тяжелая почечная недостаточность и кровотечения, сопровождаются увеличением количества нейтрофилов. Кроме того, прием глюкокортикоидных гормональных препаратов, таких как преднизолон, триамцинолон, кортизон, может спровоцировать увеличение количества нейтрофилов. Стоит отметить, что при гнойных процессах и остром воспалении наиболее активны палочкоядерные лейкоциты. Причем увеличение количества лейкоцитов данного типа в крови именуется сдвигом лейкоцитарной формулы влево, или палочкоядерным сдвигом. Помимо увеличения количества нейтрофилов, встречаются и случаи их понижения. Данное явление получило название нейтропения. Она может наблюдаться при некоторых инфекционных заболеваниях, таких как брюшной тиф и малярия и вирусных заболеваниях – грипп, полиомиелит и вирусный гепатит А. Еще снижение количества нейтрофилов происходит при тяжелом течении воспалительных и гнойных процессов и является недобрым знаком, свидетельствующим о неблагоприятном прогнозе для больного. Также снижение количества нейтрофилов, может наблюдаться, когда подавляется функция костного мозга, развивается B12-дефицитная анемия, организм получает дозу ионизирующей радиации, интоксикации при приеме многих медицинских препаратов, таких как анальгин, бисептол, левомицетин, цефазолин, мерказолил и многих других. Если вы были внимательны, то смогли заметить что то, что вызывает лейкопению, приводит и к снижению нейтрофилов в крови. Теперь узнаем, когда происходит патологическое снижение или повышение уровня лимфоцитов. Так, лимфоцитоз наблюдается при таких инфекциях, как бруцеллез, брюшной и возвратный эпидемический тиф и туберкулез. К примеру, у туберкулезных больных повышение уровня лимфоцитов служит добрым знаком и говорит о том, что болезнь протекает благоприятно и возможно скорое выздоровление, в то время как лимфопения свидетельствует о противоположном. Плюс ко всему, лимфоцитоз часто появляется при снижении функции щитовидной железы: гипотиреозе, подостром тиреоидите, хронической лучевой болезни, бронхиальной астме, B12-дефицитной анемии, голодании. Известны случаи появления лимфоцитоза при приеме наркотиков. Снижение лимфоцитов свидетельствует о снижении иммунитета и очень часто выявляется у больных с тяжелыми и длительными инфекционно-воспалительными процессами, тяжелейшими формами туберкулеза, СПИДом, отдельными формами лейкозов и лимфогранулематозов, длительном голодании, которое приводит к развитию дистрофии, а также у лиц страдающих хроническим алкоголизмом, наркоманов и токсикоманов. Снижение моноцитов наиболее часто встречается при инфекционном мононуклеозе, а также при инфекционном паротите и краснухе. Появление моноцитоза в крови свидетельствует о наличии тяжело протекающих болезней – сепсисе, туберкулезе, некоторых формах лейкозов, а также при злокачественных заболеваниях лимфатической системы, таких как лимфогранулематоз и лимфома. В то время как моноцитопения говорит о поражении костного мозга и встречается при апластической анемии и волосатоклеточном лейкозе. Ну и напоследок разберем причины изменения количества эозинофилов и базофилов. Повышение уровня эозинофилов свидетельствует о наличии в организме следующих патологических состояний: • Аллергические заболевания и состояния (бронхиальная астма, крапивница, отек Квинке и прочие). • Паразитарные заболевания (описторхоз, лямблиоз, аскаридоз и прочие). • Некоторые кожные болезни (экзема и псориаз). • Коллагенозы (ревматизм, СКВ, или системная красная волчанка). • Некоторые тяжелые заболевания крови (лимфогранулематоз). • Инфекционные заболевания (сифилис, туберкулез). • Прием некоторых лекарственных препаратов (антибиотики). • Наследственные формы эозинофилии. Эозинопения же может появиться в разгар той или иной инфекционной болезни, B12-дефицитной анемии и в случаях поражения костного мозга. Увеличение количества базофилов в крови говорит о наличии хронического миелолейкоза, понижении функции щитовидной железы. Однако же существуют физиологические причины базофилии, например, в предменструальном периоде у женщин. Уменьшение количества базофилов наоборот свидетельствует о повышении функции щитовидной железы, а также о беременности, возможных стрессовых воздействиях. Еще базопения встречается при болезни Иценко-Кушенга, таком патологическом состоянии, когда нарушается работа гипофиза или надпочечников и в крови увеличивается уровень глюкокортикоидов. 1.1.5. Кровяные пластинки Кровяные пластинки, или тромбоциты – именно так называются последние самые мелкие из представителей кровяных телец. Ведь их размер составляет всего 1,5–2,5 микрона. Но, не смотря на маленькие размеры, тромбоциты, выполняют одну из наиболее важных функций – предотвращение и остановка кровотечений. И если нарушается баланс тромбоцитов, то это может привести к обширным кровотечениям и патологическому изменению сосудов – они теряют эластичность и начинают кровоточить. 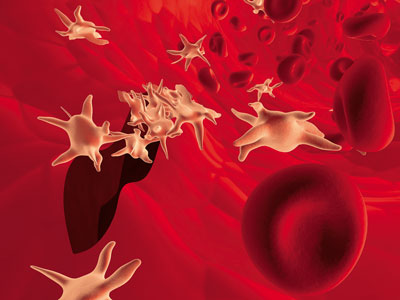 Рис. 6. Так выглядят тромбоциты Но прежде, чем разбирать какие последствия может нести за собой изменение количества кровяных пластинок, необходимо выяснить, каково же их количество в норме. Так у здорового человека количество тромбоцитов равняется 200-400х109 г/л. Как уже можно было догадаться, по разным причинам это количество может меняться. Одновременно с количеством меняется и название. Поэтому, если уровень тромбоцитов падает ниже 200х109 г/л, то это состояние носит название тромбоцитопения, в то время как повышение их уровня на более чем 400х109 г/л – тромбоцитозом. Снижение уровня тромбоцитов – опасное состояние, которое сопровождается обильными и длительными кровотечениями. Данное состояние наблюдается при некоторых заболеваниях и состояниях, а именно: • Болезни Верльгофа, или аутоиммунной тромбоцитопенической пурпуре, при которой под действием специфических антител происходит повышенное разрушение тромбоцитов в крови. • Острые и хронические форы лейкозов. • Снижение образования тромбоцитов, обусловленное апластическими и гипопластическими состояниями неизвестной причины, B12-, фолиеводефицитной анемиями, а также метастазами рака в костный мозг. • Повышенная активность селезенки при циррозе печени и хронических вирусных гепатитах. • Системная красная волчанка, склеродермия и др. • Тиреотоксикоз и гипотиреоз. • Некоторые вирусные заболевания, такие как корь, краснуха, грипп и др. • ДВС-синдром, или синдром диссеминированного внутрисосудистого свертывания. • Прием некоторых лекарственных препаратов, которые вызывают токсическое или иммунное поражение костного мозга: цитостатики (винкристин, винбластин), аспирин, анальгин, левометицин. Так как низкое содержание кровяных телец может сулить тяжелые осложнения, необходимо провести пункцию костного мозга для исследования антитромбоцитарных антител. Повышение уровня тромбоцитов может и не вызывает кровотечений, однако же служит недобрым знаком и может сопутствовать весьма серьезным заболеваниям. Каковы же наиболее частые причины повышения уровня тромбоцитов? Во-первых, злокачественные опухоли, такие как рак почки или желудка. Во-вторых, онкологические заболевания крови, такие как лейкозы. Стоит отметить, что тромбоцитоз часто служит ранним сигналом опасной болезни, что особенно важно в диагностике. Помимо болезней, причиной увеличения количества тромбоцитов может быть состояние после обширных кровопотерь, после удаления селезенки и при сепсисе. |
|
||
