|
||||
|
|
2. Немного о моче «Что же такое моча? Для чего она нужна? Что показывает?» Эти и многие другие резонные вопросы могут появиться и не давать покоя нашему нетерпеливому читателю. В данном разделе можно будет узнать, что такое моча и какие основные правила необходимо соблюдать при проведении анализа. Моча – это продукт жизнедеятельности организма человека, который вырабатывается почками. Механизм ее образования заключается в фильтрации плазмы крови в капиллярах почечных клубочков. Образовавшийся фильтрат называется первичной мочой. Первичная моча включает в себя все составные части плазмы крови, за исключением белков. 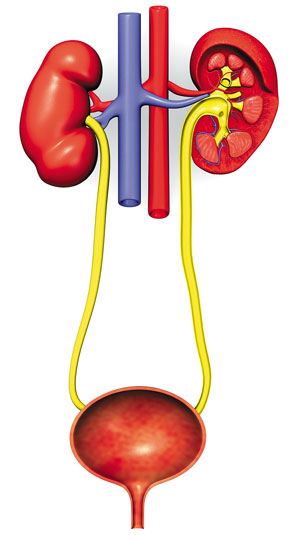 Рис. 7. Так выглядит мочевыделительная система Следующим этапом является процесс обратного всасывания в кровь до 98 % первичной мочи и содержащихся в ней минеральных солей и органических веществ, представляющих немаловажную ценность для человека. После этого образуется вторичная моча, т. е. та, которую мы видим на выходе ее из организма. Сама моча состоит почти на 96 % из воды, и в ней содержатся конечные продукты обмена веществ организма (мочевина, мочевая кислота, пигменты и др.), минеральные соли в растворенном виде, а также незначительное количество клеточных элементов крови и эпителия мочевыводящих путей. Собственно клиническое обследование мочи имеет важное диагностическое значение и может поведать многое о состоянии здоровья пациента. С одной стороны анализ мочи дает исчерпывающую информацию о состоянии мочеполовой системы, с другой – дает возможность врачу узнать о наличии некоторых эндокринных заболеваний, таких как сахарный и несахарный диабет. Плюс ко всему обнаружить определенные нарушения обмена веществ, а в отдельных случаях и показать о заболевании определенных внутренних органов. По аналогии с остальными повторное проведение анализа может показать динамику болезни, и по этому можно судить об эффективности проводимого лечения. При исследовании мочи в расчет берут показатели общих ее свойств (цвет, запах, прозрачность), физико-химических свойств (объем, плотность, кислотность), а также микроскопическое исследование осадка. Отличительной особенностью анализа мочи является то, что материал для исследования (моча), собирается непосредственно его хозяином. Но и тут, чтобы исключить недостоверности анализа, необходимо соблюдать ряд простых правил при ее сборе. Какие же основные правила необходимо соблюдать? Во-первых, перед проведением анализа следует ограничить прием сладостей, продуктов, обладающих яркой окраской. Во-вторых, следует избегать активных физических нагрузок, поскольку это может вызвать появление в моче белка. В-третьих, не рекомендуется прием некоторых лекарственных препаратов (витамины, жаропонижающие, болеутоляющие средства), которые могут исказить результаты биохимических исследований. В частности для женщин, не рекомендуется проводить анализ в период менструаций, поэтому исследование необходимо проводить только после ее окончания. Что касается времени проведения анализа, то в идеале наиболее подходящее для этого утреннее. Именно в это время моча идеально подходит для исследования, так как собранная за ночь в мочевом пузыре она защищена от влияния естественных суточных колебаний и является наиболее объективной. Для полноценного проведения анализа необходимо всего около 100 мл. Еще одним этапом перед забором мочи является этап гигиенической подготовки наружных половых органов. В особенности это касается женщин. Им для подготовки к сдаче анализов рекомендуется для обработки наружных половых органов использовать мыльный раствор. При несоблюдении должного туалета наружных половых органов результаты анализа могут быть недостоверны, так как в моче может быть обнаружено повышенное количество лейкоцитов, слизи и других загрязнений. Что касается тары, то мочу лучше забирать в сухую, чистую, тщательно отмытую от моющих средств и продуктов питания банку номинальным объемом около 200 мл или специально предназначенную для сдачи анализа медицинскую посуду.  Рис. 8. Так выглядит рекомендуемая для сдачи анализа мочи тара Немаловажен и сам процесс сбора мочи. Все дело в том, что в передних отделах мочеиспускательного канала и наружных половых органах в промежутках между мочеиспусканием могут накопиться элементы воспаления. Поэтому сперва необходимо выпустить небольшое количество мочи в унитаз и лишь затем оставшуюся ее часть поместить в банку. Не стоит также забывать, что банку необходимо плотно закрыть крышкой и только потом отправить в лабораторию вместе с направлением, на котором указывается дата сдачи анализа и Ф.И.О обследуемого. Стоит также не забывать, что моча должна быть исследована не позднее двух часов с момента ее получения. Это связано с тем, что при длительном хранении она может подвергнуться загрязнению бактериями, которые в процессе своей жизнедеятельности, выделяя аммиак, могут сдвигать pH крови в щелочную сторону. Также длительное хранение мочи может приводить к разрушению красных кровяных телец (эритроцитов) и прочих клеточных элементов, при дневном свете – желчных пигментов. И последний нюанс. При доставке мочи в лабораторию следует избегать ее замораживания, поскольку при этом образовавшийся осадок, содержащий соли, может быть принят за почечную патологию и скоординирует врача на ложный путь. 2.1. Свойство чудо-жидкости Моча, как и любая жидкость, имеет свою окраску, степень прозрачности и, конечно же, запах. Зная только эти показатели, можно поставить предварительный диагноз и не ошибиться. Так, цвет мочи в норме принимает окраску от соломенного до насыщенного желтого. Это обусловлено наличием в ней пигментов (красящих веществ) – урохрома, уробилина, уроэритрина, урозеина и др. Цветность также зависит от показателей относительной плотности и концентрированности мочи, т. е. чем выше эти показатели, тем более насыщенный желтый цвет она принимает. Соответственно, чем они ниже, тем моча светлее. Изменение цвета мочи может сигнализировать о развивающейся болезни. Так, при развитии отдельных патологических состояний моча может принимать несвойственный ей в нормальных условиях цвет и становиться синей, коричневой, красной, зеленой и так далее. Например, при гепатите окраска мочи может принимать темно-бурый цвет, что говорит о развитии у больного обтурационной или паренхиматозной формы желтухи. Это связано с потерей способности печени разрушать мезобилиноген, который в избытке накапливается в моче и при контакте с кислородом превращается в уробилин, что и обеспечивает ее окрашивание. В медицине любят проводить параллели и сравнивать измененную мочу, да и не только ее, с каким-либо продуктом питания или его отходами. Так, например, при развитии гломерулонефрита (заболевания почек) и других патологических состояний мочу сравнивают с мясными помоями, т. к. она имеет красный или розовато-красный цвет, что свидетельствует о развитии макрогематурии (крови в моче). А когда в моче содержится много жира, то она принимает вид разбавленного молока. Моча становится темно-красной при появлении в моче гемоглобина (гемоглобинурия). Данное явление встречается при переливании несовместимой крови, гемолитическом кризе, при синдроме длительного сдавливания и др. Еще красный цвет крови может встречаться при Порфирии (наследственном нарушении пигментного обмена). Если же при контакте с воздухом моча через короткий промежуток времени принимает черную окраску, то это говорит о наследственном заболевании обмена веществ – алкаптонурии. В случаях, когда в моче появляется гной (пиурия), она принимает серовато-белый цвет. Появление же зеленого или синего окрашивания может говорить как о введении в организм метиленового синего, так и об увеличении процессов гниения в кишечнике. Содержание индоксилсерных кислот в мочи резко увеличивается, и они распадаются и образуют индиго. Плюс ко всему, цвет мочи может изменять употребление в пищу отдельных продуктов питания и прием некоторых лекарственных средств. Так, свекла, антипирин, амидопирин, а также большие дозы аспирина могут придавать моче красный цвет. Оранжевое же окрашивание обеспечивают морковь, фурагин, фурадонин и рифампицин, а темно-коричневое – метронидазол. Что касается запаха, то и по нему можно многое рассказать о состоянии здоровья.  Рис. 9. Баночка с анализом Например, в норме запах мочи нейтрален и неспецифичен, но как только на горизонте появляется какое-нибудь заболевание, запах кардинально меняется. Так, в случае цистита или рака мочевого пузыря моча приобретает аммиачный запах. При том же раке мочевого пузыря моча, содержащая белок, кровь или гной, подвергается гниению, и запах ее напоминает тухлое мясо. Запах гниющих яблок появляется, когда в моче присутствуют кетоновые тела, фекалий – при инфицировании кишечной палочкой, мышиный – при фенилкетонурии и т. д. Ну и, наконец, можно немного поговорить о прозрачности мочи. В норме моча прозрачна, но в контакте с бактериями и при наличии в ней красных кровяных телец, клеточных элементов, солей, жира, слизи она теряет свою прозрачность и становится мутной. Чтобы определить, какова причина помутнения, проводят микроскопическое исследование осадка мочи или проведение химического анализа. 2.2. Сколько должно быть и сколько бывает? В норме количество выделяемой за сутки мочи, в медицинской среде именуемой суточным диурезом, колеблется от 1 до 2 литров и составляет 55–80 % от общего объема принятой жидкости. Помимо суточного, выделяют дневной и ночной диурез, причем в норме количество выделяемой мочи днем больше, чем ночью. При некоторых патологических состояниях, таких как начальные формы сердечной декомпенсации, цистопиелитов и прочих, появляется никтурия, т. е. количество выделяемой мочи ночью больше, чем днем. Увеличение же суточного диуреза или полиурия наблюдается как по физиологическим причинам (прием большого количества воды, употребление в пищу повышающих диурез продуктов (арбуз, дыня), так и при патологии – при нервном возбуждении, постлихорадочном состоянии, при сахарном и несахарном диабете, а также при некоторых заболеваниях почек, таких как хронические нефриты и пиелонефриты. Так, например, при несахарном диабете в сутки может быть выделено более 15 литров мочи. С другой стороны при различных физиологических и патологических состояниях может происходить и уменьшение суточного количества мочи или олигоурия. Так, у здоровых людей уменьшение количества мочи может быть обусловлено недостаточным употреблением жидкости или повышенным потоотделением, а при патологии – в случаях лихорадочных состояний, заболеваний сердца, острой печеночной недостаточности, нефросклероза и заболеваний почек. Нередко встречаются случаи полного отсутствия мочи на протяжении суток или анурия, которая наблюдается при острой почечной недостаточности, тяжелых нефритах, менингитах, отравлениях, мочекаменной болезни, опухолях. При большом приеме жидкости, нервном перевозбуждении, воспалении мочевыводящих путей может наблюдаться учащение мочеиспускания или полакизурия. При нервно-рефлекторных нарушениях может наблюдаться обратное явление – олакизурия или редкое мочеиспускание. Очень часто при воспалительных заболеваниях мочевыделительной системы (уретрит, вульвовагинит и др.) может ощущаться боль при мочеиспускании. Данное явление получило название дизурия. 2.3. А плотность-то какая? Моча, как и многие жидкости, имеет свою плотность, которая под влиянием различных факторов может как увеличиваться, так и уменьшаться. В норме показатель относительной плотности в течение всего дня и ночи постоянно изменяется в пределах от 1,002 до 1,035, но чаще всего его значение равно 1,012-1,020. Непостоянство плотности связывают с приемом пищи, воды и потерей жидкости организмом (потоотделение).  Рис. 10. Пробирки с мочой в лаборатории Но о чем же нам говорит плотность мочи? Все просто. Она дает информацию о количестве веществ, которые в моче растворены. Так, за сутки с мочой выводится от 50 до 75 г плотных веществ. Также разработана методика приблизительного расчета содержания плотной составляющей мочи, которая рассчитывается в граммах на литр. Для этого необходимо умножить две последние цифры относительной плотности на коэффициент 2,60. Когда значение относительной плотности мочи становится ниже или выше установленной нормы, то это является тревожным знаком как для врача, так и для пациента. Так, например, когда моча выделяется с постоянной относительной плотностью, которая равна плотности первичной мочи (1,010), то это говорит о тяжелой почечной недостаточности и называется изостенурией. Случаи, когда низкое значение плотности мочи постоянно, могут свидетельствовать о нарушении концентрационной функции почек, которая бывает при хронической форме нефрита и при первично или вторично сморщенной почке. А при несахарном диабете выделение мочи плотностью всего 1,001-1,004 говорит о нарушении обратной реабсорбции воды в канальцах. Повышение плотности мочи может наблюдаться при остром нефрите, когда понижается суточный диурез и происходит концентрирование мочи. Также высокая плотность может быть проявлением сахарного диабета, когда повышение плотности связано содержанием в моче патологически больших количеств глюкозы. Явление повышенной плотности получило название гиперстенурии. 2.4. Химия Еще больше информации о состоянии больного выдает химический анализ. С его помощью в моче можно обнаружить многие патологические включения, которые в норме в моче быть не должны. Среди этих включений выделяются: • Белок • Глюкоза • Желчные пигменты • Кетоновые тела Теперь можно разобрать каждый в отдельности. Итак, белок. В норме в моче белка быть не должно. Однако если он все-таки появляется, это свидетельствует о развитие патологического процесса в организме и носит название протеинурия. Протеинурию делят на органическую и функциональную. Так, функциональная протеинурия может наблюдаться при увеличении мембран почечного фильтра или когда происходит замедление тока крови в почечных клубочках, наблюдаемое при воздействии неблагоприятных раздражителей, таких как стресс, лихорадка и физическая нагрузка. К патологической также не относятся протеинурия, которая обусловлена недавно прошедшим инфарктом миокарда, приступом эпилепсии, инсульта и т. д. Кроме того, протеинурия может быть вызвана избыточным употреблением с пищей белка, но патологией это не является. Однако даже функциональная протеинурия в редких случаях может привести к гломерулонефриту. Стойкая и продолжительная протеинурия всегда является патологией и говорит о заболеваниях почек. В зависимости от локализации возникновения, протеинурию разделяют на почечную и внепочечную. Первая обусловлена непосредственным поражением почек, их клубочкового или канальцевого отдела, а вторая уже связана с инфекциями мочевых и половых путей. Причем количество белка во втором случае не превышает 1 г/л. В норме в общем анализе мочи также не должно быть и глюкозы. Возможно лишь обнаружение так называемых следов сахара в количестве 0,2–0,3 г/л. Но когда концентрация сахара в крови становится выше 9 ммоль/л или нарушаются процессы фильтрации и реабсорбции глюкозы в нефроне, начинается выделение сахара с мочой, или глюкозурия. Глюкозурию, вызванную нарушением фильтрации и реабсорбции, принято делить на первичную или врожденную и вторичную, которая является следствием патологии почек (хронического громелуронефрита, острой почечной недостаточности и т. д.). Следует иметь в виду, что появление сахара в моче не всегда говорит о патологии. Среди физиологических глюкозурий выделяют: • Алиментарную глюкозурию, когда после обильного употребления продуктов, богатых углеводами, организм на короткий срок перестает усваивать сахар. • Эмоциональную глюкозурию, наблюдаемую при стрессах и после нервного перенапряжения. • Лекарственную, после приема некоторых лекарственных препаратов, таких как кофеин и кортикостероиды. Что касается патологической глюкозурии, то выделяют панкреатогенную и непанкреатогенную глюкозурии. 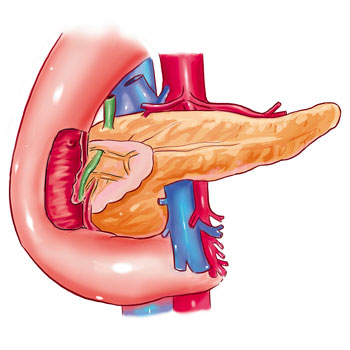 Рис. 11. Так выглядит поджелудочная железа Причем первая вызвана непосредственно поражением самой поджелудочной железы, а вторая обусловлена различными заболеваниями организма (тиреотоксикозе, синдроме Иценко-Кушинга, акромегалии, патологии почек, печени и т. д.). Следующий показатель, на который обращают внимание при химическом исследовании мочи, – это кетоновые тела. По аналогии с белком и глюкозой выделение кетоновых тел с мочой, или кетонурия, в норме отсутствует. Но что собой представляют эти кетоновые тела? Это ацетон, ацетоуксусная и ?-оксимасляная кислоты, и появление их в моче может быть в нескольких случаях: Во-первых, если, помимо кетоновых тел, в моче обнаруживается еще и глюкоза, то больному с высокой степенью вероятности, в зависимости от имеющихся у него симптомов, можно поставить диагноз диабетического ацидоза, прекомы или комы. Во-вторых, в случаях, если в моче ацетон есть, а глюкозы нет, то диабет никак не может быть причиной кетонурии. В этом случае скорей всего данное явление может быть вызвано: • голоданием, когда уменьшается сжигание сахара и мобилизация жира; • диетой, богатой жирами, так называемой, кетогенной диетой; • желудочно-кишечными расстройствами, такими как рвота и понос; • тяжелыми токсикозами; • отравлениями; • лихорадочными состояниями. Ну и наконец-то мы подошли к последнему показателю, на который обращают особое внимание при проведении химического исследования мочи – показатель количества желчных пигментов (билирубин и уробилиноген). Моча здорового человека билирубин содержать не должна. Выделение же билирубина с мочой или билирубинурия происходит в двух случаях: во-первых, при печеночной желтухе, когда поражаются клетки печени; во-вторых, при подпеченочной желтухе, когда нарушается отток желчи. В обоих случаях в моче наблюдается повышение только прямого билирубина, поскольку непрямой не может пройти через почечный фильтр и его появление в моче невозможно. Появление же в больших количествах в моче уробилиногена может свидетельствовать о заболеваниях как самой печени (цирроз, гепатит), так и заболеваниях соседствующих с печенью органов (холецистит, запор, желчная и почечная колика и тому подобные). В тоже время и полное отсутствие в моче уробилиногена не сулит ничего хорошего. Это явление встречается при прекращении поступления желчи в кишечник, что позволяет предположить диагноз подпеченочной желтухи при желчекаменной болезни. 2.5. Не неприятный осадок Уже много было сказано о моче, но как-то о ее осадке упоминалось вскользь и хотелось бы исправить это досадное недоразумение. В первую очередь необходимо отметить, что осадок бывает: • организованный, т. е. в него входят частицы органического происхождения, такие как эритроциты, лейкоциты, а также эпителиальные клетки и цилиндры; • неорганизованный, в состав которого входят кристаллические и аморфные соли.  Рис. 12. Так выглядит микроскоп для исследования анализа Известно, что за сутки с мочой выделяется около 2 млн. эритроцитов, т. е. само собой разумеется, что при исследовании осадка мочи их легко можно обнаружить. Да, но все равно в норме с помощью микроскопа в женском организме обнаруживается менее 3 эритроцитов в области зрения, а у мужчин и того меньше – 1. И если эритроцитов больше указанного числа, то это является гематурией (кровь в моче). Гематурию принято разделять на: • макрогематурию, когда изменен цвет мочи; • микрогематурию, когда цвет не меняется, а красные кровяные тельца можно обнаружить лишь под микроскопом. Также в осадке эритроциты могут быть как неизмененными, т. е. еще содержащими гемоглобин, так и измененными, т. е. лишенными его. Причем содержащие гемоглобин эритроциты чаще встречаются при заболеваниях мочевыводящих путей (цистит, уретрит), а лишенные гемоглобина дают более исчерпывающую информацию, которая необходима для постановки диагноза, поскольку данный вид эритроцитов имеет почечное происхождение и всегда встречается при гломерулонефритах, туберкулезе и прочих заболеваниях почек. Чтобы определить, откуда в мочу попадают эритроциты, используют пробу «трех сосудов». Если кровоточит уретра, то наибольшее количество неизмененных эритроцитов будет наблюдаться в первой порции, если источником является мочевой пузырь, то наибольшее количество неизмененных эритроцитов будет наблюдаться в последней порции. Равное же количество эритроцитов во всех трех порциях будет свидетельствовать о других источниках кровотечения. В моче здорового человека белых кровяных телец очень мало. Так, у мужчин в норме можно обнаружить 0–3, а у женщин 0–6 лейкоцитов в поле зрения микроскопа. Появление лейкоцитурии говорит об происходящих воспалительных процессах в почках, например, пиелонефрите или воспалении мочевыводящих путей (цистит, уретрит). По аналогии с эритроцитами, источник лейкоцитурии также определяется пробой «трех сосудов». В первой пробе лейкоцитов больше при уретритах и простатитах, в третьей – при циститах, а равномерное их распределение в трех пробах – при поражениях почек. Также в осадке мочи встречаются и эпителиальные клетки. Они представлены эпителием разного происхождения. Так, плоский эпителий может попасть в мочу из влагалища, уретры, но это особого диагностического значения не имеет. А вот клетки переходного эпителия покрывают слизистую мочевого пузыря, мочеточников, лоханок, крупных протоков предстательной железы и их появление говорит о воспалительных процессах этих органов. Еще одни клетки, но уже почечного эпителия появляются при поражении паренхимы почек, интоксикациях, инфекционных заболеваниях и расстройствах кровообращения.  Рис. 13. Стократное увеличение поперечного среза уретры Ну а в норме эпителиальных клеток в осадке мочи встречается не больше 10. Последними из элементов, выявляемых при организованной гематурии, являются цилиндры. Они представляют собой белки, которые свернулись в просвете почечных канальцев и включают в свой состав любое содержимое просвета канальцев. Особенностью цилиндров является их свойство принимать форму самих канальцев. В норме в общем анализе мочи цилиндры не обнаруживаются. Появление же цилиндров в моче говорит о патологии почек, а их вид особого диагностического значения не несет. К неорганизованному осадку, как уже было отмечено ранее, относятся выпавшие в виде кристаллов и аморфных масс соли. Причем, если моча имеет кислую реакцию, то там можно найти мочевые кислоты, ураты и оксалаты, а если реакция мочи щелочная – кальций и фосфаты. Неорганизованный осадок особой помощи в диагностике не оказывает. 2.6. Пробы на качество работы почек Наиболее известными пробами, характеризующими функцию почек, являются проба Зимницкого и проба Реберга-Тареева. В частности с помощью пробы Зимницкого, измеряя плотность мочи, собранной в течение суток через каждые 3 часа, можно судить о концентрационной функции почек. Как уже можно было догадаться, за сутки подлежит исследованию 8 проб мочи. Так, дневной диурез получается при помощи складывания с 1 по 4 пробу включительно, а ночной – с 5 по 8.  Рис. 14. Промаркированная лабораторная посуда с анализами мочи Как уже упоминалось, у здорового человека за сутки выделяется 2/3 выпитой за день жидкости, а количество мочи, выделенное за ночь, в 2 раза меньше ее дневного количества. Увеличение же соотношения между дневным и ночным диурезом говорит о развитии сердечной недостаточности. Следует помнить, что концентрационная функция почек нарушается первой среди функций организма и именно поэтому проба Зимницкого позволяет обнаружить почечную патологию на ранних стадиях, непосредственно до появления явных признаков выраженной почечной недостаточности, которая уже имеет необратимый характер. Если проба Зимницкого характеризует концентрационную функцию почек, то о выделительной их функции и о способности почечных канальцев выделять или всасывать обратно полезные вещества может рассказать проба Реберга-Тареева. Методика проведения данной пробы включает в себя три этапа: • в утренние часы натощак забирается моча за 1 час до проведения анализа, причем больной должен находиться в положении лежа; • через 30 минут после начала сбора мочи забирается кровь из вены, чтобы определить уровень креатинина; • посредством математической формулы рассчитывают величину клубочковой фильтрации, характеризующую выделительную функцию почек, а также канальцевую реабсорбцию, т. е. способность обратного всасывания полезных веществ. Так, у здоровых людей скорость клубочковой фильтрации равна 130–140 м/с. Снижение этого показателя наблюдается при острых и хронических нефритах, гломерулосклерозе, а также при поражении почек, обусловленной гипертонической болезнью. Причем развитие почечной недостаточности начинается при снижении скорости клубочковой фильтрации всего лишь на 10 %. В тоже время при хронически протекающих пиелонефритах снижение клубочковой фильтрации происходит позже, а при гломерулонефритах – раньше, чем нарушение концентрационной способности почек. Нельзя забывать о том, что при хронической патологии почек, снижение скорости клубочковой фильтрации до 40 мл/ч говорит о нарастающей почечной недостаточности Что касается канальцевой реабсорбции, то в норме она равна 95–99 % и снижение ее могут вызвать такие заболевания, как несахарный диабет, гипертоническая болезнь, гломеруло– и пиелонефриты. Необходимо также обратить внимание на то, что снижение реабсорбции в почках всегда сопровождается нарушением их концентрационной функции, потому что эти функции зависят от нарушений в собирательных канальцах. |
|
||
